宜宾第三人民医院科普号
- 精选 检影你会了吗?
好久没有检影了,昨天突然有人问起我,又勾起了我多年前的记忆,接触眼科就是从这里开始的,感觉很神奇。其实检影也是视光师的基本要求之一,每个验光配镜的顾客都需要进行初始检影处理。检影主要是看瞳孔区红光的移动方向,有带状光检影,也有点状光检影,不过用的多的还是带状光,总的来说,顺动较逆动要好看一些,也易于中和。检影中需要注意的是,中和点不是一个绝对的点,而是一个范围,需要检影的时候稍加体会,检影的时候,带状光的方向代表的是轴向,而摇动的方向代表是与光带垂直方向上的屈光力方向。检影的距离可以依据自己的喜好而定,不过,距离过短,观察相对清楚,但同样距离的移动所引起的误差就会越大(因为固定的检影距离其实也是不固定的);距离过长的话,观测则没有那么清楚,但同样距离的移动所引发的误差会小一些,这段检影的距离也可以理解为人工近视,需要在最后的结果中减除,一般选择一臂之长,67cm作为检影距离,最后减除1.50D为最后结果。屈光度越高,影动的速度越慢、越暗,同理,如果发现影动的速度快且亮,则屈光度低,上第一块镜片的时候就不宜过高。散光的成像原理这里不做赘述,要完全深刻理解也不是一两句话能说清的,在检影的时候首先找出消除剪动的位置,即光带所处的位置,以一个例子来加以说明,-3.00/-2.25×40,67cm检影为例,首先不加任何镜片找出消除剪动的位置,光带处在40度位置时剪动消失,130度方向摇动检影镜,发现为逆动,添加负镜片直至瞳孔区的光带表窄,直到中和,此时负球镜为-3.75,光带打在130度方向上,40度方向摇动检影镜,发现为顺动,添加轴向在130度方向的正柱镜,同理,+2.25时达到中和,此时130度和40度方向都得到了中和,理论上,这个度数就是检影时的度数了。如果不放心的话,可以后退25cm人为造就一个近视,发现为逆动,前倾25cm人为造就一个远视,发现为顺动,说明此刻的检影位置是准确的。也可以再在85和175方向上做一个骑跨检影,检验散光是否达到完全中和,如果距离的移动和骑跨都正确,则检影的度数就是非常准确的。早餐之前所写,一点体会,时间仓促,没有进一步深究。
唐雷 副主任医师 宜宾市第三人民医院 眼科105人已读 - 精选 直肌在垂直于其作用方向上移动效应的总结
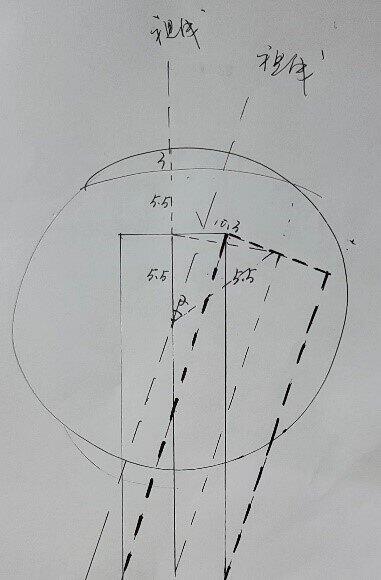
一般情况下,眼球的转动中心位于角膜顶点后约14mm,以左眼内直肌上移为例,内直肌距角膜缘后5.5mm的止点为其生理性止点,但真正功能性止点在眼球的赤道部附近,接触弧约6mm,肌腱宽度为10.3mm,总长约41mm。未上移之前,内直肌与眼球相切于赤道部,内直肌收缩时,以Listing平面6-12点为轴位产生内转的力矩,垂直方向未有作用力。假定上移一个肌止端,则内直肌转动的角度≈=14.4°,单以上移后的内直肌分析,收缩时,上移的内直肌产生了一个内上方的力矩,可以看成是以Listing平面内12:30-6:30为轴位的内上运动,水平方向和垂直方向获得了一定的分力,眼球有上转的趋势,单纯上移未作后徙和加强处理,可视为肌肉合力未变,眼球越上转则垂直上转的力量越得到加强,水平内转的力量就越得到削弱,极端情况下,如果内直肌完全上移到上直肌位置(如Knapp手术),此时“内直肌”具备和上直肌“相同”的功能,内转功能就极大的被弱化了。实际上,在正常情况下,内直肌未移动时,眼球的上转使得内直肌产生了和上移之后相似的位置改变,但未移动时,即使眼球上转,内直肌处于“上移”的位置,但内直肌并未加强眼球的上转作用,可以看出,眼球上转时,内直肌收缩并未像内转时那么“用力”,而真正上移后,上转时加强了眼球的上转作用,估计和上移后打破了原有的“平衡”,改变了眼外肌的合力矢量有关。由此可以看出,水平直肌在其垂直方向的上下移动加强了垂直方向的作用力,减弱了水平方向的作用力,仍以左眼内直肌上移来说,当眼球上转时,垂直向上的作用力得到加强,水平方向的作用力就进一步的减小;当眼球下转时,垂直向下的作用力也得到加强,水平方向的作用力(较未移动时)也被削弱,不过,水平方向的作用力较上转时被减弱的程度要低一些,即眼球由上转位向下转动时,水平方向的作用力得到了一定的加强。以内斜A征加以说明,后徙内直肌时,上移肌止端,则上转时水平方向的力量较下转时减小得更多,也即矫正上转时更多的内斜、下转时较少的内斜,从而矫正了内斜A征,总的来说,在矫正AV型斜视中,内直肌总是移向尖端,外直肌总是移向开口端。同时,也可以看出,一条肌肉越接近另一条肌肉的解剖位时,则另一条肌肉的第一作用力就越得到加强,两条拮抗直肌同时、同向移向另一直肌时,则更一步加强另一直肌的作用,可以想象,内外直肌同时下移时,加强了下转的力量,从而实现对上斜视的矫正;外展神经麻痹时,可以把上下直肌或其部分肌肉移位到外直肌附着处,从而加强外直肌的外转作用(如Hummelsheim手术),由此可见,水平直肌的移位不但可以实现对水平斜视的矫正,也同样可以实现对垂直斜视的矫正。依据“水平直肌的上下移动减弱了其水平方向的作用力,加强了其垂直方向的作用力”,同理可知,垂直直肌的水平移动减弱了其垂直方向的作用力,加强了其水平方向的作用力,内斜A征时,如要以垂直直肌移位加以矫正,为减弱上方更多的内斜,需减弱上转的力量,并要增加上转时外转的力量,故需外移(向颞侧移动)上直肌;外斜A征时,可将下直肌向鼻侧移位,眼球下转时,下转作用减弱,内转作用增强。直肌的(水平或垂直)移位同时也会产生旋转改变,旋转的改变可以用“直肌移位后,旋转使移位的直肌趋于“解剖复位”,这个旋转就是直肌移位后眼球的旋转”加以总结和记忆,内直肌上移后,内旋使内直肌趋于解剖复位,所以内直肌上移后,眼球内旋,理论上,可以用于矫正外旋,同理:内直肌下移,眼球外旋;外直肌上移,眼球外旋;外直肌下移,眼球内旋;上直肌内移,眼球外旋;上直肌外移,眼球内旋;下直肌内移,眼球内旋;下直肌外移,眼球外旋。如眼球外旋,理论上,可用内直肌上移,外直肌下移使眼球内旋加以矫正;也可用上直肌外移,下直肌内移加以矫正。虽然,直肌在垂直于其作用方向上的移动都可引起旋转,不过,直肌的旋转作用远小于斜肌,也不是其第一作用力,况且水平直肌的垂直移动产生的旋转作用较垂直直肌的水平移动产生的旋转量小,水平直肌的垂直移位很少在第一眼位产生明显的旋转,如果要选择直肌手术矫正旋转,垂直直肌的水平移位较水平直肌的垂直移位要好,一般情况下,上下直肌同时反向移动7-8mm,可以矫正约15▵的旋转斜视。如果要矫正旋转斜视,常首选斜肌手术,因为上下斜肌的第一作用才是旋转,如Harada-Ito手术紧缩上斜肌前部1/3肌腱矫正外旋,前部1/3肌腱主要作用为内旋,后部2/3肌腱主要作用为外转和下转,从而紧缩前部1/3肌腱时对垂直和水平斜视不产生影响,达到矫正外旋的目的。如果明确外旋由下斜肌功能亢进引起,或下斜肌功能亢进需要手术时,则需要对下斜肌进行分级前转位手术。眼球的运动并不是某一条肌肉单独完成的,每一条眼外肌都参与了眼球的每一次运动,只是参与度不同而已,更不能完全把某一条肌肉剥离出来孤立分析,需要整体协调的科学分析,也需要有机分解的局部分析。眼外肌的移动,伴随着原有解剖位置的变化,从而引起了肌肉力量及矢量的改变,同时,肌肉与眼球运动中心的位置关系也发生了变化,从而产生了相应的运动效应。直肌、斜肌也并不是完全分离、隔断的,如上直肌本身就具有内转、内旋的功能,它们既有联系也有区别,它们的主要功能虽然不同,但通过一定移动可以实现部分功能的转化,可以看出,直肌的移位可以实现对AV型斜视的矫正,也可以对垂直斜视、水平斜视进行矫正,还可以实现对旋转斜视的矫正,既然每条肌肉可以附加不同的功能,在面对斜视时,需要术前精心的设计,选择最合适优化的方案,在满足美容需求的同时,更要满足视功能及尽可能保证术后长期效果的要求。
 唐雷 副主任医师 宜宾市第三人民医院 眼科471人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科471人已读 - 精选 我科又成功完成一例肺大疱病人的微创手术治疗
不久前,我科又成功完成1例右上肺大疱切除手术。病人为48岁男性,某单位职工。因体检发现“右上肺大疱”3天入院于2017年4月16日。入院时查体:生命体征正常,一般情况良好。CT片见双上肺大疱。入院后经积极术前准备,检查各重要脏器功能良好,无手术禁忌症。于2017年4月20日在全麻下行右上肺肺大疱切除术,术后恢复良好。于于2017年4月27日出院。微创胸外科手术是近20多年发展起来的一项新兴技术。该技术是利用胸腔镜进入病人的胸腔及用2——3个1厘米至5厘米的小切口就可完成胸内操作,切除病人胸内病变。如是传统的手术方式需切近30厘米长手术切口,创伤较大。行胸科微创手术的优点:创伤小,出血少(传统手术出血200毫升—300毫升,而微创手术仅出血10——20毫升左右);恢复快,住院时间短(传统手术需2周,而微创手术仅需1周);病人所用费用比传统手术明显减少。
刘建超 副主任医师 宜宾市第三人民医院 胸外科1522人已读 - 精选 食管癌的预防及治疗
绝大多数是早期浸润癌,是早期食管癌的最晚类型。 中、晚期食管癌的病理分型:髓质型60%、蕈伞型及溃疡型15% 、缩窄型10%、腔内型3%。六、症状 早期症状:90%早期食管癌均有症状。梗噎感、吞咽疼痛、胸骨后闷胀不适感、吞咽后食管内异物感。并非食管癌特有。 中期症状: 吞咽困难:特点为进行性,如有周径的1/3正常管壁则能吃普通饮食。缩窄型与髓质型症状重,蕈伞型、腔内型、溃疡型症状轻。 呕吐:进食呕吐。 胸背疼痛:与食管癌外侵有关。 体重减轻。 晚期症状:恶病质(病人消瘦如骷髅);出现声音嘶哑;或全身多处出现包块等。 呼吸系统症状:可压迫气管,可穿破气管。
刘建超 副主任医师 宜宾市第三人民医院 胸外科1027人已读 - 精选 我科成功的进行1例巨大左下肺包块微创手术切除
病人,女,70岁。因咳嗽、咯痰2年,加重伴心累7天入院于2013年10月23日综合内科。曾摄胸片见在下肺包块。高血压史10年最高达180mmHg。入院时查体:T.36.3 , P.76次/分,R.21次/分,BP.179/86mmHg。胸部无明显阳性体征。我院CT片见:左下肺见一类圆形软组织影,6.4cm×9.0cm×6.8cm,CT值40HU。左心房增大,主动脉点状钙化。入院诊断:1.慢性支气管炎急性发作,2.左肺包块,3.高血压,3级,高危组。入院后,行控制高血压,抗感染等治疗。于2013年11月1日由内科转入我科。术前行包块穿刺病理为:低分化癌。于2013年11月19日在全麻双腔插管下行VATS(Video-Assisted Thoracic Surgery)左下肺癌根治术。手术顺利,术中见:左下肺10cm×9 cm× 8cm肿块,占据左下肺叶约3/4,与左后侧胸壁粘连范围约6 cm×5cm,第5、6、7、9、10组淋巴结肿大。未见胸水及胸膜转移。术后恢复好,病人顺利出院。
刘建超 副主任医师 宜宾市第三人民医院 胸外科1163人已读 - 引用 第六期:精读Pentacam之角膜屈光力
第六期:精读Pentacam之角膜屈光力!复制过来公式完全没有了,原文可以参见PDF文件!Pentacam中常见的屈光力有:模拟角膜镜读数(SimK)、角膜净屈光力(KTNP)、等效角膜屈光力(EKR)、总角膜屈光力(TCRP),如下拉果打开屈光力图的菜单还会发现有前表明轴向曲率、前表明切向曲率等众多屈光力,为何表达角膜的折射能力要用这么多屈光力?其实,这本身就说明角膜的屈光力不易测量且很复杂还多变。常规四联图中前表面曲率图(左上角轴向曲率图或失状曲率图),可以读得Rf=8.31mm,K1=40.6D,其计算就是(n2-n1)/r=1000(1.3375-1)/8.31=40.6D,具体的推导过程如下(高斯光学定理):(近轴光线从A点出发经凸球面镜E点折射成像在A’,EC为经过球心C的法线,根据斯涅尔定律(折射定律)知nsinI=n’sinI’(1)近轴时I≈sinI,则nI=n’I’(2)I=U+φ,I’=φ-U’,带入(2)式得n(U+φ)=n’(φ-U’),近轴时EO⊥AA’,U≈tanU,则n+n’=(n’-n),其中,AO为物距l,OA’为像距l’,OC、EC为半径r,物距和像距方向相反,整理可得+=假定近轴的物点位于无穷远处,则像点A’即为该凸球面镜的第二焦点,OA’=l’=f’,化简上式即得=,即为球面的光焦度,这就是单球面成像的高斯公式,即P==,这即是透镜的面屈光力,其实,高斯光学也是光路追迹的一级近似结果。)该K值即为模拟角膜镜度数,其计算是利用角膜曲率计指数1.3375计算而得,而非真实的角膜曲率1.376。不过,大多非移轴相机地形图的角膜曲率K值都是这个,经典的人工晶体计算公式也是用的该K值,有其历史原因。相对于轴向曲率,就有切向曲率,切向曲率是用该点的真实曲率半径计算而得,一般较轴向曲率值要高,不过,切向曲率受检查偏位影响较小,较轴向曲率更能反映细微的变化,常用于圆锥角膜等疾病的诊断中,遗憾的是,不能用于晶体度数公式的计算。由上也可以看出,计算时角膜半径只有一个,并未真实考虑角膜前后表面半径这一具体情况,所以其结果并不准确,他把”测得”的角膜前表面的曲率值认为是整个角膜的曲率,那还有更精确的值吗?由此产生了角膜净屈光力,计算公式为:(n2-n1)/r1+(n3-n2)/r2,取其角膜真实折射率1.376,可以看出,该屈光力应用了角膜的真实折射率,且考虑了角膜前后表面这一真实因素,其结果理论上要高于模拟角膜镜度数K值,不过净屈光力没有考虑角膜厚度,且没有考虑散光轴向等因素,其结果仍不能代表真实的角膜K值,遗憾的是,该K值也不能用于晶体度数的计算公式进行度数的计算。如果要考虑角膜的厚度,有什么好的方法来计算角膜的屈光力吗?这里我们把角膜想象成一个厚透镜,厚透镜的等效光焦度为F=F1+F2-F1F2,其中,前表面光焦度F1=,后表面光焦度F2=,这里厚度就是角膜的厚度。如果不考虑角膜的厚度,即t=0,其屈光力F=F1+F2,亦即净屈光力,由此可见,净屈光力要小于考虑角膜厚度的等效光焦度(因为后表面为负值)。由此也可见,净屈光力低估了角膜的真实屈光力,即便如此,该厚透镜仍未考虑角膜不规则的情况,也并不是前后表面屈光力的矢量和,即只考虑了前后表面都是球面的情况,所以也不能反映真实的角膜曲率。这里插入一个小插曲,在透镜的屈光力中,还有一个屈光力叫“面屈光力”,虽然角膜有前后表面,我们可以把后表面的屈光力“移位”到前表面,或者把前表面的屈光力“移位到”后表面,用移位后的前表面屈光力或者后表面屈光力来代替角膜的屈光力,亦即通常所说的顶点光焦度的换算。前顶点屈光力FVP=前表面屈光力(F1)+后表面移动到前表面位置的屈光力(F2’),这里以Gullstrand模型眼1加以计算,也可以以地形图中的Km、Rm或其他值进行计算,角膜厚度(顶点厚度)536。FVP=F1+=1000+=41.13D,较角膜模拟镜读数42.6D小。后顶点屈光力BVP=后表面屈光力(F2)+前表面移动到后表面位置的屈光力(F1’):BVP=F2+=1000+=42D,较角膜模拟镜读数42.6D接近。当然,还可以同时移动前后表面到角膜厚度内的任何位置,不过,SimK是角膜镜影像第6、7、8环最大屈光力及其垂直三环曲率的平均值,较顶点屈光力有一定的差距。通过推理和计算可知,角膜的屈光力应该在41.13~42D之间应该是一个较准确的数字,同时也可以看出,SimK值的42.6D应该是高估了角膜的屈光力。等效角膜屈光力(EKR)是Holladay教授基于Pentacam平台研发的角膜屈光力,为Pentacam所特有,以瞳孔为中心采用光路追迹原理,考虑了角膜前后表面、角膜非球面性以及角膜真实屈光指数,并根据B/Fratio=82.2%进行了优化所得,该值对于用标准模型眼计算的SimK值是等效的,即所谓的EKR,该值可以用于经典的计算公式,包括手术眼(屈光术后)和非手术眼。屈光术后B/Fratio=82.2%这一默认值发生了变化,EKR认为是前表面的改变导致了该值的变化,而标准的IOL计算公式是在B/Fratio为82.2%的基础上建立的,由==82.2%推测未手术前Rm前=7.34mm、Km=1000=46D,该值可以与HolladayReport中的EKR值进行比较(这里未给出图例),理论上应该相差不大。实际上,该患者B/Fratio=6.03/7.54=80%,Km=44.8D,屈光力变化为46-44.8=1.2D,由此可以看出,所谓的等效是和标准的B/Fratio为82.2%的模型眼的SimK等效,离B/Fratio为82.2%越近,误差越小。在Petacam中EKR的计算是基于4.5mm内,采用光线追迹技术得到真实的角膜屈光力,可以用于屈光手术后的人工晶体度数计算,一般采用4.5mm区域EKR值带入计算。角膜并非真正的完美的理想光学面,是中央凸、周边平坦一些的非球面,具有球面像差,且前、后表面具有各自的光学特性,所以以理想光学球面计算出的屈光力都不是角膜的真实屈光力,从而产生了TCRP,采用光路追迹(又称光线跟踪或光路追踪),同时,还考虑了前后表面、球面像差的存在,即周边和中央屈光力的不同,运用真实的角膜折射率进行计算。可以看出,光路追迹法是一种不依赖于角膜屈光指数的方法,特别是对于角膜屈光术后角膜曲率的测定较其他方法要准确,理论上,TCRP的准确性要更高一些,遗憾的是,虽然准确,但也不能带入基于1.3375的经典度数计算公式。各个K值采用的方法不一样,描述问题的角度也不一样,具有差异是必然的,它们之间有共性也有个性,有联系也有区别,运用时,需要根据具体情况具体分析,多方比较和不断修正,做出优化选择和配适。最后强调一点,在计算时K值的优选需要参考以视轴为中心的K值,一来,中心区域更能真实的反映角膜曲率;二来,因为斯泰尔斯-克劳福德(Stiles-Crawford)效应的存在,与周边相比,中央区域的光敏感性更高,对视力的影响也更大,故选择中央区域更符合生理。以上就是对Pentacam地形图中屈光力的一点自己的理解,有不对之处还望批评指正。
 唐雷 副主任医师 宜宾市第三人民医院 眼科439人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科439人已读 - 引用 第四期:精读Pentacam之白内障术前信息图
第一期:Pentacam中的隐含数字条件第二期:精读Pentacam之四联图参数第三期:精读角膜增强扩张图(BAD)在个性化、精准化、屈光性白内障手术的今天,白内障手术不再是之前的复明手术了,甚至提升到了屈光手术同等重要的高度,在条件允许的情况下,需要对眼睛存在的屈光不正(近视、远视、散光)、球差等影响视觉质量的不利因素进行矫正。而白内障术前信息图(CataractPre-Op)无疑是术前重要的参考资料,图中左上方是轴向曲率图,读图时需要结合右下方SimK(n=1.3375,15°)一起阅读,可以看出这里的屈光指数是1.3375,15°范围即前表面3mm区域,(41.8+42.4)/2=42.1=K1,(42.2+43)/2=42.6=K2,各环的散光轴向一致性高,越往周边走散光越低,如果这种需要做角膜缘松解进行散光矫正的话,联动性会差一些,但较散光轴性一致性差的来说,效果又要好一些。上方中间是角膜总屈光力,该屈光力考虑了角膜厚度等因素,能较为精准的反映角膜真正的屈光状态,具有高的参考价值,可以看出各环散光的轴向差异较大,当然,造成和轴向曲率图不同的原因之一就是考虑了角膜后表面这一因素,该图需要和右下方的TotalCornealRefractivePower(4mm)相结合阅读,同样可以进行K值的计算,不过一来由于轴向并非垂直,二来表示的是4mm区域,故两处数值最后不同。上方右边是角膜厚度图,该图表现出异常,且外推数据较多。右下方SimK(n=1.3375,15°)和TotalCornealRefractivePower(4mm)散光差异达50度,源于后表面散光的贡献,可以看出前表面是逆规散光,最后总散光增大了,散光轴向差异不是很大,可以推断后表面也是逆规散光,且散光量大约在50度,如果有四联图的话,可以从中读取数值。如果要以SimK值进行散光的矫正的话,该例需要过矫30~50度,否则就会残留过多的散光。右下方中TotalCRP在该病例中参考意义不大,因为瞳孔(PupilDia)为7.71mm,TotalCRP只显示了中央3mm的区域,如果要精准的进行分析,需要在屈光力分布图中进行读取和分析,该例瞳孔中心和顶点总角膜屈光力几乎没有变化,推测两者一致性较好(重合),K角小。接下来就是下方的TotalCor.Astig.(WFA)(4mmzone),需要注意和上方的TotalCornealRefractivePower(4mm)相区别,同样都有4mm,这里数值也相同,都是0.9D,但两者大多数情况下是不等的。TotalCor.Astig.(WFA)(4mmzone),是波前像差所得4mm区域的散光(可根据球差、彗差等高阶像差计算),而TotalCornealRefractivePower(4mm)是光路追迹所得的结果,且表示的是4mm环的散光,那该以哪个为准呢?一般来说,以瞳孔大小选择区域的散光量会更好,因为区域的测量数据比环要多,也更精准,所以更具参考性。TotalCor.Sph.Aberration(WFAZ40)(6mmzone)代表的是6mm区域的球差,在Zernike(泽尔尼克)多项式中Z(4,0)就是球差,正常人眼的球差大多在0.1~0.2,一般来说,针对球差较大的需要进行消球差处理。TotalCor.IrregularAstig.(WFAHORMS)(4mm)表示4mm区域的总高阶像差均方根,一般来说,该值小于0.3对晶体植入影响不大。针对于该患者,晶状体后囊光密度增加,考虑后囊下白内障可能,瞳孔近8mm,考虑是药物性散大可能,4mm区域散光90度,球差低(0.104),不规则散光小(0.145),B/FRatio82.9正常,可考虑植入零球差,单焦、多焦晶体都可以,也可以考虑植入散光矫正型人工晶体。最后需要注意的是QS(质量标准)要达标,显示OK,否则所测数据欠准确,一切分析也可能有失精准。
 唐雷 副主任医师 宜宾市第三人民医院 眼科402人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科402人已读 - 引用 第三期:精读Pentacam之角膜增强扩张图
第一期:Pentacam中的隐含数字条件第二期:精读Pentacam之四联图参数Pentacam最大的优点是他提供了一个平台,以测得的数据和数据库进行比较,针对不同的用途开发了很多模块,这就好比Photoshop这类软件可以挂载很多插件一样,使得运用变得非常方便和快捷,今天带来角膜增强扩张分析图的精读。首先,Pentacam和常规的地形图有所不同,常规的角膜地形图是基于Placido环即曲率计而产生的图形,而Pentacam是基于移轴相机而产生的图像,如果说把普通的地形图比喻为X片,那么Pentacam就是CT,Pentacam可以从各个点、面进行分析,他还包含了常规地形图所没有的内容,如厚度、高度等信息,借用CT断层扫描的的概念,所以Pentacam称之为断层图更为准确。角膜增强扩张图即Belin/AmbrosioEnhencedEctasiaDisplay(BAD),该程序最大的不同在于采用了减去拟合参考面的思想来描述高度,最早由Belin于1990年提出。左侧3行2列图,上行是基线高度图、中间为增强高度图、下方为差异图,基线高度图采用的是8mm区域生成的最佳拟合球面,左右分别为前表面和后表面,可以看出,前表面的最佳拟合球面半径为7.53mm,后表面的半径为6.26,参考面的选取很重要,比如,一个篮球队组的人个子都高,如果选择1.9米为基线高度,则他们不怎么高,如果选择1.7米为基线高度,则他们会很高,参考面就是起到这样一个作用,以测得的数据配适一个最佳参考面,把与参考面的差值和正常数据库进行比较,从而得出角膜的高度是否正常。该图中周边有爆黄和爆红的区域,说明分析区域不够,数据欠佳。中间一行是增强高度图,增强高度图就是挖除中央(最薄点)周边3.5~4mm的区域,用剩下的区域进行第二个拟合面的合成,这样做的目的在于排除异常,用剩下“正常”区域数据拟合自身的正常参考面,从而突显异常区数据。排除中央区域也是有讲究的,我们都知道圆锥按顶点的位置可以分为中央型、旁中央型和周边型;圆锥按形态可以分为乳头形、椭圆形和球形圆锥,而大多数圆锥位于4mm区域内,多以排除中央约4mm区域更能突显异常数据。其实这也很好理解,举个例子,有5个人,身高分别是1.5、1.6、1.7、1.8、1.9,5个人的平均身高是1.7,那么”高个子”(异常值)与均值(参考面)的差异为10、20cm,排除1.8、1.9这两个人,剩下3个人的平均身高是1.6,而高个子与均值的差异为20、30cm,这样就使得异常情况得到了突显,这就是增强高度图。以后表面为例,未排除中央3.5mm区域时,拟合球面的半径为6.26,排除后半径为6.44,半径增大了,而前表面改变则没有这么明显,也可以看出,由于中央3.5mm区域的原因,使得拟合球面有迎合中央区域的趋势,而后表面改变更为明显,圆锥的始发在后表面,读图时,后表面也需要重点关注。对于正常角膜来说,前后表面的高度改变很小,但对于异常角膜来说,改变会很明显,增强高度图、差异图就会出现异常高度图的差异前表面小于5、后表面小于12则认为是正常的,用绿色表示;前表面高度差异大于7、后表面大于16表示异常,用红色表示,两者之间用黄色表示,这些在左侧的最下方予以了标示,读图时需要注意,明显的后表面爆红了。右侧需关注上方F.Ele.Th(最薄点位置的前表面高度)、B.Ele.Th(最薄点位置的后表面高度)、Avg(均值,表示最薄点与周边角膜的厚度变化速率,正常值小于1.2,可以想象,正常角膜由中央到周边厚度呈进行性增厚,全角膜水肿时,中央、周边厚度都增加,厚度变化率降低,均值也将减小),ARTmax(相关厚度最大值,角膜最薄点厚度和最大厚度变化率的比值,即TP/PPImax,PPI为角膜平均厚度递增指数,与ARTmax对应的还有ARTave(相关厚度均值),ART在区分正常角膜和圆锥时敏感性较高,正常情况下,其ARTmax不超过391)。接下来就是右下方的厚度分布图了,包括上方的厚度空间分布图和厚度变化率图,分别表示最薄点到周边厚度的平均增长和厚度的百分比增长,正常情况下走行于坐标系黑线之间(与黑线平行),异常情况通常包括:扁平形、快速倾斜、倒转形、S形,该图Avg1.53超过正常值,2~4mm区域下降较快,显示出异常。右下方最下面一行是各个指标的统计偏差图,Df表示前表面差异偏差、Db,后表面差异偏差、Dp平均厚度进展偏差、Dt最薄点厚度偏差、Da关联厚度偏差,不用去深究,最后的D是综合了各个偏差值得出的诊断结果,如果偏差大于2.6个标准差则认为是异常,由此也可以看出最后D值最大不应大于3,需要注意的是前面的D值有异常,最后的D值也可能正常;最后的D值异常,前面的D值肯定有异常。该例检查结果综合前后表面高度及各项指标诊断为圆锥角膜,需要注意BAD软件是一个趋势的分析,表示未来圆锥的可能程度,对于一眼异常的情况,另一眼的检查不可或缺,这和闭角型青光眼、Fuchs角膜内皮细胞营养不良一样一定要有双眼一体的诊断思维,一眼初期的圆锥,可能各项指标不明显,但是另一眼可能已是很明显的圆锥了,两眼的检查可以相互印证;一次检查圆锥不明显,随访观察是必须的,必要时,采取角膜交联阻止病程的发展。另外,对于显示异常的BAD图都可以诊断为顿挫型圆锥角膜。
 唐雷 副主任医师 宜宾市第三人民医院 眼科347人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科347人已读 - 引用 第二期:精读Pentacam之四联图参数
第一期:Pentacam中的隐含数字条件第三期:精读角膜增强扩张图(BAD)四联图通常由曲率图、前表面高度图、后表面高度图、厚度图四幅图组成,左边栏分别是角膜前表面参数、角膜后表面参数、顶点中心及其他参数、前房参数,首先看QS显示OK说明拍摄质量通过,否则(最好)需要重新拍摄。右侧的四联图在第一节已经进行了解读,这里重复的内容不再赘述。左栏前表面参数主要对正交方向的曲率及曲率半径做了描述,平坦子午线Rf=8.31,K1=40.6,平坦轴位于175.5度方位(蓝色线);陡峭子午线Rs=7.53,K2=44.8,陡峭轴位于85.5度方位(红色线);Rm=(Rf+Rs)/2=7.92,Km=(K1+K2)/2=42.7,这里的K值是模拟角膜镜度数,曲率指数计为1.3375,K1=1000(1.3375-1)/8.31=40.6,同理K2=1000(1.3375-1)/7.53=44.8,由此可以看出陡峭轴在85.5度方向上,根据散光的定义为顺规散光,其散光为-4.2×175.5(散光本身没有正负,这样表示只是为了更好的表示后表面的散光及散光顺逆的判定,因为前表面散光及顺逆一定的情况下,后表面散光及顺逆也是一定的,否则需要跟着做出相应的变化)。Rmin=7.37代表的是最小曲率半径,可以计算其最大曲率Kmax=1000(1.3375-1)/7.37=45.8,曲率最大的点就是最陡点,Kmax在左栏顶点中心及其他参数中可查得,其计算是源于此的。正常情况下,Kmax与K2之差不应大于1D,双眼的Kmax之差不应大于2D,如果Kmax与K2之差大于1D,在远视矫正计算K值时就应用Kmax来取代K2值,Rper代表的是角膜周边7-9mm环间的平均曲率半径。临床上,很多晶体度数的计算公式是基于角膜曲率计得到的模拟角膜读数转化为全角膜屈光力,从而实现度数的计算,该转化参照古尔斯特兰德模型眼,角膜厚度设定为500,前后曲率半径之比为固定常数(82%),如该图角膜厚度为536(顶点),中B/FRatio=6.29/7.92=79.4,这两个条件和标准模型都有一定的差距,后散光达1D,非常之大,像这种选择一般的计算公式就会出现错误,应该选择基于前后角膜曲率的全角膜屈光力来进行计算才较为准确,所以临床选用不同的公式,可能得到的结果不一样,其中之一的原因就是源于此。如法炮制,后表面参数和前表面参数差不多,平坦子午线Rf=6.77,K1=-5.9,平坦轴位于175.1度方位(蓝色线),K1计算也和前表面一样吗?如果计算一样的话(房水折射率为1.336),则K1=1000(1.336-1.3375)/6.77=-0.22,然而图中K1=-5.9,显然这样计算是错误的。这里取角膜的折射率1.376而非曲率计指数1.3375(房水、角膜折射率统一),则K1=1000(1.336-1.376)/6.77=-5.9。还需注意的是,后表面散光的大小非负数之大小,-5.9代表的是平坦轴,-6.9代表的是陡峭轴,曲率的大小是由曲率半径的大小决定的,曲率半径越小则曲率越大。后表面散光=K1-K2=1.00×175.1=-1.00×85.1,如果说前表面(-4.2×175.5)提供了+4.2D的顺规散光,则后表面就提供了+1.0D的逆规散光,所以后表面为逆规散光(相对前表面来说,也可以说后表面贡献了-1D的顺规散光),因为前后散光中和的缘由,导致最后总散光(在Pentacam中其他地方可以读出该值)是降低的,如果不参考后表面散光,单纯以前表面散光来矫正角膜散光的话,就会导致散光过矫。大部分人的角膜后散光都是逆规散光,约有10%的人后表面散光超过0.5D,该图中,前后轴向(175.5、175.1)几乎一致,散光可以直接进行加减,最后总散光是减低的,所以,在没有移轴相机的情况下,单纯以模拟角膜散光来矫正角膜散光,预留0.3-0.5D的散光是明智和必要的。反之,如果角膜前表面为逆规散光,则最后的总散光是增大的,单纯以前表面散光来矫正角膜散光的话,就会导致散光欠矫。接下来,来到了顶点中心及其他参数这一行,首先来看看坐标系的零点,即角膜的顶点,这个点是被检者注视光源时,仪器所拍得的角膜前表面光源的反射像,顶点可以理解为视轴与角膜的交点,即视轴所在的方向。在此坐标系中,瞳孔中心、最薄点随即也就被确定了下来,该图中瞳孔中心向颞上方偏移,最薄点向颞下方偏移,瞳孔中心和视轴中心的夹角就是k角,可以通过极坐标或距离加以表示,一般情况下,瞳孔中心的偏移量小于200um,K角小于5度,一般来说,k角大于0.5时不推荐植入多焦晶体,因为k角过大时,有可能视轴通过的不是多焦晶体的中央光学区,而是衍射环,导致散光、高阶像差的增加,影响视力。正常情况下,最薄点和顶点的差值应在10um内,双眼最薄点厚度差值也应在30um内,5mm环垂直径线上的上下厚度差值也不应大于30um。最薄点、最高点、最陡点三者一般很难真正完全重合,由图可以看出,最薄点(-0.62,-0.14)、最陡点(-0.07,-0.96),最高点可以在前表面高度图中读出,在圆锥分析时,需要仔细分析这些点,做出是否是圆锥的判定,在圆锥的进行中,这些非重合的点可能靠近重合。最后就是前房参数这一行,需要关注前房容积、房角、前房深度这几个参数,一般来说,前房容积(ACV)小于100,房角(ACA)小于24,前房深度(ACD)小于2.1预示有发生青光眼的可能,如果要植入ICL等有晶状体眼的人工晶体植入术,安全的参数为ACA大于30,ACD大于3.0,ACV大于100。该行还可以读出角膜容积(CV),瞳孔直径(地形图中虚线表示)。输入眼压值还可以根据角膜厚度对眼压做出校准。最后需要注意的是,前房深度ACD(Ext)代表的是角膜前表面至晶状体前表面的距离,如果是ACD(Int)则代表的是角膜内皮面至晶状体前表面的距离,也就是包不包含角膜厚度的问题,因为角膜顶点测定的是角膜前表面的反射像,定义为(0,0),所以涉及前房深度的计算,应包含角膜厚度的值才更准确一些,即带入计算的值应该是ACD(Ext)。到此为止,不知把四联图的参数说清楚了没有,如有疑问也可以线下交流,如有错误还望指出。
 唐雷 副主任医师 宜宾市第三人民医院 眼科540人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科540人已读 - 引用 第一期:Pentacam中之隐含数字条件
第二期:精读Pentacam之四联图参数第三期:精读角膜增强扩张图(BAD)Pentacam可以理解为看图说话,为了更好的搭建好图像转化为语言这条通道,需要接受和知晓读图的隐含条件,只有理解了这些隐含条件才能更好的理解检查的意义。以四联图为例,四联图通常由曲率图、前表面高度图、后表面高度图、厚度图四幅图组成,其中曲率图代表的是前表面失状曲率图(sagittalcurvature),即轴性曲率而非切向图,左边的K1、K2代表的是中央3mm区域平坦子午线、陡峭子午线的模拟角膜镜读数(SimK),即基于角膜曲率计原理所得(Rf=8.31,1000(1.3375-1)/8.31=40.6=K1,可知,这里取的是角膜曲率计指1.3375),正常情况下K1应大于34D,K2应小于49D,K1在近视矫正中很重要,K2在远视矫正中很重要。注意,在左图中还有一个Kmax,顾名思义Kmax就是前表面角膜最大的曲率值,Kmax也应小于49D,且同一眼中Kmax与K2之差不应大于1D,但双眼间Kmax差值可以大于1D,但正常情况下不超过2D。此即Pentacam中之3,即四联图左边K值源于角膜表面中央直径3mm光学区测量所得。在机械式显微角膜刀屈光手术时代K值具有一定的价值,如K值小于40D时容易发生游离瓣,K值大于46D时容易发生纽扣瓣。5即以顶点为中心直径5mm的环(图中未标出),图中的虚线代表的是瞳孔,瞳孔中心的偏移量如果小于200um,则K角小于5度,。该前表面曲率图为非对称领结,下方更高。正常情况下,下方偏高,且直径5mm环的下上两端的差值在1.5D内;如果上方偏高,上下两端差值在2.5D内,该图为顺规散光,差值取5mm环垂直上下值即可,如果是非对称图像或伴径向轴差异,则取上下的最陡点和最平点即可。前后表面高度图的读值也应在5mm区域内读取,5mm区域内前表面高度小于12um,后表面高度小于15um即为正常。可以看出前后表面高度图的参考面是BFS(最佳拟合球面),且为Float(浮动)模式。不过,参考面的选取并不是5mm直径区域,一般来说,参考面的选取理想直径是8mm,这就好比复习需要很全面,但考试常常只考取其中的一部分内容。由图也可以看出参考面的Dia为8mm,当然参考面还可以选取其他模式,如BFTE(最佳拟合环曲面椭圆面),不过,选取BFTE时,容易弱化BFS的显性指标,如选取BFS时圆锥的指标很明显,但选取BFTE时其指标可能没有那么明显。在厚度图中需要注意,正常情况下,最薄点和顶点的差值应在10um内,双眼最薄点厚度差值也应在30um内,5mm环垂直径线上的上下厚度差值也不应大于30um,最薄点的水平和垂直移位不应大于1000um。5mm环在曲率图、前表面高度图、后表面高度图和厚度图中都是一个潜在的隐含条件,数据的读取有赖于5mm环。Q值的读取是在角膜中央6mm区域内测量而得,在图中Q值的下方也对其进行了标注,区域不同其Q值大小也不同,Q值是圆锥曲线的非球面系数,Q=p-1,近视手术、老视手术的Q值调整就是调整的该值,Q值越负,角膜越趋向于扁长,从而形成更大的负球差,达到产生焦深的目的,即景深延长。可以想象,在视远时,如果球差为零,视近时球差肯定就为负,总之,球差为零只是某一状态为零,而非全程视力的球差都为零。图中放大镜下标注有一个9mm,即流览图仅限于角膜中央的9mm区域,较实际分析区域8mm大,如果在分析区域发现有较多的黑点或者白色区域,说明这些预区域的数据是外推数据,类似于导航时的惯性导航,如果存在的外推数据较多,则分析数据就欠准确,应该重新测量以提高精度。针对该四联图,可以这样写出读图报告,四联图中曲率图呈现的是非对称下方陡峭的大区域散光,前后表面高度图未见异常,厚度图中上下差异大于30um,最薄点厚度大于500,该图总体上未见明显异常。本想写Pentacam中隐含的3456789,4、7可以是四联图、七联图,不过觉得有些牵强。这些数据有的可以自己在软件中改动,有的则不能,只有熟悉了这些隐含条件,才能更进一步理解Pentacam。
 唐雷 副主任医师 宜宾市第三人民医院 眼科301人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科301人已读



