扬州妇幼保健院妇产科科普号
- 精选 经血发黑的原因
 胡媛媛 副主任医师 惠山区人民医院 妇产科1011人已观看
胡媛媛 副主任医师 惠山区人民医院 妇产科1011人已观看 - 精选 备孕需要提前多长时间
 胡媛媛 副主任医师 惠山区人民医院 妇产科1046人已观看
胡媛媛 副主任医师 惠山区人民医院 妇产科1046人已观看 - 精选 子宫肌瘤哪些情况需要手术?
 胡媛媛 副主任医师 惠山区人民医院 妇产科992人已观看
胡媛媛 副主任医师 惠山区人民医院 妇产科992人已观看 - 精选 多囊卵巢综合症不想生孩子了,需要治疗吗?
 胡媛媛 副主任医师 惠山区人民医院 妇产科1481人已观看
胡媛媛 副主任医师 惠山区人民医院 妇产科1481人已观看 - 精选 你的卵巢功能由谁决定?
 胡媛媛 副主任医师 惠山区人民医院 妇产科939人已观看
胡媛媛 副主任医师 惠山区人民医院 妇产科939人已观看 - 精选 HPV传染
男性许多女性感染了HPV, 不胜恐慌。 随之必然会问:我怎样感染的HPV? 我丈夫也会感染吗?我丈夫也要检查吗? 我丈夫怎样治疗? 今日就这些问题, 我翻译了一篇来自于美国疾控中心CDC的宣教文章供大家参考: 下面先说说我的意见:女性感染了HPV, 在有条件的情况下, 丈夫也应该检测。 男性检测HPV存在的问题: 1 目前国外有对男性进行HPV的检测, 但是发现阳性率没有女性一样高。 原因可能是:男性的样本采集不如女性可靠, 因为在尿道口和阴茎周围只能取到少量的样品; 男性即使感染了HPV病毒,由于生理结构的特殊性,基本上都可以通过自身免疫力清除掉病毒。 另外对男性HPV的检查和研究没有对女性做的多。 2 一些单位不提供男性HPV检测。 美国疾控中心的回答及建议: 男性如何感染HPV? 男性通过与HPV感染者进行性接触而感染HPV。HPV很容易在肛门或阴道性交传播, 也可以通过口交传播或其他密切的皮肤黏膜接触而传播。即使感染者没有可见的迹象或症状,HPV仍然可以传播。 男性感染了HPV,会导致疾病吗? 大多数时候HPV感染会自然消失消失, 不造成任何健康问题。 如果感染不消失,经过数月或数年,就可能会产生HPV的症状。我们很难确切知道什么时候感染了HPV。持续HPV感染可以导致生殖器疣或某些癌症, 但不知道为什么有些人产生了症状,而有些人不产生。 HPV感染引起的疾病什么? 大多数男性感染HPV从不出现症状,HPV病毒通常自然消失。 HPV持续感染可导致生殖器疣。 HPV持续感染可导致某些类型的癌症。 因此如果男性在阴茎, 阴囊, 肛门, 口腔或喉咙出现了任何新的或不寻常的疣,或异常增生, 肿块, 或溃疡,应该去医院就诊。 尖锐湿疣的症状是什么? 生殖器疣通常表现为在阴茎或肛门区出现小肿块,或一组肿块。这些疣可能小或大, 可平坦, 可形状像菜花。 疣可能消失, 或保持不变, 或增大或增多。通常情况下,医生可以通过检视就可以诊断湿疣。生殖器疣可以复发, 即使治疗也可能复发。导致尖锐湿疣的HPV类型不会引起癌症。 人乳头状瘤病毒能导致癌症? 是的。HPV不是癌症,但是可以导致癌症。 HPV通常自然消失 如果HPV持续感染就可能引起癌症。 男性常见的与HPV有关的癌症是阴茎癌,肛门癌,舌癌,扁桃体癌,喉癌。所有这些癌症均是因为HPV的持续感染所致。 癌症发展非常缓慢, 可能在感染HPV后数年或数十年才被诊断。目前,没有办法知道谁只是临时的HPV感染,谁将患癌症。 男性的HPV相关肿瘤有多常见? 虽然HPV感染在男性中非常常见,但是HPV相关肿瘤并不常见。下列情况男性更容易患hpv相关肿瘤: 免疫力低下(如艾滋病毒)的HPV感染者更容易患癌。 肛交者有可能肛门感染HPV,进一步发展成肛门癌。 男性可以进行HPV检测吗? 目前还没有批准的检测方法来检测男性HPV。 CDC不建议无症状情况下常规检测HPV(也称为“筛选”) 或者相关疾病。 但是一些机构为肛门癌高风险(HIV患者,或者肛交者)的男性提供肛门细胞学检查是可以的。 如果男性确实有症状,担心癌症的可能,应该去医院检查。 男性HPV感染或HPV相关疾病可以治疗吗? HPV感染没有特效治疗方法。但可治疗由HPV引起的健康问题。 生殖器疣可以用各种方法治疗,或用药物治疗。 HPV相关肿瘤一旦诊断要及时治疗。 如何降低感染HPV的机会? 两个步骤: 接种HPV疫苗。疫苗是安全和有效的。可以保护男性预防疣和某些HPV引起的癌症。疫苗应该在性活动开始之前进行。 通常在6个月期间接种3次。 避孕套可以降低HPV感染或其它所有性传播疾病的几率。 但是HPV可以感染避孕套覆盖不到的地区, 所以避孕套不能充分预防HPV感染。 什么样的男性适合种植HPV疫苗? 在美国,推荐下列男性应用HPV疫苗: 所有11岁或12岁男孩,可更早到9岁。 21岁之前没有接种过疫苗的男孩。 26岁之前没有种植疫苗的男同性恋、双性恋和其它与男性有性关系者。 26岁之前没有种植疫苗的男性艾滋患者, 或免疫力低下者。 HPV感染对于我和性伴侣的健康意味着什么? 如果在你和伴侣的阴茎,阴囊,肛门、口腔或喉咙出现新的或不寻常的问题(如疣、增生、肿块或疼痛)要去就诊。 即使你是健康的, 你和你的性伴侣(s)也最好检查其他性传播疾病。 如果你或你的伴侣有生殖器疣, 应该避免做爱, 直到疣消失或去除。 现在还不知道去除湿疣之后多久, HPV就不传播了。 HPV感染对我和伴侣的关系意味着什么? HPV感染通常是暂时的。一个人出现健康问题之前,可能HPV感染很多年了。如果你或你的伴侣被诊断为一种HPV相关疾病, 没有办法知道你感染了HPV已经多久了。 也没有办法知道究竟是你传给你的性伴侣, 还是他传给你。HPV感染并不表明你和你的性伴侣有其他的性关系。最重要的是你们双方讨论你们的性健康,以及所有其他性传播疾病对彼此的风险。 来源:北京协和医院 孙晓光教授的博客
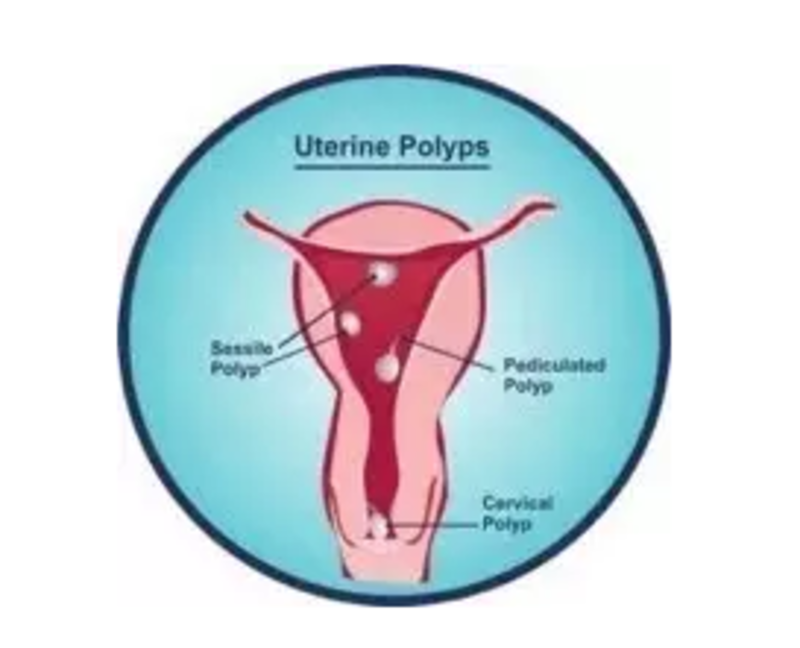
张新 副主任医师 扬州市妇幼保健院 妇科4468人已读 - 精选 子宫内膜息肉
先说两个#只有医生知道#的故事 一个是亲朋友的故事。 是哒,你们说对了,好朋友就是用来“出卖”的。 刚当主治大夫那会儿,好朋友介绍发小的老婆看我门诊,她常规体检发现一个子宫内膜息肉,0.5厘米,全家人紧张得要死,看了几家医院都让手术,想托我找个大教授在协和做。 协和的床位紧张,大家都知道,已经确诊的卵巢癌、宫颈癌还有子宫内膜癌病人一时半会儿还住不进来,良性病要等的时间更长。虽然老友请我吃了顿大餐,我仍然不敢打包票,开了住院条,让她安心等待。 接下来的一个月里,好朋友,病人,还有病人家属经常发短信问候我,其实是在催床。能力有限的我,只好以不变应万变,装聋作哑。 突然有一天,病人发短信说:张大夫,我怀孕了,这可咋办? ”怀孕了好啊,生呗!” “大夫说有息肉不能怀孕,息肉会把胚胎挤出去,会流产,要不要先做人流,同时弄掉息肉,把身体调理好了再怀孕?” “千万别这么做,既然老天爷都给你把孩子送来了,就先生下来,息肉的事儿产后再说,虽说子宫里有个息肉可能会捣乱,那也不能把宝贵的胎儿请出去,留下战场专门处理坏蛋啊,那不成了本末倒置。” “那流产了咋办?” “就算没息肉,你也有15-20%的流产风险,胚胎是生命,即使有风险,也得硬着头皮往前走,这就是传说中的砥砺前行,知道不?” 后来呢? 后来自然是母子平安,皆大欢喜,她因为巨大儿做剖宫产手术,教授翻遍子宫腔也没找到那个息肉。再后来,息肉一直没见,又生了二胎,和我一样平稳进入中年。 估计过不了几年,她又会因为闹更年期请我吃饭了。我能想象,在冬天的餐馆里,本来不热,我俩却大声嚷嚷着要开窗,一边说话一边面色潮红,乎乎冒汗,使劲儿扇风,话不投机的时候,还会暗自较劲气急,一阵阵地想干仗。 哎呀妈,又跑题了,其实潮热、出汗、爱生气都是更年期症状,更年期以后我会写,有关“早更”的文儿在这儿:诊间日记 - 卵巢早衰,药不能停 第二个故事是去年的一位门诊病人,26岁,刚结婚就赶上单位发福利免费体检,想着正好做个孕前检查。她脚步轻快地走进体检中心,完全没有料到,噩运的帷幕已经拉开。 她的月经正常,但B超发现了一个子宫内膜息肉,0.8厘米,查体报告上书:建议手术切除。医生说得貌似也有道理,子宫腔里一共那么点儿地方,不把息肉弄走,孩子住哪儿? 三四线城市的医院不是特别缺床位,她还有个亲戚是当地医院的工会主席,顺风顺水地住院,没几天就在静脉麻醉下进行了子宫内膜息肉的电切手术(TCRP)。 过一会儿你就会知道,想办事儿,正好有熟人,顺风顺水就将流程一步步推进,并不见得是好事儿。 术后该怀孕了,结果连着仨月没来月经,她慌了神儿,做B超怀疑宫腔粘连。 实际上,息肉是子宫内膜长出来的,切除手术不会累及子宫肌层,理论上不会造成宫腔粘连。手术后的粘连多是继发感染,或者医生的电切环没把握好深度,切深了,伤害到子宫肌层,才会粘连,属于少见并发症。 内膜是子宫的灵魂,是受精卵种植的温床,是种子生根发芽的土壤,土壤被破坏,受孕的可能性变得很小,还要再做宫腔镜进行粘连分离手术。 到我这儿的时候,她已经在当地做了两次次粘连分离手术,手术后又粘上了,仍然闭经。 宫腔粘连的宫腔镜手术里段位最高的4级手术,不是会做宫腔镜的医生都能捅咕的。一个医生不可能啥病都会治,啥手术都会做,行医看病重要的是知己知彼,知道敌人有多强大,更要知道自己几斤几两,要是没有金刚钻,千万别揽瓷器活,把病人转给有资质的医生,也是对病人的帮助。 有时候,你不出手,才是功德无量。 我为她介绍了一位宫腔镜专家又做了一次手术,术后她能来一点月经,但是一直没怀孕。她的经济条件不错,正在考虑到国外代孕,要是没钱,恐怕这辈子就没法有自己的孩子了。 这个可以理解,医学不是万能的,自古都是破坏容易修复难,初次治疗至关重要,一定要请高手出手,宫腔粘连的手术做的次数越多,预后越差。 我当了20年的临床医生,深深受益于现代医学的发展,但是近年来,有创伤性的操作和治疗越来越多,这显得我们医生好像很神奇,很能干,好像随时可以手到病除,降妖伏魔。 然而手术刀、电刀、甚至做人流的小小吸管和刮匙都是双刃剑,会造成并发症,如果不能很好的掌握手术指征,一旦噩运的多米诺骨牌被推倒,等待病人的将是接连而至的溃败。 那么问题来了,到底哪些子宫内膜息肉需要手术切除,哪些可以观察?什么才是最好的治疗方式呢? 为啥别人没事儿,偏我长息肉? 子宫内膜息肉是一种常见的妇科疾病,是子宫局部内膜过度生长造成的,数量可单可多,直径可大可小,可有蒂可无蒂,息肉由子宫内膜腺体,间质和血管组成,患病率从7.8%到34.9%不等。 长息肉了不是因为你多吃啥了,或者少吃啥了,跟豆浆牛奶大枣阿胶桂圆统统无关。发病的高危因素主要包括:年龄,高血压,肥胖和他莫昔芬(乳腺癌病人)的使用。息肉通常合并其他良性疾病,包括子宫肌瘤、宫颈息肉、子宫腺肌症和子宫内膜异位症。 所以,我又要唠叨了,女人不是生育的工具,妇产科医生也从来不逼着咱们能顶半边天的女性都去生孩子,不过要是你有生宝宝的愿望,在万事基本俱备的条件下,要尽量早生。。否则,慢慢地你就老了,卵子就少了,血压就高了,体重就超了,待到子宫生出息肉,或者肌瘤,腺肌症,或者内膜跑到子宫外头成了子宫内膜异位症,麻烦就大了。 长了息肉,会有哪些不舒服? 子宫内膜息肉大多不痛不痒,通常是体检过程中做B超意外发现的,常见症状包括: 不规则的子宫出血 绝经后出血 不孕症 绝经前子宫异常出血的女性中,10-40%可能存在子宫内膜息肉,息肉恶变非常罕见,常发生于年龄较大的绝经女性。 经阴道超声检查是最常用的诊断方法,最好安排在月经干净后进行,这时候子宫内膜薄,更容易发现息肉,有助于区分“息肉状子宫内膜”与“子宫内膜息肉”。诊断的金标准仍然是靠病理。 哪些息肉需要赶紧做手术? 有临床症状的,例如不规则阴道出血; 有出血的绝经后息肉,需要警惕恶变问题,应积极治疗; 不孕症女性切除息肉,可以提高自然受孕能力; 试管婴儿之前切除息肉,有助于试管婴儿成功率。 不规则的阴道出血可能是月经期延长,月经量增多,不规则的经间期出血等等表现。 AAGL的指南指出,目前对未经治疗的子宫内膜息肉的发展和预后的认识仍然有限。有研究发现,经过1年的随诊,子宫内膜息肉的自然消退率为27%,与长度超过1cm的“大息肉”相比,“小息肉”更容易消退。 宫腔镜下息肉切除术是最主要的治疗方式,手术安全性高,并不推荐盲目刮宫。 药物治疗有何建树? 药物治疗对子宫内膜息肉的作用有限; 某些激素治疗可能对息肉形成有预防作用; 因为乳腺癌需要常年服用他莫昔芬的女性,可以放置左炔诺孕酮宫内缓释系统(LNG-IUS,曼月乐)降低子宫内膜息肉的发生率。 切除息肉后如果短期内没有生育计划,可以放置曼月乐,提供高效避孕的同时,持续抑制息肉复发。 关于曼月乐,看这一篇就够了 划重点:来自AAGL的子宫内膜息肉治疗指南 1.小的、无症状的息肉,可以考虑保守治疗; 2.不推荐药物治疗息肉; 3.宫腔镜息肉切除术是治疗的金标准; 4.绝经后有症状女性,应切除息肉,进行病理诊断; 5.宫腔镜切除术因为其微创、花费低以及相对较低的手术风险,优于子宫切除术; 6.对于有息肉的不孕症女性,手术切除有助于自然受孕,也能提高试管婴儿的成功率。 文章转自:http://mp.weixin.qq.com/s/TUfF-Z5zYf5DMvuQy7rIbA
 张新 副主任医师 扬州市妇幼保健院 妇科7533人已读
张新 副主任医师 扬州市妇幼保健院 妇科7533人已读 - 精选 宫颈癌
你需要做宫颈筛查吗? 原创 2016-11-03 钱德英 钱德英天地 宫颈筛查已经开始被不少女性朋友知道了,又到了体检的季节,作为一名妇科医生经常有朋友电话过来问妇科检查需要做什么项目?宫颈筛查是否有必要?什么年龄的女性需要做宫颈筛查?有些是为自己来问,有些是为家人来问,这真的是需要细细来回答。 1. 宫颈筛查的原因 讲起宫颈筛查首先要知道宫颈筛查的原因和目的。所谓宫颈筛查就是通过一些简单无疼而有效的检查方法,了解宫颈是否患有宫颈癌及癌前病变。 因为目前宫颈癌是威胁妇女健康的主要问题,其发病率仍然居高不下。全世界每年有超过50万的宫颈癌新发病例,约有20多万妇女死于宫颈癌,其中80%以上是发生在发展中国家,且估计当前世界范围内有超过100万的妇女患有宫颈癌,但她们大多数仍未被诊断或未能接受医治及延长生命。 对于宫颈癌的研究已经找到其潜在病因是人类乳头瘤病毒(HPV),是一种常见的病毒,也已经研发了HPV的预防性疫苗。从病毒感染到发生病变往往需要经历5-10年甚至15年的时间,多数可以通过癌前病变的早期筛查诊断和早期治疗达到预防宫颈癌的目的。 2. 宫颈筛查的方法 目前主要的筛查方法是宫颈细胞学检查和高危型HPV检测,宫颈细胞学检查医院现在主要是用液基细胞检查TCT或LCT。 什么人需要筛查呢,可以说,有性生活2-3年以上的女性都应该参加筛查,假如宫颈细胞学和高危型HPV联合检查都阴性,那么3~5年内患宫颈癌的风险就很低了。假如筛查结果中一项或者两项都异常当然就应该马上到医院找医生做阴道镜检查,进一步明确是否患病了。 那到底女性应该如何去筛查呢,根据发达国家的经验从30~50岁应该坚持每3年一次筛查,假如每次结果都正常,到65岁其患病的风险就很低了。所以每年或每3几年做一次检查就可以预防宫颈癌啦,就等于为自己买了个保险了。 3. 宫颈筛查会疼痛吗? 宫颈筛查只需要由医生从阴道放入检查的阴道窥器,轻轻地用一个十分柔软的小刷子在宫颈表明取一些细胞去化验,这个过程大约几分钟,你会没有什么明显的感觉,更没有什么伤口,马上可以下地活动。只是不能在月经期间检查,同时检查前最好不要有阴道塞药和性生活,可能个别人取了宫颈样本后会有少许阴道血性分泌物,过几天就会恢复的。 4. 没有征兆和没有不舒服的女性需要筛查吗? 宫颈癌和癌前病变都是没有特殊症状的,早期可能最多出现白带增多、性生活后有血性分泌物、月经间期有不规则血性阴道分泌物,更多的患者是毫无征兆的,等到有明显的异常阴道出血往往已经是疾病的晚期。我们医生每天遇到的病人太多的是缺乏明显症状的,所以不要等到出现了明显症状的时候才想起找医生。最近我们也发现一些从来不做体检的女性,因为准备二胎备孕,到医院来检查,却发现是宫颈癌或癌前病变,真的很为她们惋惜。 5. 宫颈筛查发现异常怎么办? 宫颈筛查做了细胞学检查和高危型HPV检测后,假如结果异常当然需要找医生,一般这个时候就需要做一次阴道镜检查了,通过阴道镜可以直接看清楚宫颈哪个部位有问题,病变是否严重,阴道镜活检病理检查就能得出最后诊断了。假如是癌前病变,只需要做一个宫颈锥切治疗,就是所谓的“LEEP”刀了,做完"LEEP"刀后仍然可以顺利怀孕产子;假如不幸是宫颈癌,现在也有很多治疗手段,比如手术、放射治疗和化疗。一句话,早期发现,早期治疗,效果就好,宫颈癌目前是人类肿瘤中病因明确可以早期发现早期治愈的癌瘤。 6. 宫颈癌能预防吗? 现在已经有HPV的预防性疫苗,从二价到四价已经发展到九价疫苗,对抗HPV已经有好办法了,但疫苗只能起到预防作用,没有治疗作用,适合于12~24岁还没有性生活的女性或男性,对于已经是宫颈癌或癌前病变患者没有意义。打了疫苗是否一劳永逸呢,不是的,到了该筛查的年龄,仍然需要参加宫颈筛查。 7. 提醒 生育年龄的女性,应该定期参加妇科体检,其中宫颈筛查是不能忽略的,假如单位有组织体检就不要掉队了,没有集体体检的就应该自己抽个时间到医院做一次检查,几分钟时间的检查换来身体健康是值得的哦。 扫描长按二维码,关注公众号可查看历史消息,转载请注明出处及原创作者。 ~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~ 钱德英 主任医师 资深主任 擅长宫颈癌前期病变的早期筛查诊治及阴道镜的临床应用 广东省医学会妇产科学分会顾问 广东省医师协会妇产科分会顾问 中国癌症研究基金会子宫颈癌防治协作组委员 广东省医学会妇产科分会宫颈病变阴道镜学组组长 回复“出诊信息”即可查询钱德英教授出诊表。 赞赏 5人赞赏 阅读 310030 投诉 写留言
张新 副主任医师 扬州市妇幼保健院 妇科2738人已读 - 精选 浅谈HPV感染
HPV是宫颈癌与癌前病变的一个重要致病因素,它像一把双刃剑,既提高了宫颈疾病的诊出率,同时又给人们带来过度的恐慌和负担,如何正确面对HPV感染和预防,这是一个迫在眉睫的事情。一、HPV 感染的特点HPV 感染过程可分为三个阶段:潜伏感染期、亚临床感染期、临床症状期。其感染有以下特点:(1)人类是 HPV 的唯一自然宿主。(2)HPV 具有严格的组织特异性,主要感染皮肤及黏膜鳞状上皮。HPV 在正常人群外阴、生殖道、肛门甚至口咽部都有一定的感染率,其感染与复制增殖依赖于上皮细胞的分化。(3)大多数(80%)的 HPV 感染是一过性的,这是 HPV 感染最常见的结局。90% 的 HPV 感染在两年内消退,其消退的时间主要由 HPV 型别决定,低危型 HPV 感染需要 5~6 个月,高危型需要 8~24 个月,只有极少数 HPV 感染者发生临床可见的下生殖道尖锐湿疣、鳞状上皮内病变和癌等。(4)肛门生殖器官的 HPV 感染通常是性接触传播的。非性交途径和通过污染物的传播是不多见的,但直接皮肤接触也被认为是一种传播方式。母婴具体的传播方式尚不明了,一般认为新生儿感染源于产道接触传播,导致新生儿咽喉乳头瘤病、结膜乳头瘤病,但发生率不高。(5)由于所有高危型 HPV 都以相同途径传播,所以同时感染多种 HPV 极为常见。(6)免疫反应在对抗 HPV 感染过程中发挥重要作用,以细胞免疫为主,体液免疫仅占很小一部分。二者功能减弱会导致病变迅速向瘤变及癌症转化,研究发现感染 HIV 的女性常同时感染 HPV,与未感染 HIV 的女性相比,这些患者患宫颈上皮内瘤变及进展为浸润性宫颈癌的可能性很大。二、HPV的感染途径宫颈HPV阳性,虽然没有“梅毒阳性”或者“HIV阳性”那么令人想入非非,但是也有点拷问夫妻双方忠诚度的意思。为啥这么说呢?有科学家的研究为证:HPV主要是通过性行为传播的,丈夫性伴侣多的话,妻子HPV阳性率明显增高;同样的,如果女性的性伴侣多,那么她感染HPV的几率也大大增加。科学家都这么说了,你还有什么好说呢?性生活频率不是导致宫颈病变的主要危险因素,而性伴侣的数目是影响 HPV 感染、宫颈癌前病变和宫颈癌的主要因素。有研究发现使用避孕套可轻度降低女性感染 HPV 的机会,但总体来说避孕套对 HPV 的影响极为有限,因为避孕套有时并不能遮住所有生殖器皮肤。男性因素也在 HPV 感染甚至宫颈癌发生中发挥重要作用,男性阴茎 HPV 的存在可使其女性性伴侣宫颈受感染的危险增加 9 倍,有研究指出:既往性伴侣死于宫颈癌的男性,其现有性伴侣发生宫颈癌的风险增高;性伴侣有冶游史时,女性发生宫颈癌的风险也增高;男性包皮环切术可降低性伴侣 HPV 的感染风险,已接受包皮环切术的男性,即使有多个性伴侣,其性伴侣发生宫颈癌的风险也较低。另外,女性第一次性生活的年龄也很重要,首次性交年龄越小,HPV 感染率越高。但是,如果仅仅因为HPV阳性,而去怀疑对方,甚至闹离婚,很有可能是冤枉了对方。很多时候并没有很明确的原因,女性就感染了HPV;还有一些可能通过接触感染者的衣物、生活用品、用具等而使自己受累。说到这里,要提一句,HPV其实还是蛮娇贵的,在某一些环境条件下它很难存活,比如在温度极高的桑拿房、池水已消毒的游泳池中,基本不用担心,放心地玩。所以说,HPV阳性不一定是“乱搞”得来的,很多时候可以说是“莫名其妙”就查出来的。三、HPV阳性与宫颈癌宫颈癌是女性生殖器官三大恶性肿瘤之一,它最常见的类型是鳞状细胞癌,与HPV感染是有因果关系的。但是并不是说HPV阳性,就一定会生宫颈癌。首先,目前已知的HPV亚型有近200种,大多数不会引起宫颈癌,仅仅引起尖锐湿疣、皮肤疣等问题,能够引起宫颈癌的HPV亚型只是一部分,其中有14种高危亚型,最常见的是16和18型。其次,研究发现,女性一生中,感染HPV的风险要超过50%!乍一看,这数字很可怕啊,超过一半的概率!但是,科学家又发现,这些感染的人有90%可以通过人体自身的免疫力清除掉HPV,也就是说大多数感染的女性,啥也不用管,啥事也不干,一年多之后自己就会转阴。这里就要提一下自身的免疫力啦,如果平时身体长期处于亚健康状态、长期使用免疫抑制剂或者糖尿病血糖控制不好的人,有可能就清除不了HPV哦。所以,保持身体健康、心情愉悦,是非常必须的。那么,还有10%,超过一年还没清除掉HPV的人,不就危险啦!别怕,科学研究发现,这些人当中只有不到1%最终可能发展为宫颈癌。另外对于 HPV 持续感染的女性,吸烟是发生重度宫颈上皮内瘤变的协同因素。在感染高危型 HPV 女性中进行病例对照和队列研究发现,吸烟女性宫颈癌发生率高于不吸烟者。最后,会不会生宫颈癌,除了HPV这个外因之外,还有人体自身的内因,这个和个人基因有关,有的人就算持续感染高危型HPV也不怕,有的人就容易生癌。怎么说呢,要么就感谢爸妈给你一身好基因,要么就怪自己在细胞分裂的时候没有抓住好的基因!宫颈癌的发生一般需要经过四个阶段:HPV 感染,持续性病毒感染引起宫颈上皮细胞病变,持续性病毒感染引起宫颈癌前病变,宫颈浸润癌。需要明确的是 HPV 的持续性感染是宫颈病变发展为 CINⅡ-Ⅲ甚至宫颈癌的必要条件。单纯 HPV 感染并不意味着一定会发生宫颈癌,从 HPV 感染发展至浸润性宫颈癌的平均时间需要 25~30 年,这是一个由量变到质变,渐变到突变的漫长过程。四、HPV感染的处理与宫颈筛查既然90%HPV感染可以自愈,是不是就可以不去管它?当然不是!虽然我们说的HPV感染的人90%可以自愈,但是,第一次检查发现HPV阳性的时候,谁知道她已经感染多久了,除非你每个月都在查。所以,如果HPV阳性,医生也是不敢干等着它转阴的。那么,发现HPV阳性了,按照规范,首先,要有宫颈脱落细胞学检查,目前用的比较多的是TCT或LCT,一般这个会和HPV一起检测,那就可以直接进到第二步骤;第二步就是做个阴道镜检查;有问题的话,第三步宫颈组织病理学分析诊断。这就是标准的宫颈癌诊断“三阶梯”步骤,绝大多数宫颈病变,包括癌前病变可以成功诊断出来,然后再经过一些简单的治疗,就可以治愈,根本不需要把子宫切掉。当然,如果是癌变,那就需要根据宫颈癌的分期以及病人的生育需求,进行治疗。到了需要治疗的阶段,就交给专业的医生吧,自己就不要瞎百度了。有一部分HPV阳性,经过三阶梯检查,没有发现宫颈的病变,仅仅单纯的慢性宫颈炎,那么可以算是比较好的结果,定期找医生复查就好。因为病毒目前没有特效药,所以也没有很明确可以杀HPV的药物,不过有一些研究提示干扰素可能具有治疗作用,可以用一下。另外,国外有HPV疫苗,分预防性和治疗性的,对于持续HPV阳性者,也可以试一下。2012 年 ACS/ASCCP/ASCP 宫颈癌预防及早期诊断筛查指南建议宫颈癌筛查应在 21 岁开始。30~65 岁女性,最好每 5 年行一次细胞学 +HPV 联合检测,或者每 3 年一次细胞学单独筛查。30 岁及以上人群如果细胞学筛查阴性并且高危型 HPV 检测阴性,那么未来 4~6 年内发生 CINⅡ或Ⅲ的几率非常低。无论采用何种方式的筛查,当既往有足够多的阴性筛查结果,且没有 CIN2 或以上病变的历史时,>65 岁就应该停止筛查。足够多的阴性筛查结果定义为:在过去 10 年内连续 3 次细胞学结果阴性或连续 2 次联合筛查阴性,且最近的一次筛查在 5 年之内。既往有 CINⅡ或Ⅲ或原位腺癌的患者应该在上述病变消退或治疗后继续筛查足够 20 年,哪怕超过了 65 岁的年龄界限。五、关于HPV 疫苗HPV 疫苗是人类首次尝试通过疫苗消灭一种癌症,具有划时代的意义。HPV 疫苗分为治疗性 HPV 疫苗和预防性 HPV 疫苗,治疗性 HPV 疫苗正在研发阶段,预防性 HPV 疫苗已经上市。目前 FDA 已经批准了三种 HPV 疫苗以有效的预防 HPV 感染,分别是默克公司的 Gardasil(佳达修)及 GARDASIL9(佳达修,九价重组人乳头状瘤病毒疫苗)和葛兰素史克的Cervarix。Gardasil 为覆盖 HPV-16、18、6、11 的四价疫苗,GARDASIL9 为覆盖 HPV 16、18、31、33、45、52 和 58 型的九价疫苗,Cervarix为覆盖 HPV16 和 18 的二价疫苗。其中 GARDASIL9 为 2014 年方获批准的新疫苗。HPV 疫苗通常分 3 次给药注射,共需要 6 个月左右的时间完成,即开始的第 1 次、第 2 个月注射第 2 次,6 个月后注射最后一次。美国疾控中心和美国妇产科学会推荐 9~26 岁女性接受疫苗接种,HIV 感染的 9~26 岁女性也建议接种 HPV 疫苗。鼓励女孩在暴露于 HPV 年龄来到前就进行 HPV 疫苗接种。当然,年龄的限制并非绝对的,关键是看有没有性生活,HPV 疫苗对于无性生活史的女性效果最佳,有性生活后 HPV 感染的机会增大,注射疫苗的预防作用会降低。需要知道的是注射疫苗并不能完全预防宫颈癌的发生。2 价和 4 价的疫苗只能免疫 2 种最致癌的 HPV 高危型,即 HPV16 和 18 型。这两种 HPV 亚型和超过 75% 的宫颈癌有关。然而,尽管数据显示既往未感染 HPV 的女性中疫苗能提供 100% 针对 HPV16 和 18 造成的 CIN,但是另有 30% 的宫颈癌来自于疫苗尚未覆盖的其他 HPV 高危亚型。9 价疫苗虽然可以额外提供另外 5 种高危型的免疫,但是依旧不能覆盖所有高危亚型。据估计,大约在全面接种疫苗 20 年后才会出现宫颈癌发病率的显著下降。在这一天来临之前,宫颈癌筛查依旧是预防宫颈癌的最佳方法,且筛查建议和 HPV 疫苗的接种状态无关。也就是说尽管 HPV 疫苗是宫颈癌预防的重要一步,但是还不能取代常规的宫颈癌筛查。
曹玲君 主治医师 扬州市妇幼保健院 妇科1.5万人已读 - 引用 产后收腹带可以用吗?怎么用科学?
 胡媛媛 副主任医师 惠山区人民医院 妇产科1037人已观看
胡媛媛 副主任医师 惠山区人民医院 妇产科1037人已观看



