南医大二附院疼痛科科普号
- 精选 程大夫说疼痛(8):如何预防网球肘(肱骨外上髁炎)?
(1) 运动前先热身,然后牵拉前臂肌肉。(2) 从事需要前臂活动的运动项目时,要学会正确的技术动作。(3) 用支撑力较强的护腕和护肘把腕、肘部保护起来。也可以在前臂肌腹处缠绕弹性绷带,但松紧需适中。(4) 家庭主妇买菜时,尽量使用推车,少用提篮;以手提重物时注意手腕顺势,不可背屈。注意修正握锅铲、菜刀等工具的姿势,减少手部受力。 (5) 使用拖把拖地时,腿部略弯,以腰腿力量带动肩膀、手臂,而不是光用手臂的力量来拖动。(6) 如果疼痛严重,建议减少工作量,坚持治疗、自我保健、注意局部保暖。
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1816人已读 - 精选 程大夫说疼痛(4):肩周炎有哪些治疗方法?
(1) 休息:尤其是急性期,并减少负重。(2) 药物治疗:非甾体消炎止痛药、肌松药、糖皮质激素、中医活血化瘀药物、抗神经病理性疼痛药物等。(3) 物理治疗:中频、超短波、体外冲击波、深部炎症治疗仪、高压氧等。(4) 中医治疗:中药、针灸、针刀、银质针、内热针、刮痧、手法、推拿等。(5) 微创治疗:痛点注射、关节腔注射(透明质酸纳、糖皮质激素、局麻药、三氧、富血小板血浆等)、神经阻滞、关节镜等(6) 手术治疗:(7) 功能锻炼:康复治疗、运动治疗等。
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1003人已读 - 精选 膝关节疼痛,哪些运动能做?哪些运动不能做?
膝关节疼痛的患者,有的运动会加重病情,有的运动会缓解病情。(1)建议做的运动:散步、游泳、骑车、非负重的膝关节锻炼等。(2)建议不要做或少做的运动:跑步、爬山、打球、跪蹲等运动,也不建议长时间跳广场舞。(3)如果体重超标,建议减肥。
程志祥 主任医师 南京医科大学第二附属医院 疼痛科2446人已读 - 精选 怎么治疗带状疱疹后神经痛?
问:75岁老奶奶,患带状疱疹后神经痛,怎么办? 答: (1)带状疱疹,民间又称“缠腰龙”、“蜘蛛疮”,是由水痘-带状疱疹病毒引起。老年人随着年龄增长,免疫力逐步减弱,容易感染带状疱疹。大约10-20%的带状疱疹患者会遗留有神经痛,称为带状疱疹后神经痛(PHN)。PHN是神经病理性疼痛,属于难治性疼痛,疼痛剧烈,严重影响生活质量,甚至导致患者自杀。 (2)PHN治疗是当今医学难题,很难治,但并非不能治。即使不能根治,也要尽量缓解疼痛,减少对患者生活的影响,而不是选择忍。另外,PHN治疗,可能要持续数周、数月,甚至数年,一定要有长期治疗的心理准备。 (3)PHN治疗方法: ① 药物治疗:绝大多数PHN经过正规的药物治疗,都能得到有效的控制。常用的药物有抗惊厥类药物(卡马西平、加巴喷丁、普瑞巴林等)、抗抑郁类药物(如度洛西汀、文法拉辛等)、阿片类药物(如曲马多、丁丙诺啡等)、神经营养药物等。 ② 理疗,如威伐光等。 ③ 神经阻滞、神经毁损(包括射频、臭氧、阿霉素等)等。 ④ 神经调控技术,如椎管内持续给药、脊髓电刺激等。 ⑤ 其它治疗,如中医治疗(针灸、梅花针、放血、蒸疗等)、外科手术等。 总之,PHN治疗手段很多,一定要对治疗充满信心! 程志祥 副教授、副主任医师、肿瘤学博士、留美博士后、肿瘤学硕士研究生导师,现为南京医科大学第二附属医院疼痛科主任,江苏省医学会疼痛学分会委员兼学术秘书,江苏省中西医结合学会疼痛学分会委员,目前承担国家级、省级、市级科研项目多项,在国际顶级杂志上发表文章数篇,主译《疼痛医学精要》,主编《内脏与血管性疼痛病》,为《万家灯火》、《彭姐百事通》、《早安江苏》、《扬子晚报》、《南京晨报》、《金陵晚报》、《江南时报》、《名医坐堂》、《名医名院》、《养生有道》、《健康新7点》等著名媒体作疼痛科普宣传,具有丰富的疼痛诊疗经验,尤其擅长癌痛、带状疱疹后神经痛、褥疮等疼痛性疾病的治疗。 程志祥主任专家门诊: 南京医科大学第二附属医院本部:周一上午、周三全天(门诊四楼) 南京盐仓桥综合门诊部(盐仓桥11号):周二全天、周四下午
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1993人已读 - 精选 纤维肌痛诊断及治疗
大部分医生,特别是骨科、风湿科、疼痛科及全科医生都有这样的经历:患者来院就诊,通常主诉持续较长时间的全身疼痛,并且伴有其他相关症状,如睡眠质量较差,易疲劳,抑郁等。这类疾病有一个专有名词,称为纤维肌痛。这类患者对临床医生来说是一个挑战。诊断纤维肌痛在很长一段时间内都存在较大争议,很多学者都在质疑,纤维肌痛是否可以作为一个独立的疾病。但是,有一点是确定无疑的,即纤维肌痛的患者的上述症状确实存在。目前对纤维肌痛的发生机制尚不十分清楚,因此,其最佳的治疗方法仍存在较大争议。本文就纤维肌痛的相关问题进行了系统的回顾分析,并明确如何诊断和治疗。什么是纤维肌痛及其发病率是多少?在日常诊疗工作中,若患者有慢性疼痛病史,并且其范围较广,查体可见多处肌肉部位压痛或者有疲劳、认知功能障碍、睡眠障碍等症状,则可诊断纤维肌痛。对部分患者来说,可能会同时存在肌肉压痛和上述相关症状。大范围慢性疼痛(chronic widespread pain)在流行病学上的定义为:疼痛持续至少3月,疼痛分布范围在躯体两侧,并且至少累及腕以上及腕以下。多个国家的流行病学数据显示,大范围慢性疼痛是一个较为普遍的问题,其发病率在10%左右。但需要注意的是,并非所有大范围慢性疼痛的患者均有纤维肌痛疾病。依据美国ACR 1990年发布的纤维肌痛诊断分级标准,其在人群中的发病率仅为2%。按ACR协会发布的诊断标准,诊断纤维肌痛非常简单(敏感性88.4%,特异性81.1%):对有大范围慢性肌肉疼痛的患者,若在指定的18个位置中若有超过11处存在触痛,则可诊断。但是上述诊断标准存在一定缺陷:体检过程中触痛点非常难以进行标准化,某些正常人群中也可能存在部分部位的触痛;这一诊断标准并没有将纤维肌痛其他方面的临床表现纳入,如睡眠障碍、易疲劳。对全科医生而言,ACR在2010年修订后的诊断标准可能更加实用。在最新修订版的诊断标准中,不再要求指定部位的触痛点,取而代之的是将人体划分为19个区域,将不同区域的疼痛个数累加,统计形成大范围疼痛指数(widespread pain index);同时将其他合并症状纳入,形成症状严重程度评分(包括疲劳,睡眠障碍,认知障碍等),两个评分相结合整合成一个简单的调查量表,最大分值31分。按照上述诊断标准,近期完成的两项统计分析发现,德国纤维肌痛的人群发病率在2.1%左右,而美国Minnesota的人群发病率在6.4%。在德国的研究中,研究者将评分12-13分作为一个分界点,该分界点可以将符合ACR 2010版诊断标准的人群和不符合的人群很好的区分开来;但是作者同时指出,在该分界点上下的人群在临床症状方面却并没有显著的差异(sharp division),因此作者认为,纤维肌痛的患者并非单独的一个疾病,可能是多症状性抑郁症患者人群的一个极端上限情况。图1:临床医生诊断纤维肌痛的方法(点击查看大图)谁容易患纤维肌痛?纤维肌痛通常发生在女性当中,一项minnesota人群调查发现,约7.7%的女性,和4.9%的男性符合ACR 2010年纤维肌痛的诊断标准,但一项同时进行的对医疗记录的分析发现,同样一个人群,符合ACT 2010年诊断标准的患者仅27%被诊断为纤维肌痛,按照比例计算,女性发病率仅2%,男性仅0.15%,这和实际调查结果不符合。还有一点值得注意的是,医疗记录中大部分患者诊断纤维肌痛时年龄偏小,但实际调查发现,纤维肌痛的发病率随着年龄增大而增加,超过60岁时发病率最高,其中可能的原因是,对老年患者,若出现肢体多处疼痛时往往被诊断为关节炎而不是纤维肌痛。纤维肌痛不仅局限与发达国家,孟加拉国一项大样本研究(n=5211),高回访率(99%)的研究显示,按ACR 1990年诊断标准,其农村人群的总发病率为4.4%,贫困城市地区为3.2%,富庶城市地区为3.3%,这些发病率和西方国家基本一致。纤维肌痛如何发生?目前对纤维肌痛的具体发病机制尚不了解。这类患者在肌肉中不存在持续的结构或功能异常,但其在中枢神经系统中的疼痛传导和处置机制受损。一项近期完成的综述发现,脊髓节段痛觉传导信号的放大在风湿性疾病(包括纤维肌痛)患者慢性疼痛发生中起了非常重要的作用。心理学和社会学因素对疼痛放大机制也有一定影响,人口学研究表明,上述因素和纤维肌痛的发作和持续过程相关。但是,对正常人群而言,并非所有相同程度的心理社会应激均会导致纤维肌痛的发生,因此,遗传因素在其发生中也有一定的作用。一项针对美国纤维肌痛患者家族遗传族谱的调查发现,有纤维肌痛的患者,其同辈兄妹发生纤维肌痛的概率较正常人群高13.6倍。已经发现和纤维肌痛存在相关性的是17号染色体的一个区域。一项疼痛实验发现,存在纤维肌痛的患者,双手在冷水中的疼痛刺激评分较正常患者高50%以上;同时也有研究证据发现,纤维肌痛人群的疼痛传导抑制通路并不能像正常人群一样有效;纤维肌痛患者的脑脊液中P物质的含量较正常人群高,而血清素,去甲肾上腺素,多巴胺等代谢产物的浓度却较低。很多临床上治疗纤维肌痛的药物作用机制也正是基于上述研究证据。对纤维肌痛患者的功能性MRI研究发现,在疼痛传递处置的脑功能区域中存在着异常的信号活动。近期的共振波普学发现纤维肌痛患者谷氨酸和谷氨酸盐在人脑右侧杏仁核中的浓度较正常人高,但两者间并不存在显著相关性。尽管目前有上述研究发现,但其是否是纤维肌痛发病的具体机制尚言之过早。如何诊断纤维肌痛?某些人认为,纤维肌痛的诊断在临床上并没有特别的帮助。但依据作者的经验,很多患者在医生清楚详细的解释纤维肌痛症后可获得一定精神方面的缓解,诊断纤维肌痛的患者确保他们除外了肿瘤或其他疾病的诊断,对他们的精神方面是个缓解。研究报道显示,诊断纤维肌痛的患者在诊断疾病后就诊的次数和医疗花费显著减少。目前并没有特别的血液或影像学方法诊断纤维肌痛,C反应蛋白浓度和ESR在这类患者中通常并不升高。纤维肌痛的诊断仅基于患者的临床症状。ACR 1990年的诊断标准建议对18个指定身体区域进行触痛检测,以确定患者是否可以诊断纤维肌痛,该诊断方法方便,有效性较好,但是,临床中确实有接近25%的患者有纤维肌痛但却并没有11处特定肌肉压痛点。尽管ACR组织在2010年对纤维肌痛诊断方法进行了改进,但目前其在临床上使用并不多,按照ACR纤维肌痛2010版诊断标准,对存在慢性广泛性疼痛的患者,询问患者是否存在睡眠障碍,触痛,记忆力或思考能力障碍等可对诊断提供极大的帮助。纤维肌痛并不是一个排他性诊断,可以和其他疾病合并存在。一项使用ACR2010年诊断标准的调查发现,约17%的骨关节炎患者,21%的风湿性关节炎患者,37%的系统性红斑狼疮患者均合并有纤维肌痛。因此在确立患者纤维肌痛诊断前需对所有症状进行仔细的鉴别,并应用临床检查措施,如全血细胞计数,基础生物化学产物,炎症因子等。甲状腺功能检测和维生素D水平在某些疾病诊断中有所帮助,对这类患者使用自身免疫指标进行鉴别诊断时需特别谨慎,需在除外患者有自身免疫性疾病的基础上综合考虑自身免疫指标对诊断的意义。自身免疫抗体检测阳性的但却并没有自身免疫性疾病表现的纤维肌痛患者在诊断时容易出现误导。炎症性骨关节炎患者也可出现类似纤维肌痛的止点压痛,因此对这类患者在诊断时需要专科医生会诊。需要特别强调的一点是,纤维肌痛可以发生在既往已经存在其他疾病诊断如风湿性关节炎的患者人群中,这类患者在治疗过程中出现疗效减弱时需要考虑上述情况。综上所述,当患者存在慢性广泛性疼痛而不能用其他疾病进行解释时需考虑诊断纤维肌痛,特别是患者所诉疼痛程度和体格检查的体征不成比例,或者合并有睡眠功能障碍,易疲劳,肌肉触痛点等。诊断纤维肌痛时请专科会诊并无必要,但若对患者的诊断存在疑问,则需考虑请专科会诊。纤维肌痛治疗目前纤维肌痛的治疗存在较多热点。对高质量的RCT研究,所有的临床症状的功能预后均应当报道。表1-4示目前所有的和纤维肌痛治疗相关的文献。1. 纤维肌痛的非药物治疗效果如何?纤维肌痛的非药物治疗方法可以是心理或物理的方法。物理学治疗方法包括主动和被动方式。物理治疗(主动)推荐所有的纤维肌痛患者进行功能锻炼。一项系统回顾分析发现,规律的有氧运动(20min/天,2-3次/周,持续至少2.5周)可以改善患者的临床症状。力量训练也可以减少疼痛和触痛,并带给患者愉悦,但其证据等级较低(表1)。物理治疗(被动)一项系统分析及两个临床研究为沐浴疗法治疗纤维肌痛提供了中等强度的临床证据支持。其他被动的物理疗法包括按摩,马杀鸡,电疗及超声疗法。但目前支持上述临床措施应用的证据较少(表1)。表1:非药物治疗纤维肌痛患者的治疗效应指标针灸一项系统评价发现针灸治疗纤维肌痛的证据强度仅为轻到中度。研究发现,电针灸和传统针灸治疗在治疗后一月内的症状改善和安慰剂组类似。一项中等治疗的临床研究发现,针灸能在短期内改善患者的临床功能,但也有研究发现,对针灸治疗超过6月的患者,疗效和安慰剂组类似。心理治疗除锻炼之外,纤维肌痛可以通过教育和心理学,行为学进行治疗。教育可以缓解患者因为位置而产生的紧张和焦虑情绪,而行为认知疗法可以改善患者的疼痛感觉。目前有强力的证据支持疾病宣教对患者改善疾病功能预后有显著意义。纤维肌痛大部分临床治疗项目中也将疾病宣教作为一个有效的治疗手段。2. 纤维肌痛的药物治疗治疗纤维肌痛的药物包括止痛药,阿片类药物,抗抑郁药。有些药物,如普瑞巴林,加吧喷丁,血清素和肾上腺素再摄取抑制剂(米那普仑,度洛西汀)等可以改变神经递质的传导。不同的药物对疾病的治疗效果不一。对治疗药物的选择需和患者进行沟通,并在合理用药的基础上尽可能的解决患者最为迫切的临床症状。在某些情况下,多药物联合是必须的。治疗纤维肌痛的药物在获得显著疗效的同时也伴有极大的副作用。一项系统分析发现,19%的患者在治疗时可以获得超过一半的疼痛改善,但同时也有11%的患者则因为药物极大的副作用而停止使用。止痛药物直接支持扑热息痛或者NSAIDs类药物在纤维肌痛患者使用的临床证据有限。在一项对1799例风湿病患者合并纤维肌痛的研究中发现,60%的患者倾向NSAID类药物,而只有14%的患者倾向选择扑热息痛。在处方NSAIDs类或扑热息痛药物治疗纤维肌痛时需和患者进行充分的沟通,告知其可能疗效和副作用。阿片类目前证明对纤维肌痛治疗唯一有效的阿片类药物是曲马多(或者曲马多联合扑热息痛)。在一项研究中发现,静脉使用曲马多2小时后患者的疼痛状况和安慰剂组类似。关于曲马多联合扑热息痛治疗纤维肌痛的RCT研究仅一例,研究认为两者联合治疗3月后患者可从中获得收益(表2)。曲马多治疗疼痛的效果可能和增强血清素释放,抑制肾上腺素再摄取相关。尽管目前临床上使用较多,但目前并没有证据支持弱阿片类药物在纤维肌痛患者中的应用。对纤维肌痛患者使用强效阿片类药物应避免,因此类药物长时间应用存在成瘾性。阿片类药物在英国并没有治疗纤维肌痛的适应症,但其却可以被用于治疗疼痛的各种疾病中,这非常让人费解。表2:纤维肌痛药物治疗症状改善的相对危险度抗抑郁药物很多RCT的系统分析发现,抗抑郁药物在治疗纤维肌痛中十分有效。一项系统分析发现,抗抑郁药物治疗疼痛、疲劳及睡眠障碍时存在较大的效应作用。但目前在英国并没有这类药物被批准应用于纤维肌痛的治疗中。一项RCT研究的网状分析发现,三环类抗抑郁药物可以显著降低疼痛,但并不能改善生活质量。另一个RCT网状Meta分析发现,三环类抗抑郁药物减少30%疼痛时的相对危险度为1.18.阿米替林类药物的分析发现,其降低非特异性疼痛时的相对危险度为2.9.使用阿米替林,佛西汀,帕罗西汀,度洛西汀,米那普仑,吗氯贝胺等药物治疗纤维肌痛已经为指南所推荐。但吗氯贝胺在使用中应尽量避免,因其存在较大的副作用反应。抗痉挛药物多个系统分析发现,第二代抗痉挛药物,普瑞巴林可以有效的治疗纤维肌痛。一项关于普瑞巴林(150-600mg/天)的系统分析发现,其疼痛,睡眠障碍,焦虑等的缓解较安慰剂组更好。一项对加巴喷汀的系统回顾发现,其改善30%疼痛的相对危险度为1.6.现有的临床证据支持加吧喷丁或者普瑞巴林在临床中的应用。(本文来自丁香园骨科时间)
程志祥 主任医师 南京医科大学第二附属医院 疼痛科2512人已读 - 精选 芬太尼透皮贴剂治疗癌痛的药理特点及其临床应用
疼痛作为第五大生命体征,日益受到广大医务人员及患者的关注。据世界卫生组织WHO统计,接受癌症治疗的人群中,50%有不同程度的疼痛,70%晚期癌症患者的主要症状是疼痛,30%癌症患者有难以忍受的剧烈疼痛[1]。癌痛主要由肿瘤本身、肿瘤治疗以及其他原因引起,可采用病因治疗、镇痛药物治疗、非药物治疗、神经阻滞以及介入治疗等。芬太尼透皮贴剂是一种强阿片类镇痛药物,广泛应用于癌痛的治疗,尤其适合一些特别的人群,本文对此方面内容进行综述。1 阿片类药物的不同给药途径阿片类药物是癌痛治疗的主要治疗药物,有口服、经皮给药、肌肉注射、皮下注射、直肠给药、舌下给药等多种给药途径。根据WHO止痛药物治疗的基本原则,以口服给药和经皮给药两种途径最常见。传统观点认为口服镇痛药物具有使用方便、管理简单、有效等特点。随着科技的发展,临床上开发了新的经皮给药方式,具有避免首过效应、延长作用时间、减少用药次数、可随时终止给药、无创、患者依从性好等特点。2 芬太尼透皮贴剂的药理特点芬太尼透皮贴剂主要成分为枸椽酸芬太尼,使用方便无创,无须注射、口服,通过皮肤缓慢吸收,不经肝脏代谢,无首过效应,能维持72 h,不良反应低。芬太尼止痛作用为相同剂量吗啡的50~100倍,具有分子量小、脂溶性强、刺激性小等特点,所以适合透皮给药,并可使血浆和脑脊液浓度保持相对稳定,避免了药物高峰与低谷等浓度,不易产生精神依赖。药代动力学研究表明,初次贴皮后2 h血浆中即可检出芬太尼,8~12 h后达峰值,最佳镇痛效果开始于10 h 后,贴敷治疗后24、48、72 h 吸收率分别为47%、88%、94%。芬太尼透皮贴剂容易在较小的剂量下透过血脑屏障在中枢产生镇痛作用,因而其引起恶心呕吐、便秘、低血压、嗜睡、幻觉、意识模糊、尿潴留等症状,均明显低于等效剂量的吗啡。3 芬太尼透皮贴剂在癌痛治疗中的应用目前,芬太尼透皮贴剂在癌痛治疗中的应用广泛,疗效确切。Clark等[2]针对8项临床实验,共1 220例可评价疗效的疼痛患者的资料进行汇集数据分析,发现芬太尼透皮贴剂组的镇痛疗效显著优于缓释吗啡组(P<0.05),便秘、恶心呕吐等不良反应完全耐受。Zhu等[3]针对中国人群进行芬太尼透皮贴剂镇痛研究,选择474例中重度癌痛的患者,发现应用芬太尼透皮贴剂2 周后,平均疼痛强度显著下降(由5.63±1.26降至2.03±1.46,P<0.000 1),明显改善患者的生存质量。Bilen等[4]认为芬太尼透皮贴剂是成年人和老年人癌痛治疗的良好选择,但老年人较成年人发生阿片副作用的概率更高。Kanbayashi等[5]研究发现,癌痛患者中乳腺癌、总蛋白水平、谷丙转氨酶水平、高龄和男性是临床需要转换成高剂量芬太尼透皮贴剂的显著性预测因子。短效口服羟考酮可快速、安全、有效地转换成芬太尼透皮贴剂[6]。Mercadante等[7]认为初用阿片类药物的癌痛患者,低剂量芬太尼透皮贴剂具有良好的耐受性和有效性;而Garbe等[8]认为既往未使用强效阿片类药物的患者,首选芬太尼透皮贴剂,可能会增加严重阿片类不良反应的风险。曾有报道[9]指出,芬太尼透皮贴剂会引起海绵状白质脑病。4 芬太尼透皮贴剂在癌痛治疗中的适宜人群芬太尼透皮贴剂对吞咽困难、口腔黏膜炎、肠梗阻、严重恶心呕吐、严重便秘及认知障碍等患者人群更加适用。4.1 无法口服的患者对吞咽困难、口腔黏膜炎、恶性肠梗阻等无法口服的患者,芬太尼透皮贴剂能有效缓解疼痛,改善患者的生存质量。4.1.1 吞咽困难1)不能吞咽:如食管气管瘘、喉返神经麻痹等。2)肿瘤所致的吞咽困难:如口腔癌、鼻咽癌、喉癌、食管癌、甲状腺癌、纵隔转移癌等肿瘤可能伴有吞咽困难,临床表现为吞咽时梗阻感甚至无法吞咽,伴疼痛。3)其他原因造成的吞咽困难:如脑卒中患者、禁食、恶病质、终末期患者、意识减退妨碍口服等。4.1.2 口腔黏膜炎1)口腔黏膜炎定义:肿瘤患者口腔黏膜发生的炎症性和溃疡性反应,大多与肿瘤化疗或放疗所致患者口咽疼痛有关,影响生存质量,严重者甚至会影响肿瘤正常治疗。2)口腔黏膜炎治疗:Saunders等[10]比较了抗菌药、黏膜涂层剂、麻醉剂和镇痛药在肿瘤患者口腔黏膜炎预防和治疗中的效果后,建议在肿瘤化疗患者和头颈部放疗患者应用芬太尼透皮贴剂,在头颈部放疗患者中,可用吗啡漱口和多虑平冲洗治疗。田玉蛇[11]将60例头颈部肿瘤放化疗相关性口腔黏膜炎患者随机分成两组,各30例,使用芬太尼透皮贴剂组为治疗组,未使用芬太尼透皮贴剂组为对照组,发现治疗组疼痛缓解率为83%,对照组疼痛缓解率为40%,两组差异有统计学意义。陆崇等[12]研究发现芬太尼透皮贴剂对恶性肿瘤放化疗所致口腔疼痛有较好的止痛效果,且较迅速、安全。林妙芬[13]发现芬太尼透皮贴剂能较好地减轻因头面部肿瘤放化疗时出现的急性口腔溃疡所致疼痛及咽喉疼痛等症状,不良反应小,能明显改善患者睡眠质量,使其顺利完成治疗。4.1.3 恶性肠梗阻(malignant bowel obstruction,MBO)MBO是指原发性或转移性恶性肿瘤造成的肠道梗阻。阿片类药物是控制MBO腹痛最有效的药物,对持续性疼痛和绞痛均有效。我国的《晚期癌症患者合并肠梗阻治疗的专家共识》2007版明确指出,MBO患者由于不能口服,可采用透皮、皮下或静脉给予阿片类药物镇痛。由于皮下或静脉不适合长期给药以及无创给药原则,MBO患者应首选芬太尼透皮贴剂镇痛。4.2 严重恶心呕吐的患者Payne等[14]对美国68个研究中心,共计504例可评估癌症患者进行研究,其中295例患者接受口服缓释吗啡,209例接受芬太尼透皮贴剂,发现患者对芬太尼透皮贴剂感到更为满意(P=0.035),芬太尼组恶心呕吐等不良反应发生率更少(P<0.002),对患者的影响更小(P<0.001)。Yang等[15]一项针对中国人群的系统评价Meta分析研究,该研究收录了32个单独临床试验共2 651例患者,分析结果显示,芬太尼透皮贴剂与长效口服阿片药物具有相同的镇痛作用,但是便秘、恶心呕吐以及眩晕嗜睡等不良反应发生的概率明显减少。肿瘤患者出现恶心呕吐的原因主要是化疗、颅内转移等。恶心呕吐有可能影响口服阿片类药物的生物利用度,而多项研究表明芬太尼透皮贴剂与长效口服阿片药物具有相同的镇痛作用,恶心呕吐发生的概率明显减少。NCCN成人癌痛指南(2012)指出“当恶心持续时间超过1周应考虑阿片更替”,同样EAPC 阿片类药物治疗癌痛指南(2012)也指出“当出现恶心呕吐时,建议转换阿片类药物,改变给药途径,如从口服给药改为透皮给药或胃肠外给药或减少药物剂量”。透皮给药应是恶心呕吐,尤其是长期恶心呕吐患者的一个理想的给药途径。4.3 口服阿片类药物禁忌的患者4.3.1 肝肾功能不全肝肾功能不全的患者口服阿片类药物更容易出现吗啡-6-葡萄糖苷酸(吗啡的活性代谢物)积聚,具有镇痛效应,加重不良反应[16-17]。而芬太尼在肝脏中被代谢成为无活性的代谢产物,无活性代谢产物经肾脏排泄,因而在多个“治疗指南”中,对于肝肾功能不全患者,将口服阿片类药物列为禁忌或慎用,而芬太尼透皮贴剂只是提出必要时可减量。4.3.2 便秘Allan等[18]对35个临床研究中心共256例患者的研究表明,与口服缓释吗啡相比,更多患者倾向于或非常倾向于选择芬太尼透皮贴剂(65% vs.28%),芬太尼透皮贴剂组较口服吗啡组便秘发生更少(48% vs. 29%,P<0.001)。Tassinari等[19]和Hadley等[20]研究同样发现,芬太尼透皮贴剂治疗中重度癌痛,较口服缓释吗啡组,便秘发生率更低。由于芬太尼在中枢和胃肠道的药物分布比例为1:1.1,而吗啡等口服阿片药物为1:3.4,相比口服阿片类药物,芬太尼较少和胃肠道u阿片受体结合,所以使用芬太尼透皮贴剂的便秘发生风险大幅降低。因而,若便秘持续,难以用通便药物缓解并导致明显腹胀的患者,可考虑转换成芬太尼透皮贴剂镇痛。4.3.3 前列腺增生对于吗啡类药物导致的排尿困难患者,对症治疗无效者可以考虑试用芬太尼贴剂。5 小结阿片类药物是癌痛治疗的基本用药,合理使用阿片类药物可使大多数患者癌痛获得缓解,提高患者的生存质量,保证肿瘤治疗能够正常进行,改善患者的预后。芬太尼透皮贴剂作为常用的阿片类药物,镇痛效果明显,尤其是对一些特殊人群的镇痛具有不可替代的作用。参考文献(略)(本文作者:程志祥,王科明,发表于《中国肿瘤临床》2013年第24期)
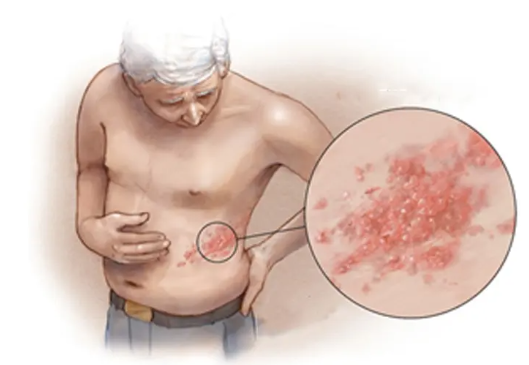
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1.3万人已读 - 缠人 的带状疱疹
你也许听说过蛇缠腰、缠腰龙、生蛇...其实,它们有一个共同的名字--带状疱疹。1、带状疱疹是怎么引起的带状疱疹和水痘的罪魁祸首都是水痘带状疱疹病毒,儿童时期感染水痘带状疱疹病毒后,通常会患水痘,水痘痊愈后,病毒依然会潜伏在体内。随着年龄增长,免疫功能逐渐下降,病毒会再激活引发带状疱疹。2、带状疱疹的易发人群有哪些年龄是带状疱疹最重要的危险因素,即使身体健康,中老年人50岁后,患带状疱疹的风险仍会陡然增加。约99.5%的50岁及以上的成人体内潜伏水痘带状疱疹病毒,大约三分之一的人在一生中会患带状疱疹,免疫功能低下的人群,更容易发生带状疱疹。3、带状疱疹的典型症状有哪些带状疱疹的早期征兆包括皮疹出前部位的灼烧痛,刺痛,火烧样痛;常在面部或身体的一侧,疼痛可为轻到中度。4.带状疱疹带来的影响对患者的影响45%的带状疱疹后神经痛患者出现焦虑、抑郁、注意力不集中等;超过40%的患者伴有中重度睡眠障碍及干扰日常生活。对家人的影响家人可能需要请假照顾患者,会感到疲劳、紧张。另外活动期带状疱疹患者会将病毒传染给没有接种过水痘疫苗或者没出过水痘的人,感染之后会得水痘。5、带状疱疹与慢病的关系慢性病患者离带状疱疹更近。相比于一般人,糖尿病、慢性肾病、心血管疾病、慢阻肺,类风湿关节炎患者患带状疱疹的风险增加。患带状疱疹会影响慢性病控制,例如糖尿病患者得带状疱疹后,会导致血糖控制更加困难。6、带状疱疹的预防首先要加强锻炼,加强营养,保持愉悦的心情,提高自身抵抗力。第2,要在发疹后72小时内及时就医,及时服用抗病毒药物,可以大大减轻带状疱疹后遗神经痛。第三,50周岁以上人群需尽早去社区医院接种重组带状疱疹疫苗,如今接种重组带状疱疹疫苗是最有效最方便的预防带状疱疹及后遗神经痛的方式,可为50岁及以上老年人群提供超90%的保护效力。国家卫健委也明确提出:建议老年人接种带状疱疹疫苗。
 徐培 医师 南京医科大学第二附属医院 疼痛科119人已读
徐培 医师 南京医科大学第二附属医院 疼痛科119人已读 - 引用 程大夫说疼痛(7):网球肘(肱骨外上髁炎)有哪些治疗方法?
(1) 休息:避免引起疼痛的活动,疼痛消失前不要运动,尤其网球。(2) 冰敷:冰敷肘外侧1周,1天4次,1次15-20分钟。毛巾包裹冰块不要冰块接触皮肤以免冻伤皮肤。(3) 护具:在前臂使用加压抗力护具,可以限制前臂肌肉产生的力量。(4) 药物治疗:非甾体消炎止痛药、肌松药、糖皮质激素、中医活血化瘀药物、抗神经病理性疼痛药物等。(5) 物理治疗:中频、超短波、超激光、超声波、体外冲击波、深部炎症治疗仪、热疗、肌内贴等。(6) 中医治疗:中药、针灸、针刀、银质针、内热针、刮痧、手法、推拿等。(7) 微创治疗:痛点注射(糖皮质激素、局麻药、三氧、富血小板血浆等)、神经阻滞、关节镜等。(8) 手术治疗:伸肌腱起点剥离松解、环状韧带部分切除、桡侧腕伸短肌腱延长、肌皮神经血管术切除或旋后肌浅层筋膜弓切开、桡神经深支松解术等。(9) 功能锻炼:康复训练、运动治疗等
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1335人已读 - 引用 程大夫说疼痛(6):为什么会患网球肘(肱骨外上髁炎)?
(1)急性损伤 当前臂处于旋前位时,腕关节突然猛力背伸,致使前臂桡侧腕伸肌于强烈收缩状,导致肌肉起点附着处因受强力而部分撕裂,骨膜下出血、血肿,继之渗出,粘连,局部纤维组织钙化,从而导致骨质增生,形成筋束或筋结,对肌腱造成反复经常性刺激引发此病。(2)慢性劳损 多见于长期从事某些特殊工作的中年人,如木工、瓦工、网球及乒乓球运动员。由于长期从事屈腕、旋转、伸腕、伸指的活动,肌肉长期劳累且经常处于紧张状态,使伸腕伸指肌腱起点受到反复牵拉刺激,引起肱骨外上髁骨膜处骨膜、滑膜和肌腱的无菌性慢性炎性变,渗出、粘连、产生疼痛。久之会出现,因慢性劳损性炎性变导致肌肉痉挛,挤压肌肉间走形的血管神经束及桡神经的关节支,产生无菌性炎症而疼痛。
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1035人已读 - 引用 程大夫说疼痛(5):什么是网球肘(肱骨外上髁炎)?
(1) 定义:网球肘是指由于急慢性损伤造成肱骨外上髁周围软组织的创伤性无菌性炎症,以肘关节外侧疼痛和旋前功能受限为主要临床症状,称为“肱骨外上髁炎”。因为网球运动员更易罹患本病,故又称“网球肘”。(2) 好发人群:多见于从事旋转前臂、屈伸肘关节、肘部长期受震荡等前臂运动强度较大的人群,与职业关系密切,如家庭妇女、木工、砖瓦工、钳工、水电工、石匠、打字员、网球运动员、乒乓球运动员等。(3) 发病原因:桡侧伸腕长肌、短肌、指总伸肌、尺侧伸腕肌及肱桡肌均起于肱骨外上髁处,此肌群的过度牵拉,如跌扑挫伤、强力转肘、腕部反复用力过猛、过久或较长时间提携、抛掷重物等,均会引起肱骨外上髁部创伤性无菌性炎症。患者会在用力抓握或提举物体时感到肘部外上方疼痛。
程志祥 主任医师 南京医科大学第二附属医院 疼痛科1109人已读



