天津第三中心医院甲状腺、乳腺...科普号
- 精选 你了解“疝气”吗?
什么是疝? 体内某个脏器或组织离开其正常的解剖部位,通过先天或后天形成的薄弱点、缺损或孔隙进入另一个部位,即称为疝。 多数的疝是由于腹腔内的小肠通过腹壁上某个薄弱部位,突出到腹壁表面形成一个看得见并摸得着的肿块。故俗称为 “疝气”,医学上称为腹外疝。疝气的病因有哪些? 成人疝气是由于腹壁强度降低(机体老化或发育不良、手术切口感染愈合不良等)和腹内压力增高(提重物、持续咳嗽、排尿或排便困难等)造成的。 常见的疝气有哪些的类型? 腹股沟区疝:最常见,包括斜疝、直疝、股疝,一般腹股沟区域或大腿根部区域摸到凸出体表的包块。 腹壁疝:包括切口疝、脐疝、造口旁疝、白线疝、腰疝等等。疝气如何自诊? 老年人的腹股沟或阴囊如果出现了不应有的包块,一用力就出现,平卧后消失,这种情况一般就是疝,应该去医院进行检查治疗。 疝气的危害 疝气如不及时治疗,腹壁缺损将被越撑越大,掉出来的肠管越来越多,到这时再手术治疗就困难多了。如果疝内容物突然不能回纳,发生疼痛等症状者,称为嵌顿疝,还可进一步发展为绞窄疝。出现肠坏死,腹膜炎和脓毒败血症。如不及时处理,可危及病人生命。得了疝气该怎么办? 成人疝气是不会自己愈合的,手术治疗是唯一可靠的方法。疝气的预防与保健 1. 不论手术治疗与否,首先要去除使腹内压力增高的因素,如慢性咳嗽、便秘或排便、排尿困难等,以求疝不脱出或少脱出。 2.一旦疝块突出不能回纳并伴有疼痛,可能是发生了嵌顿性疝,应尽早到医院就诊,不要自己用力将疝推回。 3.疝修补手术后需避免重体力劳动至少3个月,如仍有咳嗽或排便、排尿困难,应抓紧治疗,以防疝复发。
李琦 副主任医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科2322人已读 - 精选 腹部能回去的小包块突然回不去了,要不要处理?
近日我院经常受到一些嵌顿疝的患者,其中有的因为不重视,就医较晚,造成了比较严重的后果。近日我院经常受到一些嵌顿疝的患者,其中有的因为不重视,就医较晚,造成了比较严重的后果。曾经有一位老人,几年前发现下腹部鼓起一个小包,由于躺下后肿块能自己回去,也就没有注意。后来有一次运动时,老人突然觉得肚子疼,一摸肚子,原来大枣大小的包块已经变成鸡蛋那么大,而且硬邦邦的,疼痛难忍,最后没办法,在家人劝说下,来到了我院。最后诊断为嵌顿性腹股沟疝,并且嵌顿肠管已经坏死,必须将坏死的肠管切除。这时,不禁有人会问,什么是嵌顿性腹股沟疝,与运动有关系吗?又为何会导致肠坏死?下面我们来一一解答。什么是嵌顿性腹股沟疝腹外疝是由腹腔内的脏器或组织连同壁层腹膜,经腹壁薄弱点或孔隙,向体表突出而致。根据肿物突出的位置有不同的命名,如脐疝、切口疝等,发生于腹股沟区的疝被称为腹股沟疝,大概占腹外疝的90%以上。腹股沟疝嵌顿,多数是由于患者突然用力咳嗽、用力排便等情况导致腹内压骤然增高,腹腔内的脏器如大网膜、小肠、结肠等受到突然的压力,穿过腹壁跑到皮下,且不能还纳所致。简单地说就是腹股沟疝内进出的组织,突然出去后卡住了,不能回到腹腔。嵌顿性腹股沟疝的临床表现主要是腹股沟区包块突然增大,张力增加,并伴有明显疼痛,平卧或用手推送不能使包块回纳,如果进一步发展还会引起腹胀、恶心呕吐等不适。这个情况属于急症,需要立刻诊治,若不及时处理,数小时后就有可能会导致嵌顿的器官坏死、引起感染,严重时会引起中毒性休克,本文开头的老年人就属于这种情况。疝气更青睐哪些人群疝气有两个高发人群。一是婴幼儿,是由于婴幼儿的腹膜鞘状突尚未完全闭塞,再加上腹壁肌肉的薄弱,容易发生腹股沟疝。一岁以下婴幼儿可暂不手术。因为婴幼儿腹肌可随躯体生长逐渐强壮,疝有自行消失的可能。另一个高发年龄段是中老年人。这是因为,随着年龄增长,老年人腹壁各层组织逐渐变得薄弱,再加上很多老年人合并有长期便秘、慢性咳嗽等容易导致腹压增高的疾病。发现疝气,怎么治疗,能不能不做手术?腹外疝形成的解剖基础是腹壁薄弱或缺损,其治疗均须依靠手术解决,犹如轮胎破了,胶水封不住,必须打补丁才行。成人腹股沟疝只有通过外科手术治疗才能获得痊愈,非手术方法无法治愈。有一些患者,选择疝气带替代手术治疗。殊不知,疝气带固定,乃缓兵之计,并不能治愈“疝”,而且长期佩戴疝气带增加了日后的手术难度,甚至部分患者因此丧失了手术时机,所以疝气带一般只适用于不能接受手术的病人。另外,社会上一些不当的保守疗法,比如硬化剂注入疗法,不但不会治愈腹股沟疝,还会加重病情进展,加大手术困难,手术并发症和复发率高。手术是如何修补疝气的手术方法可归纳为下述三种。(1)传统的疝修补术:利用自体组织加强或修补腹股沟管管壁,类似于裤子破了,直接缝上,易复发,疼痛明显。(2)无张力疝修补术。有开放和腔镜两种方式。其是在无张力情况下,利用人工合成网片进行修补,犹如把破了的裤子缝上后在从外面补一块补丁,具有术后疼痛轻、恢复快、复发率低等优点。腹腔镜疝修补术就是将补丁以微创的方式从腹腔里面补,较开放手术具有创伤小、术后疼痛更轻、早期下床,出院早等优点,目前临床应用越来越多。对于双侧及复发疝、女性股疝,腹腔镜手术优势更为明显。所以,我们建议,疝气病人不要等待观察,不要拖延手术,更不要畏惧手术。及早治疗,尽早手术,才能以健康之躯,享受生活之美。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科1589人已读 - 精选 一字之差:单硝酸异山梨酯和硝酸异山梨酯异同比较
2017-02-06 17:15来源:丁香园作者:吴金刚单硝酸异山梨酯和硝酸异山梨酯两药药名只有一字之差,那么这两种药物有什么区别与联系呢?临床上常用的单硝酸异山梨酯、硝酸异山梨酯剂型有注射剂、平片(普通片剂)、缓释片等。本文从两药的化学结构、不同剂型的药代动力学特征、适应证、不良反应、药物相互作用、禁忌证等方面进行比较,以方便床用药选择。不同点1. 结构比较(1): 单硝酸异山梨酯硝酸异山梨酯图 1 单硝酸异山梨酯、硝酸异山梨酯结构比较图 1 分析:硝酸异山梨酯和单硝酸异山梨酯结构上只有一个官能团的差异,硝酸异山梨酯 5 位碳原子上为硝基,单硝酸异山梨酯 5 位碳原子上为羟基。2. 药代动力学特征比较(1): 表 1 单硝酸异山梨酯、硝酸异山梨酯体内生物转化比较 分析:5- 单硝酸异山梨酯是硝酸异山梨酯的活性代谢产物,实际上硝酸异山梨酯硝基还原为羟基即得到 5- 单硝酸异山梨酯(亦称为单硝酸异山梨酯),此为硝酸异山梨酯体内生物转化的一种形式(1)。表 2 单硝酸异山梨酯、硝酸异山梨酯注射液药动学比较分析:1. 静脉制剂药物直接入血,因此两者均无肝脏首关消除效应。2. 硝酸异山梨酯注射液起效时间显著快于单硝酸异山梨酯注射液,更适合控制急性病症。3. 研究表明 5- 单硝酸异山梨酯静脉注射液起效、达峰、达稳态血药浓度时间明显延迟于等剂量的口服制剂,而且 5- 单硝酸异山梨酯各种制剂之间药动学差异较小(见表 2、表 3、表 4),均起效较慢。静脉推注虽可明显加快其起效时间,但可造成血流动力学的急剧变化和难以预计的后期药物蓄积效应,因此 5- 单硝酸异山梨酯静脉制剂缺乏合理性,欧美国家亦无该剂型用于临床。因此不推荐使用 5- 单硝酸异山梨酯注射液(2)。4. 硝酸异山梨酯用法:初始剂量 1~2 mg/h,根据个体需要每 5~15 分钟以 1 mg/h 的增速调整剂量,剂量上限一般不超过 8~10 mg/h。硝酸异山梨酯经导管冠脉内注射剂量为 2 mg/ 次(3)。表 3 单硝酸异山梨酯、硝酸异山梨酯平片药动学比较(3)分析1. 硝酸异山梨酯平片口服、舌下含服均有效。2. 硝酸异山梨酯平片舌下含服较口服起效迅速、生物利用度高,但是维持时间较短,因此急症患者建议舌下含服;需长期治疗患者,推荐口服用药。3. 单硝酸异山梨酯平片只能口服给药,因为其药动学特征决定其不能快速起效,因此舌下含服并不能迅速缓解冠心病急性症状。表 4 单硝酸异山梨酯、硝酸异山梨酯缓释片药动学比较分析:硝酸异山梨酯有肝脏首过效应,单硝酸异山梨酯无肝脏首过效应。一般情况下,有首关效应的药物生物利用度会下降。因此一般 5- 单硝酸异山梨酯的生物利用度较硝酸异山梨酯高(见表 3、表 4)。机体易对硝酸酯类药物产生耐受性是困扰其临床应用的主要问题,任何剂型使用不当均可导致机体耐受。单硝酸异山梨酯缓释制剂 1 次 /d 给药,可提供 10~12 h 的硝酸酯低浓度期,即可避免耐受性的发生,又可预防反跳性心绞痛,适宜于长期治疗。考虑药品使用方便性和患者用药依从性,维持治疗推荐单硝酸异山梨酯缓释制剂(3)。注意:文中药动学参数参考指南共识及药品说明书。由于药品存在厂家差异,部分药品的药动学特征与指南不符,请以具体的药品说明书为准。相同点(1)1. 药理作用:一氧化氮供体,通过释放一氧化氮,激活鸟苷酸环化酶,升高 cGMP, 激活 cGMP 依赖性蛋白激酶,松弛血管平滑肌等。2. 不良反应:头痛、低血压、眼压升高、颅内压升高、心率加快、高铁血红蛋白升高3. 相互作用:不宜与磷酸二酯酶抑制剂合用;与肝素合用,注意调整肝素剂量。4. 禁忌证:对硝酸酯过敏、急性下壁伴右室心肌梗死、收缩压小于 90 mmHg 的严重低血压、肥厚性梗阻型心肌病、重度主动脉瓣和二尖瓣狭窄、心肌压榨或缩窄性心包、限制性心肌病、使用磷酸二酯酶患者、颅内压升高者。结论单硝酸异山梨酯、硝酸异山梨酯适应证相似,药理作用、不良反应、药物相互作用、禁忌证相同。主要差异在于两药的药代动力学特征不同,这也决定了两药临床应用上的差异:用于急性心梗时,两药推荐使用硝酸异山梨酯注射液、硝酸异山梨酯片舌下含服,不推荐使用单硝酸异山梨酯注射液。冠心病的长期治疗、心绞痛的长期治疗和预防,口服两种药物的平片和缓释片均有效,考虑避免硝酸酯类药物耐药性的发生以及患者用药依从性,推荐使用单硝酸异山梨酯缓释制剂。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科1.8万人已读 - 精选 胃炎到胃癌有四步,这样做阻断癌变!
胃癌不是由正常细胞迅速转变成癌细胞,从最开始的胃炎演变到最后的胃癌,是一个循序渐进的过程。 文:黄佳 来源:医学界肿瘤频道 近5年来,我国19~35岁青年人的胃癌发病率比30年前翻了一番,胃癌防治已经成为社会广泛关注的健康焦点。 据医学统计数字显示,中国肠胃病患者有1.2亿,每年新增40万胃癌患者,占世界胃癌发病人数的42%。 然而,胃癌不是由正常细胞迅速转变成癌细胞,从最开始的胃炎演变到最后的胃癌,是一个循序渐进的过程。 胃炎到胃癌有四步 Correa序列提出:从胃炎到胃癌有四步演变过程: 慢性浅表性胃炎 ↓ 慢性萎缩性胃炎 ↓ 肠上皮化生、异型增生 ↓ 胃癌 第一步:慢性浅表性胃炎 所谓浅表性胃炎,即胃黏膜组织学上有炎症细胞浸润、组织水肿等。 一般来说,只要你接受胃镜检查,几乎无一例外都会得到这个诊断。这是一个很普遍的“胃病”! 事实上,胃镜报告中的很多慢性浅表性胃炎,只是功能性消化不良或非溃疡性消化不良,并不是胃黏膜真的有了慢性炎症。 也就是说,慢性浅表性胃炎距离胃癌还很远,所以无需惊慌。 第二步:慢性萎缩性胃炎 一般年轻患者以浅表性胃炎为主,年长患者则以慢性萎缩性胃炎为主。 我们的胃每天都要受到食物刺激,或者幽门螺杆菌的慢性感染,慢性浅表性胃炎很难彻底恢复。时间长了,会慢慢演发展为慢性萎缩性胃炎。 慢性萎缩性胃炎与年龄增大、肌体衰老、器官萎缩是相平行的。 病理表现为胃黏膜层变薄、萎缩等。浅表性胃炎和萎缩性胃炎两种病理改变可以同时存在。 好多患者认为,萎缩性胃炎属于比较严重的胃病,自然会有比较明显的不适症状。其实不然,萎缩性胃炎症状没有特异性,甚至部分患者没有明显主诉。常见症状以隐痛,饱胀不适及消化不良为主,餐后较明显,嗳气、反酸、恶心、呕吐、食欲不振等其它消化不良症状。 萎缩性胃炎的诊断靠胃镜,不能以症状来判断是否患有萎缩性胃炎。患者的症状与胃镜检查所见和病理结果并不成正比。也就是说,无明显症状的患者可能患有较严重的萎缩性胃炎;相反,有显著不适症状者未必会有胃黏膜萎缩。疾病是复杂的,不是简单一一对应关系,需要综合诊治。 慢性萎缩性胃炎发展为胃上皮原位癌的概率较高。萎缩性胃炎是胃癌主要癌前病变,经过多阶段、多基因变异积累发展为胃癌。 第三步:肠上皮化生、异型增生 胃炎反复发生,胃粘膜反复受损又修复,结果胃里长出了本该在肠道才有的细胞,出现了“肠上皮化生”。 “肠上皮化生”往往被认为是癌前病变,发展下去,就是胃癌早期。 第四步:胃癌 经过前三步的逐渐发展累积,慢慢就胃癌就来了。 作为最常见的恶性肿瘤之一,胃癌早期缺乏特异性症状与体征,因而经常导致失去最佳治疗时机。 如果出现以下症状,你要警惕了: 不能缓解的腹部不适。包括胃部闷胀、食欲不振、消化不良,伴有泛酸,且多没有诱因,口服药治疗效果不好,或者时好时坏,症状呈进行性加重的特点; 体重减轻,同时伴有疲倦无力的感觉。 大便明显变黑。因为胃内肿瘤破溃导致出血,从胃部渗出的血液到达肠部变成了黑色,再与大便一起排出体外。 哪些原因会导致慢性胃炎? 慢性胃炎主要病因有细菌感染、机械损伤、化学损伤(如药物、酒精、十二指肠胆汁胰液反流)以及某些免疫因素和遗传因素等。 幽门螺旋杆菌(Hp)感染是慢性胃炎的主要诱因。Hp长期感染,可以通过毒素、免疫损伤等机制,加重患者胃的损伤,甚至可以促进胃黏膜一些与胃癌有关的病变恶化。 但幽门螺旋杆菌并不是唯一的罪魁祸首,饮食不规律、饮食结构不合理,对于胃黏膜造成的损伤有时更加可怕,这些因素导致胃黏膜持续受损且不能及时修复,渐而而被肠上皮细胞代替,导致了“肠上皮化生”的癌前病变,进一步发展为胃癌。 可见,胃炎是否会转化成胃癌,“久治不愈和胃黏膜长期不能修复”是两个很大的关键因素,而这更多取决于人们的健康观念和主动预防意识。 虽然胃癌周围黏膜中,萎缩性病变多见,但并没有说慢性萎缩性胃炎会必然发展成胃癌。慢性萎缩性胃炎癌变率不是很高,但两者却密切相关,胃癌是从萎缩性胃炎的肠上皮化生和异型增生一步步发展过来的。 所以呢,一旦我们发现了萎缩性胃炎,便要越早治疗越好,否则等到出现了肠上皮化生和不典型增生才重视,就变得危险了。因为轻、中度萎缩性胃炎经治疗多数还是可逆的,而重度萎缩性胃炎可逆性很小。 为了监视病变的动态变化,要定期复查胃镜。 一般性慢性萎缩性胃炎3年复查1次; 不完全性结肠型肠上皮化生伴轻度不典型增生者1年1次; 伴中度不典型增生者3个月1次; 伴重度不典型增生者应看作是癌变,可考虑将局部病变组织切除或手术切除,以绝后患。 日常生活中,应该如何护胃呢? 1、戒烟酒。 在胃镜检查实践中发现,男青年的萎缩性胃炎发病很高,而且严重程度与吸烟、饮酒正相关; 2、注意饮食结构。 饮食应细嚼慢咽,少吃粗糙及腌制食品。忌暴饮暴食和吃辛辣霉变食物,多吃富含蛋白质维生素B族的食物; 3、慢性胃炎,特别是萎缩性胃炎患者遵医嘱服药; 4、定期做胃镜检查; 随着近几年的发展,胃镜已经越来越细,且无痛胃镜技术已经相当成熟,患者可以在无痛苦的状态下接受胃镜检查,人们大可不必害怕; 5、减少抑郁。 许多人都有这样的经历,当觉得委屈的时候,心里就“堵得慌”,不想吃饭。人在心情委屈时,不良情绪会影响植物神经系统功能,直接导致胃肠分泌过多的胃酸和胃蛋白酶,使胃黏膜保护层受损。所以心情舒畅对保护胃也是大有裨益的。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科1428人已读 - 精选 益生菌=肠道万能药?喝酸奶=补充益生菌?
益生菌=肠道万能药?喝酸奶=补充益生菌? 2016-09-28 医学界消化频道 市售酸奶从医疗角度来说,还是无法代替益生菌类药物的。 来源:上海药讯 作者:吴轶 复旦大学附属中山医院药剂科 天气太热,张大伯贪凉吃了半个冰西瓜,结果腹泻了。到医院医生给他开的药有一个叫——“双歧杆菌三联活菌胶囊”。拿到药的张大伯嘀咕道:“咿?这不是去年冬天我便秘的时候医生开过的药嘛?这难不成是万能“神药”?” 要解开张大伯的疑惑,我们先认识下胃肠道内生活着的菌群,这是一群500多种、数十万亿个不同的细菌,在绝大多数情况下他们是互相制约、共存共荣的,这群细菌们大致分为有益菌、有害菌和中性菌。其中的有益菌是一类对人体有益的活性微生物,定植于我们的肠道、生殖系统内,能产生确切健康功效从而改善人体微生态平衡、发挥有益作用的活性有益微生物的总称。 益生菌大体上可分成三大类,包括: ①乳杆菌类(如嗜酸乳杆菌、干酪乳杆菌、詹氏乳杆菌、拉曼乳杆菌等): ②双歧杆菌类(如长双歧杆菌、短双歧杆菌、卵形双歧杆菌、嗜热双歧杆菌等); ③革兰氏阳性球菌(如粪链球菌、乳球菌、中介链球菌等)。 这当中,双歧杆菌是肠内最有益的菌群,称得上是我们人体健康的“晴雨表”。在婴儿出生3~4个月即出现双歧杆菌,婴幼儿双歧杆菌数量占约肠内细菌总量的25%;随着年龄的增大,双歧杆菌逐渐减少甚至消失,65岁以上的老人,双歧杆菌数量则减少到仅占7.9%,而产气荚梭菌、大肠杆菌等腐败细菌大量增加;到了老年肠道内充满腐败细菌,双歧杆菌几乎消失。 益生菌对肠道发挥怎样的作用呢? ①预防改善腹泻:习惯不良、细菌、病毒、原虫或服用抗生素等因素引起的腹泻,不论感染性还是非感染性,都有肠道菌群失调,此时补充益生菌有助于平衡肠道菌群及恢复正常的肠道pH值,缓解症状; ②缓解不耐乳糖症状(俗称“牛奶过敏”):益生菌可以帮助乳糖分解而缓解其引起的腹胀、腹泻症状; ③促进肠道消化系统健康:益生菌通过抑制有害菌在肠内的繁殖,减少毒素,从而促进肠道蠕动,改善排便状况缓解便秘,同时还能为肠内有益菌提供良好的生长环境,造就健康肠道。临床研究显示,将益生菌联合乳果糖治疗老年功能性便秘,有效率由单独使用乳果糖的75.6%提高到联合使用后的93.6%。 由此可见,张大伯半年内的两次不同病症使用“同一个药”,就是利用了双歧杆菌制剂的双向调整作用,使人体恢复正常菌群平衡,治疗便秘,又缓解腹泻。 要知道,益生菌的作用不仅于此,其他的作用还有: 预防女性生殖系统感染,增强人体免疫力,降低血清胆固醇,促进蛋白质、单糖及钙、镁等营养物质的吸收,产生维生素B族、短链脂肪酸、抗氧化剂、氨基酸等有益物质,控制人体内毒素水平等。 需要注意的是: ①该类为活菌制剂,为了保证活菌数量,通常应2-8℃避光保存(具体请参照药品说明书),切勿置于高温处。散剂溶解时水温不宜超过40℃; ②抗菌药与该类药品合用可减弱其疗效,应避免与抗菌药同服,或错开服用(可间隔3小时); ③铋剂、鞣酸、药用炭、酊剂等能抑制、吸附或杀灭活菌,不应合用。 张大伯又疑惑道:“超市里的酸奶也是活性乳酸菌,我多喝点酸奶一样吗?” 这里要指出的是,市售酸奶通常分为两大类:一是普通酸奶,仅含有两种法定的乳酸菌(保加利亚乳杆菌和嗜热链球菌),这两种是“一过性”的保健菌,绝大多数不会进入大肠,不能真正发挥我们所希望的“调整肠道菌群”作用;二是益生菌酸奶,含有上述菌种外,还含有其他乳酸菌,如嗜酸乳杆菌和双歧杆菌等,但不是所有的益生菌酸奶都会标明其中的益生菌活菌数量,因此治疗效果难以保障。故市售酸奶从医疗角度来说,还是无法代替益生菌类药物的。 最后强调一下,益生菌并不是万能的,它的主要应用目的是针对微生态失衡,帮助建立正常菌群。其功效具有“高度的菌株特定性”,不同菌种、不同菌株配比,会产生不同的疗效,故具体使用敬请遵照医嘱。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科4649人已读 - 精选 胃息肉,你应该了解的小常识
南医大逸夫消化病中心 什么是胃息肉? 胃息肉是胃的黏膜增生形成的类蘑菇样隆起;较为常见,可见于1-3%的中老年人;生长较为缓慢;有的息肉基底部很大,有的根部有蒂;表面可分叶并有花纹,色泽较红; 大小不一,小的1-2毫米,大的2-3厘米; 可为单个亦可为多发,最多可有上百枚。 胃息肉会有哪些后果? (1)较小的息肉一般没有什么特别的症状;较大的息肉可能会有上腹部不适、腹痛、腹胀等表现,任何不明原因上腹不适两周以上均要行胃镜检查。 (2)息肉长到一定大小时可能会出血,发生呕血、柏油样便、严重者可出现休克,检查可发现大便隐血阳性、贫血。 (3)当大的息肉阻塞在胃的入口贲门或出口幽门处时可发生恶心呕吐等症状。 (4)胃镜一旦发现胃息肉一定要做病理切片检查,如是增生型息肉一般不会发生癌变,如是腺瘤型息肉是有一定比例会发生癌变的。 为什么会长胃息肉? 原因并不十分清楚,最可能的原因仍是长期吃辛辣生冷硬食物、饿一顿饱一顿、喜欢食用腌制品等不良饮食习惯、饮酒吸烟等不良嗜好、幽门螺杆菌的感染等导致慢性胃炎,在此基础上长出息肉。这几年由于长期服用质子泵抑酸剂奥咪拉唑等治疗者在胃底长出多发性的小息肉病例也逐渐增多。胃家族性腺瘤样息肉病是较为少见的病因。 胃息肉要不要治疗?如何治疗? (1)几毫米小的息肉特别是多发性小息肉,可以在做胃镜检查时用活检钳夹除,也可以暂不治疗,但要定期复查胃镜;较大的息肉可择期进行切除;对发生出血、疑有或已有癌变的息肉应及时切除。 (2)胃镜下进行微创切除已是目前的首选方法,操作通常需要约10-40分钟,根据息肉不同大小形状通常采用热钳或氩气刀点灼、电凝圈套摘除、黏膜切除(EMR)(图1)黏膜剥离(ESD)(图2)辅助钛夹、尼龙绳等内镜技术治疗,还可通过胃镜和腹腔镜双镜联合治疗。 (3)多发性息肉可能一次性不能全部切除,需要多次治疗;对明确癌变特别是腹部CT检查有可疑淋巴结肿大时宜腹腔镜或剖腹手术治疗。 胃息肉内镜治疗前要注意哪些事项? (1)术前应做血常规、肝肾功能、血糖、凝血功能、心电图等常规检查,疑有恶变时应行血CEA、腹部CT等检查。评估能否行麻醉无痛胃镜。 (2)应了解术中可能会出现出血、穿孔、病灶不能完全切除、残留等并发症,极少数情况下可能要转为腹腔镜或剖腹手术治疗,术前要签署知情同意书。 (3)术前高血压药物(利血平除外)可服用、糖尿病药可停服;抗血小板药物阿司匹林等要停服5-7天,女性病员手术要避开月经期。 (4)术前要认知胃息肉切除后上腹部不适痛等胃炎症状仍可能存在,胃息肉本身并无特异性的症状表现。 (5)术前应禁食禁饮至少4-6小时,操作过程同胃镜检查。 胃息肉内镜治疗后要注意哪些事项? (1)胃息肉切除后当日禁食6-12小时后可进食流汁如米汤、面汤、蔬菜汤、牛奶等,1-2天后可进食半流汁、荤蔬搭配,并逐渐恢复正常饮食,不吃刺激性食物。 (2)一般卧床休息2-3天,术后可能因无痛麻醉和胃镜注气等原因可的恶心呕吐,1-2天好转,应注意不能用力呕吐;可在床上轻轻翻身活动,家人辅助下去卫生间如厕;术后2-3天可下床活动,一周后可以散步等轻微运动,一个月时间内尽可能不剧烈运动和突发用力。 (3)较小的息肉术后可短时间内服用质子泵抑酸剂和黏膜保护剂促进伤口愈合,一般用药2-4周,较大的息肉术后医生会给你使用抗生素、止血药和适当静脉补液,并留院观察1-3天可出院。术后如出现腹痛、发热、呕吐、呕血等异常或意外情况时医生会及时处理,如已离院请及时回院处理。 (4)术后病理检查如无异常可定期随访,6-12月后复查胃镜,如仍有小息肉可当即同时再内镜下切除,以后根据病情1-2年后复查胃镜。如术后病理提示有息肉局部恶变时,应视具体病情而定可进一步追加手术治疗或密切随访观察。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科2418人已读 - 精选 帮助抑郁症患者(转载)
青音:帮助抑郁症患者——缩短他从医院到家的心路 2016-03-28?北京尚善基金会?ItGetsBrighter ? 帮助抑郁症患者 ——缩短他从医院到家的心路 ?青 ?音? (尚善公益传播奖创新类作品一等奖获得者) 我叫做青音,之前我是一个主持人,16年前,就在中央人民广播电台中国之声做情感心理节目,是一档心理访谈,后来学心理咨询,成了心理咨询师。现在我的身份就更特别一些,我是一位创业者,我们公司叫心联网科技,去年刚刚获得李开复先生的融资。带着这样的职业经历,跟大家分享关于抑郁症的话题。 ? 16年前我跟很多国内的知名心理专家开始聊抑郁症,当时像唐德华、贾晓明等,那时候我们开始普及抑郁症,跟大家讲抑郁症是心理感冒,抑郁症是身心疾病,抑郁症需要吃药等等。可是16年过去了,当我一个闺蜜得了抑郁症,我把她的情况发到了朋友圈,有人说抑郁症就是钻牛角尖。坦白说听到这些的时候我心里非常难过,16年过去了,大家对抑郁症的了解还是这样,说明什么?我们在这方面进步太慢了。 ? 我第一次感受到抑郁症是非常痛苦和可怕的,是我刚刚参加工作的时候,我的一位大学同学曾经连续一个月时间每个星期都给我写信,说要见我,那是一个男生。从内心来讲,我觉得你是跟我谈恋爱吗,每个星期都给我写信要见我。那时候我对这个男生没有好感,没有见他。一个月之后,我的同学说他自杀了,原因是抑郁症。虽然他自杀跟我没有直接关系,但是在内心来讲我第一次意识到抑郁症这么可怕,竟然会让一个人自杀。 ? 再后来我身边的抑郁症患者就像大家现在目之所及,亲戚、朋友、同事当中多多少少都听说有人有抑郁症,或者产后抑郁症等等。我的一位同事有一段时间找到我说她女儿失恋了,然后整天把自己关在家里面不吃不喝,怎么会这样。我跟这个姑娘聊了之后发现她是抑郁症,需要赶快带她上医院。在接下来三年当中我每天晚上都会跟这个姑娘说晚安,问她今天怎么样。现在她已经慢慢恢复了,而且快要结婚了。 ? 在这儿分享这么多的故事,我想跟大家说抑郁症是非常非常普遍的,其次我们其实对抑郁症患者应该有一个重新的认识。抑郁症到底是一种什么病?我想以我16年的职业经历和我接触过的那么多个案来说,抑郁症可叫做生命活力丧失症,当一个人的情绪不能够发泄出去,他怕影响自己的形象,他避免冲突,而对自己又有着极高的要求的时候,这个人就容易得抑郁症了。抑郁症最重要的不是不高兴,是生命活力完全丧失掉了。 ? 我有这么几个建议。 第一个建议是,对待抑郁症患者,我们对他们首先将抑郁症的治疗变为陪伴,以我陪那个姑娘三年多的感受来说,我没有做什么,就是每天晚上问她好不好,怎么样,祝她睡个好觉。我们看到很多抑郁症患者走上绝路,大多是身边没有人的时候。你也不要跟抑郁症患者说你要振作起来,你要出去旅行,你要有正能量,什么都可以不说,就陪着他,温暖他,不离不弃,照顾好他的一日三餐,想说话的时候陪着说话,他不需要说话的时候你给他一个温暖的目光,他想干什么都可以,就告诉他我在,我永远在,在你最难受的时候我永远都在。所以我想以后再提到治疗的时候,不管是媒体人还是自媒体人我们朝这个方向努力,变治疗为陪伴。 ? 第二个建议,我觉得在对抑郁症进行报道的时候,我们更少地去关注病,更多去关注“悟”。我跟很多抑郁症康复者聊过,其实抑郁症在他们看来,那是他们生命的一个礼物,如果不是抑郁症,他们不知道人活着到底要什么。经历了抑郁症之后,他说原来要爱我自己,只有我尊重自己的内心,我作为身心一致的人,才不容易生病。我们报道他们在康复之后对生命的感悟、对生命的发现、对爱的能力的提升以及对爱的重视,我们从生命更高的纬度去关注抑郁症,这样不仅是抑郁症患者,也会给所有人启发,就是活着到底为什么,你到底为谁而活,如何去活,这样视角会更大。 ? 第三个建议,对于抑郁症患者本人,我建议少集中在病,更多的把他当成生命的阶段,或者是一个经历去对待他。我们女生每个月来大姨妈的时候,我们变得非常不像自己,情绪非常非常低落,但是那个时间比较短,而抑郁症时间太长,程度要深得多,但是它就是一段经历,就是一个阶段,可以跟他说你这个阶段总会过去的,他就好接受的多。确确实实我们这个世界对抑郁症患者是不公平的,我做一个类比,像糖尿病患者基数也非常大,一个糖尿病病人是需要通过长期吃药调解的,大家都觉得很正常,但是抑郁症患者得病是不敢讲的,吃抗抑郁的药身体反应非常大,这种药不合适再换N多种,所以说他们的痛苦其实是我们无法想象的,我觉得我们做抑郁症就做一件事就够了,缩短他从医院到家的心路我们就成功了。 至于他如何对待生活那是他的事情,我们不需要鼓励他积极起来,我觉得人的负能量也是很好的,我们因为有负能量才能看清楚我们自己,对一个抑郁症患者来说,抑郁症不是他的标签,是他的特质,他也许会在某一个领域格外突出,抑郁症最讲究带着症状去生活。 ? 我想从以上三个方面给抑郁症患者帮助,我们也会成长,我们并没有比抑郁症患者好很多,我们情绪低落的时候我们更找不到依托,我们可能没有得抑郁症但我们真的钻牛角尖,真的内心不够强大,所以没有什么强势弱势,我们没有人能面对死亡,没有人坦然接受离别,我们是一样的。 ? 最后做一个小小的预告,一是我们也出了一本书,叫《仿佛若有光-女主播抑郁症日记》。另一个是我们将在4月10号举办一场小剧场心理工作坊,我会把我广播主持人和心理咨询人的经验在90分钟的心理工作坊当中发挥到极至,现场每个观众不仅是观众,同时也是参与者,让大家从听觉、视觉、嗅觉、味觉、触觉得到心灵释放。这个工作坊的主题是柔软对话,第一个访谈嘉宾就是李开复。同时这也是一个募款行为,门票收入用于帮助贫困家庭的抑郁症患者。我真诚向大家发出邀请,请大家成为捐助者或者是帮我们把这个消息传播出去,或者帮我们找到贫困家庭需要帮助的的抑郁症患者,我们与他们同在。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科2060人已读 - 精选 降压药多种多样,医生应该如何选择?
降压药多种多样,医生应该如何选择? 原创2016-03-30?李青?医脉通心内科 本文系作者投稿(tougao@medlive.cn),转载请务必标明作者及来源。 临床工作中,经常遇到患者提出这样的疑问:这么多降压药,我该怎么使用? 不只是患者不知道怎么用,一些非专科医生也可能不知道降压药的合理使用。 前一段时间,曾经在我科住院的一个老年患者春节后回来复查,自诉春节期间和春节后血压特别高,无论怎么都控制不住。 这个老爷子不到70岁,高血压20余年,近两年血压维持在180mmHg左右,稍一激动就到200mmHg。去年因双下肢水肿、血肌酐升高住院治疗,诊断为高血压性肾脏病,慢性肾衰竭,肾性高血压,肾性贫血。给络活喜(苯磺酸氨氯地平)+必洛斯(坎地沙坦)+氢氯噻嗪联合降压治疗,以及纠正贫血、保肾等治疗,血压逐渐降至140/90mmHg以下,而且观察几天很平稳,好转出院。 回家后,出院带的药用完了,就到附近的诊所开药。诊所的医生告诉他,已经发生了肾衰就不能再用“沙坦”了,所以给他停了必洛斯。而诊所里没有络活喜,就给他换成了拜新同(硝苯地平控释片)。 过了两天,他的血压就开始逐渐升高,高压达160-180。他又去找该医生,医生就给他开了心痛定(硝苯地平片),嘱其高了就吃一片。结果吃了心痛定后血压确实能下来,但过不了半天,血压又上去了,而且可能更高。如此几天,感觉头非常的难受。因为春节,不方便来医院看病,所以一直挺到节后上班来诊。 该患者为高血压引起了肾脏病,肾脏病又导致肾性高血压,原发性高血压和继发性高血压纠缠到一起,非常难控制,往往需要3种以上的降压药,而且要大剂量使用。他出院后的血压升高和波动,用药不合理是一个原因。 那究竟怎样选择降压药呢? 目前,临床使用的降压药大致分为六类,差不多10年发明一类新药。根据上市时间,降压药分为: 一、α-受体阻断剂 1940s上市,代表药为特拉唑嗪。 通过阻断肾上腺素α受体,直接扩张血管而降压。降压作用比较强,但血压下降后反射性引起心率增快,个别患者因此诱发心绞痛。最大的副作用是体位性低血压(卧位或蹲位突然站立等体位改变时出现低血压甚至虚脱)。因其副作用大,临床不作为一线降压药,较少使用。但对肾性高血压等难治性高血压,还可以使用。 二、利尿剂 1950s上市,代表药物氢氯噻嗪。 利尿剂大体分为4种:1、噻嗪类:代表药氢氯噻嗪;2、袢利尿剂:速尿、托拉塞米等;3、醛固酮拮抗剂:也称保钾利尿剂,代表药螺内酯(安体舒通);4、渗透利尿剂:甘露醇。 钠摄入过多是高血压的一个主要原因,而且体内过多的钠抑制某些降压药的疗效。利尿剂治疗高血压不是为了排尿,而是为了排钠。利尿剂是降压治疗的基础用药,几乎能和其它任何降压药联合使用。 1、氢氯噻嗪的利尿作用较缓,但排钠作用不差,所以是降压用利尿剂的首选药。氢氯噻嗪的用量为每日12.5mg~25mg(半片-1片),如果加大剂量,降压的作用未增加,但低血钾的风险就会加大。一些ARB类降压药比如安博诺(厄贝沙坦氢氯噻嗪片)、复代文(缬沙坦氢氯噻嗪片)等就是在制药时加入了12.5mg的氢氯噻嗪片,以增加降压效果。 2、第三种利尿剂螺内酯的利尿作用也比较缓,是醛固酮增多症引起的继发性高血压的特效治疗药物。因其减少钾的排泄,可抵消其它利尿剂导致的低血钾,常与噻嗪类利尿剂联合使用,既可增加利尿效果,又可避免血钾紊乱。长期单独使用可能引起高血钾。注意:螺内酯可引起男性乳房发育等女性化倾向,所以年轻男性高血压患者使用要慎重。 3、第二种利尿剂的利尿作用非常强,用于严重水肿、心衰等的利尿治疗,常引起低血钾,所以一般不用于降压治疗。 4、第四种利尿剂不能用于降压治疗。 5、此外,寿比山(吲哒帕胺片)也是一种利尿剂,通过排钠和缓解血管痉挛而降压。 注意:利尿剂可干扰尿酸的排泄,因而可以诱发痛风发作。 三、β-受体阻断剂 1960s上市,代表药物倍他乐克。 肾上腺素受体分为 3 种类型, 即β1受体、β2受体和β3受体。β1受体主要分布于心肌,激动可引起心率增快和心肌收缩力增加;β2受体分布于支气管,激动可引起支气管扩张;β3受体主要分布于脂肪细胞上,激动可引起脂肪分解。β-受体阻断剂就是阻断上述的作用,引起与激动相反的效果,比如心率减慢、心肌收缩力下降、支气管痉挛等。 β-受体阻断剂目前分为三代: 1、第一代,为非选择性β-受体阻断剂,代表药为心得安。这一类药物不加选择的阻断三种受体,不但引起心率减慢、血压下降,还能引起支气管痉挛,诱发哮喘,还干扰糖代谢,导致血糖升高。降压能力不强,副作用却不少,所以这一类药基本上已被淘汰。 2、第二代,选择性的阻断β1受体,代表药为倍他乐克(美托洛尔),其它还有阿替洛尔,比索洛尔等。可降低血压,减慢心率,对气管和血糖没有影响,是目前β-受体阻断剂的主力军,可优先选择。 3、第三代,也是非选择性β-受体阻断剂,但添加了α-受体阻断剂,拮抗了第一代药的副作用,而且降压效果更好,是β-受体阻断剂这一类药中冉冉升起的新星。代表药为阿罗洛尔、卡维地洛等。 β-受体阻断剂对心脏有额外的保护作用,对以舒张压(低压)高为主的高血压可优先选择使用。此外,对焦虑症引起的高血压,以及精神因素占主要作用的高血压可优先选择。 β-受体阻断剂的绝对禁忌症是II度以上房室传导阻滞。 四、钙通道阻滞剂 1970s上市,也叫钙拮抗剂,由于这类药的药名中都有“地平”二字,所以通俗称地平类,代表药络活喜(苯磺酸氨氯地平)。 通过阻断心肌和血管壁平滑肌细胞膜上的钙离子通道,直接扩张血管,使血压降低。 CCB是一个大家族,成员众多,“性别、年龄、性格”等各不相同。概括起来,目前分为老少三代。 第一代:代表药硝苯地平(心痛定)。这类药起效快,药效维持时间短,需要每天服用3次。服用后血压很快降低,但由于血管迅速扩张,病人常常感到头痛头晕,面红耳赤,心跳加快。硝苯地平由于起效快、失效快的特点,即使每日服用三次,血压也很难平稳。而且长期单独使用硝苯地平降压容易引起猝死,所以,硝苯地平已经被禁用于长期降压使用。现在多用于恶性高血压和特别高的血压临时降压使用,但现在认为即使这样,它也是不安全的,所以尽量避免使用。 第二代:代表药拜新同(硝苯地平控释片)。为了克服硝苯地平的缺点,一些药厂将硝苯地平穿上一件特殊的外衣,以延长药物的释放时间,达到作用持续时间延长,副作用减少的目的。这就是第二代药物,包括硝苯地平控释片,硝苯地平缓释片。每天服用1-2次。猝死的副作用没有了,但面红耳赤等副作用还存在,长期使用还会出现牙龈增生、下肢轻度水肿等。此类药物不能掰成两半服用。, 三代:代表药物络活喜(苯磺酸氨氯地平),其它还有国内仿制药比如施慧达、安内真,玄宁(左旋氨氯地平),拉西地平等。其中络活喜的半衰期长达35-50小时,是目前所有的降压药中维持时间最长的降压药。因此不需要缓释或控释,每日服用一次就可以,而且24小时平稳控制血压。它的吸收和疗效不受患者胃肠道功能和食物的影响,也可以和绝大多数药物一起服用,还可以掰成两半服用。另外,由于它的作用持续时间很长,病人偶尔漏服一次也不会造成血压升高。因此是最常用的CCB,也是目前最常用的降压药之一。 五、血管紧张素转换酶抑制剂 1980s上市。由于这类药的药名中都有“普利”二字,所以通俗称普利类,代表药洛丁新(贝那普利)、蒙诺(福辛普利),其它还有卡托普利,依那普利,赖诺普利,雷米普利,培哚普利等。 血管紧张素II是一种强烈的收缩血管的物质,是引起高血压的“主角”之一。ACEI通过抑制血管紧张素II的生成,以此来降血压。此外,ACEI还可以扩张肾小球的出球小动脉,以及抑制肾组织内的血管紧张素II,所以,除了降压之外,ACEI还有另外两个独立的作用:降尿蛋白和延缓肾损害(保肾)。因为这两个作用,ACEI是肾脏病和糖尿病患者高血压的首选药物。 ACEI的副作用有干咳、血钾升高、血肌酐升高等副作用。东亚人干咳的发生率尤其高,一些人常常因为干咳而不得不停药。这也是这类药上市之初非常火,后来逐渐被冷落的原因。血钾升高和血肌酐升高的发生率并不高,但一旦发生比较危险,所以更受关注。 六、血管紧张素受体阻断剂 1990s上市。由于这类药的药名中都有“沙坦”二字,所以通俗称沙坦类,代表药代文(缬沙坦)、必洛斯(坎地沙坦)、安博维(厄贝沙坦),其它还有氯沙坦,替米沙坦,奥美沙坦等。 该类药是目前最新上市的降压药,可以说个个都是精品。 也是针对血管紧张素II,所以,高血压指南中都是将二者相提并论,使用中任选其一。不过,二者不同的是,ACEI抑制血管素II的生成,而ARB阻断血管紧张素II的作用,以此来降血压。 和ACEI一样,ARB也有降压、降尿蛋白、保肾等三大作用,适应症也和ACEI一样,但ARB比ACEI要安全的多,没有干咳的副作用,血钾和血肌酐升高的副作用也要轻的多。所以,ARB逐渐取代了ACEI也是情理中的事情。 最初认为,血肌酐>265umol/L就不能使用ACEI,血肌酐>350umol/L就不能使用ARB,甚至有人误认为只要血肌酐升高就不能使用这两类药物。这也是故事开头那个社区医生让患者停用坎地沙坦的原因。后来大量的资料证实,这些担心都是多余的。血肌酐值已不再是禁忌,但要监测血肌酐的变化,如果使用过程中血肌酐升高>30%应该减量,如果升高大于50%就应该停药。 其它的情况,比如血钾大于5.5mmol/L,或者孕妇,或者双侧肾动脉狭窄,都不能使用ACEI和ARB。 此外,ACEI和ARB不能合用。 通过以上的介绍,大家不难发现,那位社区医生让患者停用坎地沙坦是没有道理的,单用CCB类降压药治疗肾性高血压是难以奏效的,拜新同长期合用心痛定也是不对的, 总结: 一、血压控制的最高境界应该是: 1、平稳降压:意思是要平稳的把血压降下来,不能让血压波动。只有长效药才有此功效,所以,必须使用长效药降压; 2、控制达标:一般人血压降到140/90mmHg以下,肾病、糖尿病等降到130/80mmHg以下才叫达标。不达标,并发症就难以控制。 3、器官保护:治疗高血压,仅仅把血压降下来还是远远不够的,还应该保护心、脑、肾等重要器官,避免并发症。一般认为,CCB、ACEI、ARB和β-受体阻断剂有器官保护作用。 二、降压药使用的几个原则: 1、个体化用药:不能朋友、邻居、亲家用什么药好,你就选择什么药。应根据每个人的身体状况和病情,在医生的指导下选择使用降压药; 2、选择长效药:第三代CCB、ACEI、ARB都是长效药。长效药用药简单,每日一次用药即可,不易发生漏服现象,所以患者更容易接受。而且长效药药效维持时间长,能保持血压平稳控制。 3、联合用药:除非早期高血压单一用药之外,一般提倡2-3种降压药联合使用。这样副作用小,疗效好。如果一种药血压控制不好,应加品种不加量,一味的加量,疗效未必增加多少,副作用却明显增加了。 4、按时吃药:药物的维持时间都是固定的,按时吃药能够使血液中药物的浓度保持稳定,当然血压也能保持稳定。切忌按需吃药——血压高了吃药,血压正常了就不吃。如果这样,血压总是处于波动中,而并发症大多是在血压波动时发生的。 综上所述,尽管降压药有那么多,其实可选的就几种。大致为:利尿剂——氢氯噻嗪片;β-受体阻断剂——倍他乐克、阿罗洛尔等;CCB——苯磺酸氨氯地平(络活喜、施慧达、玄宁等);ACEI——洛丁新、蒙诺等;ARB——代文、必洛斯、安博维等所有的产品。 一般公认理想的组合有: ARB或ACEI+利尿剂 第三代CCB+利尿剂 ARB或ACEI+第三代CCB 第三代CCB+β-受体阻断剂 ARB+第三代CCB+利尿剂。 尤其是最后一个组合,对大部分高血压基本上是战无不胜。
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科4329人已读 - 精选 胆囊结石合并胆总管结石的治疗策略(续)
1. 腹腔镜联合胆道镜LC + LCBDE: 该术式是指腹腔镜下胆囊切除后,行胆总管切开取石(LCBDE),用胆道镜、取石钳、加压冲洗、挤压胆总管等方法将结石取出,而后行胆总管T 管引流或I期缝合。LCBDE技术是为处理LC过程中偶然发现的胆总管结石而兴起的,其技术发展到现在已较为成熟。在普通人群中,两项关于LCBDE的荟萃分析认为LCBDE的平均结石清除率分别是80%、95.6%[7,8]。英国上消化道腔镜外科医师协会制定的本病治疗指南认为LC联合LCBDE具有住院时间短、费用低等优势,推荐其为本病首选治疗方法[9]。关于该术式的适应症,有文献认为LCBDE主要用于胆总管直径≥8 mm的胆总管结石, 用于急性胆管炎的治疗也见报道[10-11]。Hunter等[12]不提倡对直径小于1 cm的胆总管采用LCBDE,以免并发胆总管狭窄。该术式避免了EST术切开Oddi括约肌带来的一些不足,同时因为有取石成功率高,适应证广等优势,所以临床应用逐渐增多。但该术式也存在一些问题,⑴ 胆汁流失量大,易致水电解质紊乱;⑵ T 管的逆行感染;⑶ 消化功能受影响恢复慢;⑷ T 管拔除后出现窦道愈合不全及胆汁性腹膜炎可能。为此,后来有术者尝试胆总管一期缝合,以避免上述问题,但由于缺乏T 管的引流及支撑作用又带来如下问题:增加术后胆瘘和胆道狭窄的发生,同时因为限制了术后胆道并发症经 T 管探查处理的路径,一旦发生残留结石,处理较为困难[13]。因此我们应严格选择适应症。王家兴等[14]认为,一期缝合的适应证为: ①不存在需要胆道引流减压的重症胆管炎; ②胆总管直径>9mm; ③术中确认取净结石; ④胆总管通畅; ⑤胆总管末端无狭窄。术中能够保证取净结石是一期缝合的重要前提。对于胆总管不增宽,不能明确有无结石残留、胆管炎症水肿较重或有可疑出血、胆管远端可能存在狭窄的患者,不宜行胆总管一期缝合。LC + LCTBDE : 即在LC术中借助胆道镜经胆囊管行胆总管取石。术者借助于胆囊切除后遗留的胆囊管残端行胆总管探查取石,取石后只需结扎胆囊管残端即可。该技术确保了胆道系统的完整性及术后胆道的正常生理功能,术中胆总管未切开,减少了胆总管狭窄及结石复发的诱因,避免了胆总管切开导致的胆汁漏及留置T管引起的并发症。该术式的缺点在于受制于胆囊管解剖因素及结石特点[15],同时与术者胆道镜技术水平相关,对操作者的要求较高。2.腹腔镜联合十二指肠镜即内镜下乳头括约肌切开取石术(EST)与腹腔镜胆囊切除术(LC)结合。根据两者操作的先后顺序不同,临床上分为将EST于LC的术前、术中、术后的不同时期联合应用。上世纪70年代ERCP+EST的引入旨在缓解急性化脓性胆管炎梗阻症状,降低患者的死亡率和手术风险。时至今日,他仍是此病治疗的首选,尤其是急重症患者。Sarli等报道EST取石成功率为96%,Gupta,Bhartia研究报告为93%[16-17]。关于该术式的适应症,目前多数文献报道LC+EST主要用于胆总管结石直径≤ 1.5cm的病例[18-20]。胆总管结石合并重症胆管炎或胆源性胰腺炎是EST绝对适应证,目前已经成为共识[2]。该方案能够达到与开腹手术及LCBDE相同的治疗效果,同时有避免胆总管切开,成功率高,创伤小,恢复快的优点,所以发展较快[21-23]。由于技术本身的特点,腹腔镜联合十二指肠镜仍有一些缺点。首先,它需要两次手术,对老年人心理上、生理上会多造成一次打击。多次手术也会造成住院时间延长及住院费用的增加;其次,关于LC与EST的先后顺序,即EST在LC的术前、术中、术后操作,何种更佳问题目前尚无统一结论,但无论哪种都不免有些不足。如果患者先行EST术,LC术中胆囊结石有被推挤或滑落至胆总管的可能,患者需LC术后接受另一次EST或术中更改LCBDE。尽管后行EST术确实可以避免上述风险,但如果EST失败,患者也将面临另一次的手术[24-25]。术中行EST可以一次手术同时解决胆囊结石和胆总管结石,但该方案又导致一些新的问题,例如同期手术麻醉时间可能会延长,肠胀气明显,影响手术操作,同时需要具备术中X线及内镜相关设备,要求较高,一般医院难以满足。最后,EST还有一些近期、远期的并发症。近期并发症主要包括出血,十二指肠穿孔,胰腺炎,胆管炎发生率为8%~10%,长期并发症主要包括返流性胆管炎、结石复发、乳头狭窄、诱发胆管癌,发生率为12%[26-27]。这些并发症主要与EST后Oddi括约肌的完整性破坏,功能永久性丢失,其防止十二指肠内容物反流进入胆道的屏障功能消失有关。其中轻型并发症经保守治疗多能好转,而重型并发症多很难通过内镜进一步处理,多需外科、介入等相关科室协同诊治,对老年人的伤害也比较严重。对于胆囊合并胆总管结石的治疗,微创治疗方案已经成为主流趋势,但何种方案更佳,一直是广大学者关注的热点。在众多治疗方案中,目前最常开展的术式是LC+EST、LC+LCBDE,这两种术式的比较选择也是临床研究的热点之一,综合当前的临床研究结果,两种术式选择的优先性问题尚无统一意见[28-29]。一般认为,如果患者病情允许,LC+LCBDE应作为治疗胆囊结石合并胆总管结石的首选,因为,LC+LCBDE较LC+EST的住院时间短,住院费用低,且该术式保存了Oddi 括约肌的功能,能避免很多相关并发症。尤其是对于身体条件较差或合并多的老年患者,LC+LCBDE损伤较小,更应为首选。而对胆总管结石合并重症胆管炎或胆源性胰腺炎,LC+EST相对而言则更有优势。但总的来说,每种术式都有其适应证及不足之处,我们应根据患者具体情况及手术条件,慎重选择,争取达到个体化的手术方案。参考文献1 Anbok L, Seog KM, Jae JP, et al. Laparoscopic common bile duct exploration for elderly patients:as a first treatment strategy for common bile duct stone[J]. J Korean Surg Soc,2011, 81(2):128-133.2 Williams EJ, Green J, Beckingham I, et al. Guidelines on the management of common bile ductstones(CBDS)[J]. Gut, 2008, 57(7): 1004-1021.3 Kawai K,Akasaka Y,Murakami K,et al.Endoscopic sphincterotomy of the ampulla of Vater[J].Gastrointest Endosc,1974,20 (4) :148-151.4 Classen M,Demling L.Endoscopic sphincterotomy of the papilla of vater and extraction of stones from the choledochal duct[J].DtschMed Wochenschr,1974,99(11 ) : 496-497.5 Mouret P. How I developed laparoscopic cholecystectomy[J].Ann Acad Med Singpapore, 1996,25(5): 744.6 Phillips E H,Rosenthal R J,Carroll B J,et al.Laparoscopic transcystic duct common bile duct exploration[J].Surg Endosc,1994,8 (12) :1389-1394.7 Sarli L,Iusco DR,Roncoroni L Preoperative endoscopic sphincterotomy and laparoscopic cholecystectomy for the management[J]. World J Surg,2003,27(2):180-186.8 田开亮,朱立新,谢 坤,等.LC联合ERCP/LCBDE治疗胆囊结石-胆总管结石疗效Meta分析[J].中国实用外科杂志,2013,33(10):881-886.9 Williams EJ,Green J, Beckingham I, et al.Guidelineson themanagementofcommon bile ductstones(CBDS)[J].Gut, 2008,57(7):1004-1021.10 田刚,陈安平,尹思能,等.1273例腹腔镜胆管探查临床分析.中国内镜杂志,2011,17(6) : 616-618.11 周汉新. 腹腔镜治疗胆总管结石术式的选择[J].临床外科杂志,2002,10(3 ) :262-263.12 王家兴,林龙英,李捷,等.腹腔镜下胆总管切开取石胆总管一期缝合36例分析[J].中国微创外科杂志,2012,12(9) : 828-829.13 曹威,张同琳.内镜下括约肌切开术的利与弊.中国微创外科杂志. 2007,7(2):112-114.14 Hunter G,Soper I.Laparoseopie management of bile duct stone[J].Surg ain North Am,1992,72(6) : 1077-1097.15 Shojaiefard A,Esmaeilzadeh M,Ghafouri A,et al. Various techniques for the surgical treatment of common bile duct stones: a meta review[J].Gastroenterology Research and Practice,2009,2009: 840208.16 Ding YB, Deng B, Liu XN, et al. Synchronous vs sequential laparoscopic cholecystectomy for cholecystocholedocholithiasis[J].World J Gastroenterol, 2013, 19(13):2080-2086.17 Paganini AM, Feliciotti F, Guerrieri M, et al. Laparoscopic cholecystectomy and common bile duct exploration are safe for older patients[J]. Surg Endosc, 2002,16(9):1302-1308.18应福明,冯雪峰,范天逸,等.十二指肠镜、腹腔镜序贯治疗胆石症 2248 例分析.中国微创外科杂志,2005,5(7):551-553.19张成,安东均,马富平,等.十二指肠镜、腹腔镜联合治疗胆囊结石合并胆总管结石.中国微创外科杂志,2008,8(2 ) : 151-152.[20王立新,彭颖,徐智,等.胆总管结石的内镜治疗.中国微创外科杂志,2007,7(1 ) : 41-45.21 孙友刚,吴兴锋,袁春生,等.EST 联合LC治疗胆囊结石合并胆总管结石[J].基层医学论坛,2013,17(16) : 2051-2052.22 沈建伟,张立明,贾晓伟.内镜逆行胰胆管造影联合内镜和腹腔镜治疗胆囊结石合并胆管结石的临床研究[J].中国内镜杂志, 2012, 18(2):208-210.23 Liverani, Andrea, Muroni, et al. One-step laparoscopic and endoscopic treatment of gallbladder and common bile duct stones: Our experience of the last 9 years in a retrospective study[J]. Am Surg,2013,73(12) :1243-1247.24 Escarce JJ,Shea JA,Chen W,et al. Outcomes of open cholecystectomy in the elderly: a longitudinal analysis of 21,000cases in the prelaparoscopic era. Surgery. 1995,117(2):156-164.25 冯秋实.微创外科时代继发性胆总管结石的处理.中国实用外科杂志,2009,29(1):50-52.26 张寰. 腹腔镜下胆总管切开胆道镜探查取石术现状与评价[J].中国实用外科杂志, 2009, 29(1):47-49.27 曹威, 张同琳. 内镜下括约肌切开术的利与弊[J]. 中国微创外科杂志, 2007,7(2):112-114.28 Samardzic J,Latic F,Kraljik D,et al.Treatment of common bile ductstones-is the role of ERCP changed in era of minimally invasive surgery?[J..Med Arh,2010,64(3 ) : 187-188.29 徐小东,吕西,李徐生,等.胆总管结石的微创治疗[J].中国微创外科杂志,2010,10(6):533-534.
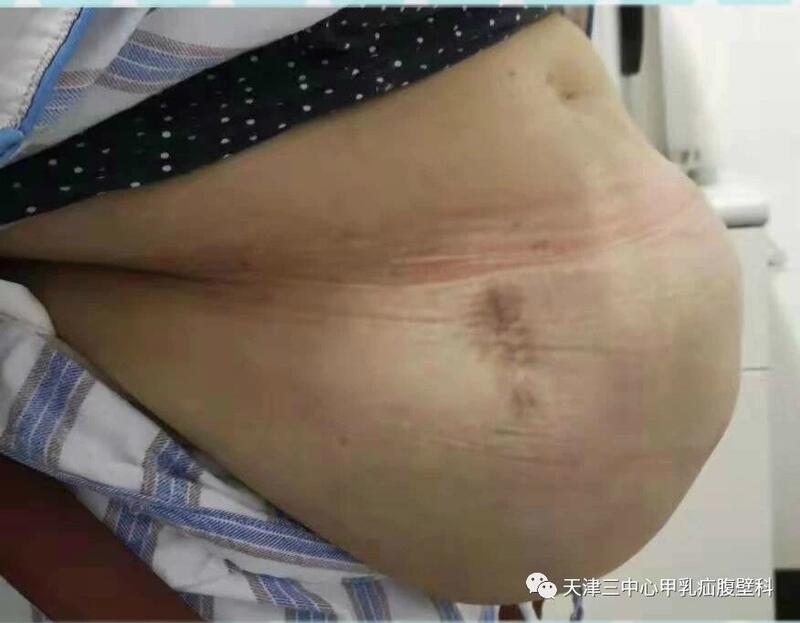
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科2005人已读 - 引用 术前准备需要1年的手术——腹壁巨大复杂切口疝无张力修补术
近日,天津市第三中心医院甲状腺乳腺疝及腹壁外科成功为一名腹壁巨大复杂切口疝患者实施疝补片修补术。患者手术顺利,术后恢复良好,现已康复出院。 “肚子鼓大包”的刘女士,经过一年多的“瘦身锻炼”,再次来到天津市第三中心医院,并在甲状腺、乳腺、疝和腹壁外科办理了住院手续。孟祥朝主任医师指出,这种“肚子鼓大包”的疾病为切口疝,但是刘女士身高140cm体重72kg,BMI达36.7。而腹壁疝疝环大小约12cm×15cm,几乎占据整个“小肚子”,第二腹腔容积大于20%,达到腹壁切口疝手术禁忌症的边缘,所以当属腹壁巨大复杂切口疝。对于如此复杂、困难的手术,孟祥朝主任、李琦副主任医师、王中魁主治医师的疝和腹壁疾病治疗团队极为重视,在院级领导的直接支持下,组织呼吸科,心脏科,重症监护科及麻醉科进行多学科综合治疗协作(MDT),共同参与、制订手术方案,并协助进行围手术期准备和管理工作。 经过细致周密的准备工作,刘女士的手术开始了。由于巨大疝出物长期压迫,刘女士的双侧腹直肌已退缩至接近腋前线水平。由于腹壁缺损巨大,常规手术方法不仅无法将其对拢缝合,腹壁功能更是无从谈起。孟祥朝主任采用疝修补手术中较为前沿的组织结构分离技术(CST),将腹壁各层进行精准分离,双侧腹肌切开减张,最终缝合对合双侧腹直肌,关闭了腹壁缺损。这种技术对于完成有效的腹壁重建,降低疝修补术后并发症的发生和疝的复发以及恢复腹壁功能具有重要意义。 刘女士术后恢复顺利,得知手术的复杂和困难后,不时感叹到,终于明白为什么孟主任去年不给我做手术了,一年多的“节食裹腹”,虽然不易,但想到手术能够顺利进行还是很高兴的。 这时,您可能会问,“节食裹腹”是什么意思啊?为什么需要一年呢? 其实,早在2018年刘女士就曾找到孟祥朝主任,要求做手术,却被孟主任果断的拒绝了。 5年前,当时63岁的刘女士因腹痛急诊行开腹探查术。术后1年,刘女士发现切口瘢痕处鼓起一个小包,后来逐渐增大,到去年就诊时肚子的包块已经约25×20cm大小了,同时反复出现腹胀等不适。 虽然自己很难受,但还是被孟主任“心狠”的告知,再等一年。为什么呢? 腹壁切口疝的疝囊俗称第二腹腔,因为如果太大,如果贸然实施手术,将疝出的脏器还纳腹腔,恢复原来的腹腔大小,原腹腔容积一时很难容纳突然增加的腹腔脏器,术后极易造成腹腔高压综合征,即腹腔内压力突然升高引起的脏器组织功能不全和循环障碍,不仅会导致疝修补手术的失败,更容易危及患者的生命。经过深思熟虑后,孟祥朝主任决定暂缓手术,同时嘱托患者做减重锻炼和腹带包扎适应性训练,一年后再诊。 近年来,作为全国疝联盟成员,我科能熟练开展各种形式的腹壁疝补片修补术,目前一年的手术量已近千台次,其中不乏复杂切口疝、肝硬化疝、食管裂孔疝等复杂的手术。手术量的逐年增加,不仅显示了我科技术水平的进步,更彰显了我院外科领域的影响力逐年提高。
 王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科1254人已读
王中魁 主治医师 天津市第三中心医院 甲状腺、乳腺、疝和腹壁外科1254人已读



