合肥市二院呼吸内科科普号
- 引用 小剂量大环内酯类治疗支气管扩张?小小一粒药 临床大作用
原创 2017-04-05 李达仕 呼吸时间 支气管扩张症(bronchiectasis,BE ) 由 Laennec 于 1819 年首次报道,1950 年 Reid 将影像学和病理学检查相结合,首
王继灵 副主任医师 合肥市二院 呼吸内科1866人已读 - 引用 中年人头晕要警惕~最终确诊「肺癌」……
病例 1:妇科主任,女,45 岁,经常发作性头晕,休息后或输注甘露醇后即可缓解,拍片提示颈椎病。有一次发作,做颈椎 CT,扫描时无意间看到右上肺有阴影,于是加做肺、颅脑 CT,提示肺占位、颅脑转移性占位。术后病理显示:低分化肺癌。 病例 2:麻醉医师,男,46 岁,喜欢玩牌,玩牌时吸烟无度,平素健康。有一次夜间做完手术后,自觉头晕、乏力、恶心,输注扩血管药物不效遂做 CT,提示:颅脑占位(转移性)。于是,再做胸部 CT,提示肺癌。但是,该病人没有一点肺部症状、体征。 病例 3:女性,42 岁,既往体健,因晕厥 1 次入院。入院后予以心电监护,患者又出现晕厥,持续时间 30 秒左右,伴小便失禁,无肢体抽搐,当时心电监护示血压正常,窦性心律,心率 80 次/分,由此除外心源性晕厥。 由于患者一直处于平卧位,所以除外血管性晕厥。入院给予患者查血常规、生化、心肌标志物、血气分析均正常,凝血功能提示:D-二聚体明显升高。 主任考虑患者虽没有下肢的血栓,无明显口服避孕药及长期下肢制动的病史,仍不除外肺栓塞,查肺动脉 CT,明确为肺栓塞。患者后来诊断为肺癌。 问病史查用药原因各异 突发精神失常救治 2 例 病例 1:某日上午,急会诊一个病人。病人突然病情加重,呼吸困难。看病历:气喘 20 年,胸闷气急 5 ~ 6 年,每冬季或感冒后诱发,无下肢水肿及尿少病史。 此次住院,抗炎、解痉平喘治疗,同时给予扩冠、改善心肌供血等治疗(病人 S-T 段低平),入院的第 3 天,前两天病情已经明显好转。 但见病人眼神迷离、胡言乱语、撮空捏线、问之不答、面色略绀、双肺布满哮鸣音、心率快(约 110 次左右)、心音较有力,急予吸氧、床边心电图,心电图除心率快、S-T 段低平外,无显著异常。于是:解痉平喘、小剂量的镇静剂,半小时后缓解。 讨论:病情为何会突然加重、且出现精神症状呢?从入院后的治疗情况来看:肺脑的诊断显然不支持;没有心衰的表现;没有精神病家族史,也从未有过精神失常史。 随便问几句:老人平时饮食如何?有啥嗜好?家属答曰:就好口酒,每天 1 斤多。一个 70 岁的老人,长期每天 1 斤酒,突然戒断,那不是要了他的命吗?原因找到了,常规治疗、缓慢戒断,后来皆大欢喜。 病例 2:女性,45 岁,支哮病史 20 年,每年发作数次,住院治疗后缓解。此次病情发作,入住已经 3 天,症状有所缓解。某天中午,值班医生请急会诊。 但见:病人面色及指端紫绀、躁动不安、问之不答、5 个人按制不住,听诊双肺布满哮鸣音、心音快数不清、心音有力、脉搏有力,无法做心电图。查看正在输注的液体是「左氧氟沙星」,已输注一半。 来不及或无法进行其他检查了,必须尽快让病人安静下来,降低耗氧量,于是给予安定 10 mg 静注,密切观察呼吸情况,注射 15 min 后,躁动无改善,又给予鲁米那 0.1 肌注,大约又过了十几分钟,终于安静下来,意识也恢复,对躁动期间的事情无记忆。于是再给予解痉平喘,病情缓解。 讨论:找不其他诱发精神失常的原因,考虑应该是左氧氟沙星所致。左氧的不良反应不容忽视,尤其是有精神病史或癫痫病史的,更要慎用或尽量不用,否则可能导致医疗纠纷。 常规治疗未缓解 慢阻肺并发气胸 案例:刚参加工作那会,经验不足。有一次值夜班,一位老年男性患者因气促由急诊收住院,既往有慢支肺气肿 30 余年,因受凉后出现胸闷、气喘半月余,逐渐加重。 查体:神清,右肺听诊呼吸音低,双下肺可闻及少许哮鸣音及湿罗音,入院后常规予以吸氧、解痉、平喘、抗感染治疗,病情无明显好转。怀疑有气胸,立即行床旁胸片提示:右侧气胸,立即行胸腔闭式引流,后症状逐渐缓解。 讨论:慢阻肺病人临床症状虽然没有典型的气胸表现,但是如果有解痉、平喘治疗疗效差,应及时行胸片检查,排除气胸。因为:慢性肺气肿很容易合并气胸。现在我们急诊都是先扫肺部 CT 再收住院,但基本的体查及临床观察很重要。 注意既往史 肺结核咯血并哮喘发作 案例:男,65 岁,肺结核患者,因为反复咯血入院,查体无明显干湿罗音。心脏无特殊。胸片:肺结核并空洞形成。ECG:无特殊。常规予止血敏、止血芳酸、安络血、垂体后叶素止血,卧床休息。 入院第 2 天中午突然咯血加重,为鲜血,咯血约 100 mL,伴有气促,听诊双肺满布干罗音,血氧下降,心脏听诊无奔马律,不像心衰。 马上吸氧,侧卧位,保持呼吸道通畅,预防窒息。加快了垂体后叶素滴速,但患者气促无缓解,听诊肺部呼吸音粗、伴有明显干罗音,不像窒息,而且以呼气性呼吸困难为主,以为是血液刺激导致气管痉挛,予地塞米松静推,气促缓解、干罗音慢慢消失,咯血缓解至停止。 凌晨患者再次出现多次咯血伴有气促,为鲜血、总量约 500 mL,体查同中午。 再次予地塞米松静滴,症状缓解,追问家属,才告知其有哮喘病史多年,但觉得和肺结核关系不大所以没有告知我们。 讨论:这次的教训告诉我们,病人有时觉得不重要的疾病,可能会对我们的诊疗造成极大的困难。
王继灵 副主任医师 合肥市二院 呼吸内科8439人已读 - 引用 同是退热药 作用大不同:浅谈布洛芬和对乙酰氨基酚
布洛芬和对乙酰氨基酚作为退热药,是目前应用最普遍也是目前认为最适合儿童使用的退热药,可是,您真的了解这两个药吗?下列 5 个问题来看一下。 “ 布洛芬和对乙酰氨基酚属于同一种类型的退热药吗? 布洛芬(Ibuprofen),和萘普生一样属于芳基丙酸类解热镇痛药,有明显的抗炎、解热、镇痛作用,强度与阿司匹林相当,对血小板功能有一定的抑制作用,可延长出血时间,但在常规治疗剂量使用时,不良反应发生率低,耐受性与对乙酰氨基酚相似。 对乙酰氨基酚(Acetaminophen、Paracetamol),又称醋氨酚、扑热息痛,Panadol、Tylenol、Fortolin 等都是这类药物,为苯胺类解热镇痛药,其解热、镇痛作用强度与阿司匹林类似,但抗炎作用极弱(可能与药物对机体不同酶的敏感性差异有关),对凝血机制无影响。 对乙酰氨基酚毒副作用少,较易耐受,是一种比较安全的退热药,很多复方制剂的感冒药里都有它的存在。 “ 布洛芬和对乙酰氨基酚的退热效果有什么不同吗? 布洛芬和对乙酰氨基酚都属于非甾体类解热镇痛药,通过抑制前列腺素的合成从而发挥解热、镇痛的作用,从而达到使发热者退热、缓解疼痛带来的不适感等作用,但对体温正常者是无影响的,不会使其体温降低。 两者的退热效果是相似的,但也存在一定的差异性。相对而言,单次剂量的布洛芬退热作用相对较强,降温维持时间相对较长,但对乙酰氨基酚体温下降的速度在口服后半小时比布洛芬更明显。 “ 布洛芬和对乙酰氨基酚作为儿童退热药安全吗? 没有一种退热药是绝对安全的,而且都有过敏的可能。但总的来说,布洛芬和对乙酰氨基酚的副作用较轻微,在儿童中应用是较为安全的。 儿童对布洛芬和对乙酰氨基酚耐受性都是差不多的,其不良反应的发生也与年龄无关,如果没有禁忌证,布洛芬和对乙酰氨基酚都可作为患儿退热药的首选。 布洛芬和对乙酰氨基酚在临床上应用非常广泛,儿科医生和家长都应该重视其不良反应,不要随意使用,如实需使用时,应根据患儿的年龄、体重来综合计算(其中体重是优先考虑的)具体的给药量,应避免用药过量和用药过频。 “ 布洛芬和对乙酰氨基酚的副作用有什么不同吗? 1. 布洛芬的副作用 主要为消化道的不良反应(发生率为 5%~15%),与食物同服,可减轻其胃肠道刺激。 这些不良反应包括消化不良、胃灼热感、上腹部疼痛、恶心、呕吐、饱腹感等,一般都较轻微。另外,出现胃溃疡和消化道出血者不足 1%,出现头痛、嗜睡、眩晕、耳鸣等神经系统不良反应者约 1%~3%。 其他少见的不良反应有下肢水肿、肾功能不全、皮疹、支气管哮喘、肝功能异常、白细胞减少等。 2. 对乙酰氨基酚的不良反应 主要是反复多次的应用,超剂量所致,同时由于混合了病毒感染的因素,易引起肝炎。 如使用对乙酰氨基酚的常规治疗剂量仅偶见恶心、呕吐、出汗、腹痛等不良反应,少数可发生过敏性皮炎/皮疹、粒细胞缺乏、血小板减少等。 但若治疗剂量的反复多次使用,尤其是高剂量长期用药,可引起肝转氨酶增高,但未见肝功能衰竭和死亡的报道;超剂量使用可导致肝功能明显异常,有造成肝功能衰竭甚至死亡的报道。 “ 使用布洛芬和对乙酰氨基酚时有什么需要特别注意的? 布洛芬与阿司匹林有交叉过敏,故对阿司匹林过敏的患儿禁用。有消化性溃疡史、胃肠道出血、心功能不全、肝肾功能不全、高血压、凝血机制或血小板功能障碍(如血友病)的患儿需慎用。 脱水或水分补充不够等低血容量的患儿使用布洛芬退热可增加肾功能损害的风险。另外,罹患水痘的患儿使用布洛芬则可增加 A 组链球菌感染的风险。 对阿司匹林过敏者对对乙酰氨基酚通常不发生过敏,但<5% 的阿司匹林过敏的患儿服用对乙酰氨基酚后可能会发生轻度支气管痉挛性反应。服用剂量不应超过推荐剂量,否则可能引起头痛、呕吐、倦怠低血压及皮疹等。 严重肝肾功能不全者禁用。肝病或病毒性肝炎、轻至中度肝肾功能不全者、严重心肺疾病患儿应慎用。如果患儿出现黄疸症状需立即进行肝功能测试。 如果伴有持续的呕吐、腹泻或液体摄入不足,出现明显的脱水者需及时处理,积极纠正水及电解质平衡。如患儿出现囟门下陷、口唇干燥、眼眶下陷、少泪、虚弱等时意味着已经脱水了。若发现患儿具有脱水征时应注意补液,对于正处于哺乳期的患儿来说,最合适的液体就是母乳! 参考文献 [1] https://www.nlm.nih.gov/medlineplus/druginfo/meds/a682159.html [2] https://www.nlm.nih.gov/medlineplus/druginfo/meds/a681004.html [3] http://www.nice.org.uk/guidance/CG47 Feverish illness in children : Assessment and initial management in children younger than 5 years(NICE clinical guideline 160) [4] http://www.nice.org.uk/guidance/cg160/evidence/evidence-update-189987085 Evidence Update 73 – Feverish illness in children (February 2015). [5] 罗双红,舒敏,温杨,等. 中国 0 至 5 岁儿童病因不明急性发热诊断和处理若干问题循证指南 (标准版). 中国循证儿科杂志 [J], 2016,11(2):81-96. [6] 陆权. 中国儿童普通感冒规范诊治专家共识(2013 年). 中国实用儿科杂志 [J],2013,28(9):680-686.
王继灵 副主任医师 合肥市二院 呼吸内科2.4万人已读 - 引用 地塞米松用药 3 大误区
地塞米松作为长效类糖皮质激素,具有抗炎、抗毒素、抗过敏、抗休克、免疫抑制等多种作用。但地塞米松长期应用产生的副作用也不容忽视,其对下丘脑 - 垂体 - 肾上腺皮质轴的抑制作用较强,易影响肾上腺皮质功能。 在较大剂量下,还会引起骨质疏松、消化道溃疡和类库欣综合征症状,增加并发感染风险。但在临床用药时,医师往往更多地关注地塞米松的疗效,而忽视了药物副作用,以致存在许多用药误区。 误区一 退热 地塞米松可抑制内源性致热原的合成与释放、抑制炎症反应。因此,很多临床医生治疗普通感冒时,习惯性的把地塞米松与非甾体解热镇痛药联合使用 (在儿科尤为普遍),导致机体的很多免疫应答被抑制。 地塞米松不是退热药,对病原微生物无抑制作用,滥用会减弱机体免疫功能,激发和加重感染,并且掩盖病情,增加治疗难度。 此外,非甾体解热镇痛药可增强地塞米松的致溃疡作用;地塞米松可增强对乙酰氨基酚的肝毒性。 误区二 抗感染 临床上经常有用地塞米松与抗病毒药联用治疗病毒性上呼吸道感染,如利巴韦林联合地塞米松。病毒性感染一般不宜用地塞米松,因为它并无抗病毒作用,用后反而降低机体的防御能力,促进感染扩散,比如水痘(带状疱疹病毒感染),使用激素可激发出血性水痘或继发性细菌感染而死亡。故病毒感染性疾病应慎用或禁用地塞米松。 虽然地塞米松有抗炎作用,但同时也有免疫抑制作用,尤其是对不明原因的感染或抗菌药物尚未能有效控制的重症细菌性感染以及一般性传染病等应禁用激素。 此外,地塞米松与若与抗菌药物联用,容易掩盖感染进程和药物过敏反应症状,影响对病情和过敏反应的判断。 误区三 雾化 临床中可以见到一些用地塞米松雾化吸入治疗哮喘的情况。殊不知地塞米松是注射剂,雾化时产生的颗粒较大,达不到 3~5 μm,药物只能沉积在大气道。地塞米松是全身作用激素,需进入体内循环,经肝脏代谢后发挥作用,雾化吸入很难产生疗效。 地塞米松在临床上广泛使用,但在使用时一定要严格掌握适应证,避免不合理用药。
王继灵 副主任医师 合肥市二院 呼吸内科1万人已读 - 引用 “咳嗽”不容小觑
两年“支气管炎?”,一刻钟“治愈”患者吴某,男性,52岁,反复咳嗽近两年,曾先后就诊合肥多家医院,包括声省级医院,拍胸片,做喉镜均未见明显异常,一直考虑为“支气管炎”,并给予消炎及止咳药物治疗,仍有咳嗽及咳痰不适。近来出现痰中带血,未在意!4天前出现咯血伴胸痛、胸闷不适,就诊我科,门诊胸片提示右肺炎,遂收住我科。入院后给予止血及抗感染治疗3天咯血症状好转!鉴于患者胸片提示右肺门影增大,给予完善肺部CT见右肺中下叶管腔狭窄。再次追问病史,患者2年前曾有误吸了“瓜子壳”的病史,初步考虑为“阻塞性肺炎(异物阻塞可能)”,与患者及其家属沟通后,与入院后第5日行无痛气管镜检查,当气管镜进入右主支气管下端时即可见右中间段开口明显狭窄,管口可见大量息肉样“新生物”阻塞管腔,远端不能进入,于局部活检后,局部止血处理再次进入中间段支气管,见右中叶及下叶分嵴处有肉芽包绕“异物”,再次利用活检钳清理周边肉芽,最终取出一大小约1cm*1.5cm“西瓜子壳”。 患者苏醒后自述胸闷、咳嗽均明显好转! 本文系王继灵医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
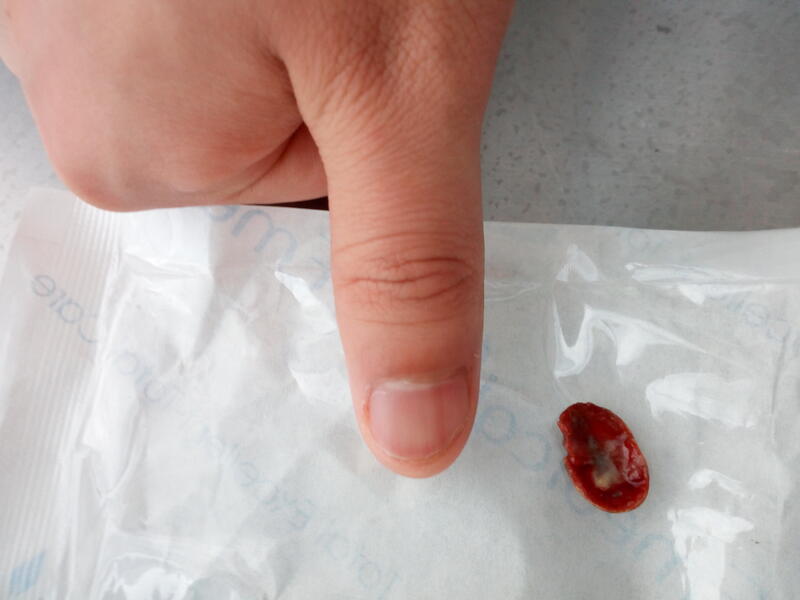 王继灵 副主任医师 合肥市二院 呼吸内科2173人已读
王继灵 副主任医师 合肥市二院 呼吸内科2173人已读 - 引用 EGFR 突变阳性的非小细胞肺癌患者更易发生脑转移
肺癌发生脑转移是比较常见的问题,与患者预后较差直接相关。非小细胞肺癌(NSCLC)患者中 20%~40% 会发生脑转移。表皮生长因子受体(EGFR)是一种跨膜酪氨酸激酶受体,在 NSCIC 患者中突变率大约为 15%,EGFR 突变可能对 NSCLC 脑转移发生率有一定的影响。 近期,来自加拿大 BC 癌症机构的 Cheryl Ho 教授等在 Lung Cancer 杂志上发表的一项研究表明:年龄较小和 EGFR 突变阳性(EGFR+)是 NSCLC 患者发生脑转移的重要影响因子。EGFR+、化疗、EGFR-TKI 治疗和性别(女性)是延长生存时间的重要影响因素。 本研究采用的方法是回顾性研究,研究对象为 2010 年到 2012 年间转移性非鳞状 NSCLC 患者 543 例,121 例有(22.3%)为 EGFR+,其中 73 例(60%)19 号染色体外显子缺失,48 例(60%)有 21 号染色体外显子突变,有 422 例(77.7%)为 WT,平均随访时间为 34.9 个月。 入选的研究对象分为 EGFR+ 组和 WT 组。患者发生脑转移后 EGFR 突变情况与是否接受化疗没有关系,而与是否接受 EGFR 酪氨酸激酶抑制剂(EGFR-TKI)治疗有关,接受 EGFR-TKI 的患者中 EGFR+ 的为 87%,EGFR WT 为 28%,二者有统计学差异。主要的终点事件是累积脑转移发生率,次要终点事件是总生存率(OS)。 研究结果显示:EGFR+ 患者 1 年和 3 年的脑转移累计发生率分别为 39.0% 和 39.2%,相比之下 EGFR WT 患者分别为 28.0% 和 28.2%。单变量和多变量分析表明年龄较小和 EEGFR+ 是 NSCLC 患者发生脑转移的重要影响因子。EGFR+
王继灵 副主任医师 合肥市二院 呼吸内科2303人已读 - 引用 表皮生长因子受体在非小细胞肺癌诊治中的应用
[摘要]非小细胞肺癌(Non-small-celllungcancer,NSCLC)是目前全球最常见的恶性肿瘤之一,尽管手术治疗和化学治疗技术不断发展,但NSCLC患者生存率却没有明显改变。表皮生长因子受体(epidermalgrowthfactorreceptor,EGFR)是一种受体型酪氨酸激酶,在非小细胞肺癌中有过表达,且与非小细胞肺癌的发生、发展、侵袭等方面密切相关,是最有前途的特异性肿瘤靶向治疗分子之一。此外,在非小细胞肺癌中常检测到EGFR基因突变,尤其在东方人群,女性,腺癌和非吸烟人群中,而且临床应用中已经证实Gefitinib在上述人群中有效率最高。本文就EGFR基因在NSCLC中的突变及其靶向治疗进展做一综述。
王继灵 副主任医师 合肥市二院 呼吸内科1168人已读 - 引用 自发性荧光电子支气管镜在肺癌诊断上应用
目的评价自发性荧光支电子支气管镜(AFB)与普通白光支电子支气管镜(WLB)检查在肺癌诊断中的价值。方法自2009年4月至2011年3月对我院的910例患者随机分成WLB组和AFB组,把获取的活检组织和(或)细胞学标本送我院病理科检查,统计镜下表现及病理检查结果。结果AFB组肺癌、原位癌及不典型增生的检出率明显高于WLB组(P<0.05)。< span="">AFB对镜下不同表现的肺癌检出率,特别是增生型伴浸润型肺癌检出率明显高于WLB组(P<0.01)。气管镜下生长方式:鳞癌、小细胞肺癌以增生型表现为主,腺癌以增生型及浸润型表现为主。< span="">结论AFB检查可以通过荧光染色明确病变部位、范围,提高肺癌检出率。与传统气管镜检查相比可能成为提高肺癌诊断能力的重要辅助检查。鳞癌、小细胞肺癌以增生型表现为主,腺癌以增生型及浸润型表现为主。
王继灵 副主任医师 合肥市二院 呼吸内科1171人已读



