宜昌第三人民医院呼吸科科普号
- 精选 心肾综合症
心肾交互影响。慢性心衰往往被肾功能不全复杂化,或由于肾功能恶化或利尿剂抵抗,使急性失代偿性心衰更加复杂化,预后更差。心肾综合征(CRS)可能涉及一系列的神经内分泌紊乱及肾稳态调节机制不良。B型利钠肽、超滤、持续速尿输注和加压素拮抗剂等的综合治疗可能效果更好。心肾综合征的发病和治疗需要我们更多的关注。 导言: 在美国心力衰竭的发病率和死亡率均很高,心衰病人大约有5百万人,其中约1百万人每年需要住院和医疗保健的费用超过了300亿美元。慢性心衰往往并发肾功能不全,入院治疗的患者常由于肾功能日益恶化和利尿剂抵抗,易发生急性失代偿性心力衰竭(ADHF)。这就是心肾综合征(CRS)患者预后较差的原因。本文的目的是综述心力衰竭合并肾功能障碍患者的病理生理学基础和各种治疗方案的临床研究进展,供大家参考。 定义: 心肾综合征目前还没有统一的定义。一些定义干脆认为是心脏合并肾脏功能障碍。海伍德定义为心衰治疗期间(收缩压或收缩功能可正常)出现的中等或严重的肾功能不全的临床综合症。最近,龙科等关于CRS的定义,界定了急性、慢性CRS和主要功能失调器官不同的概念,其中:1型CRS被定义为急性心功能不全(如ADHF)导致的急性肾脏损伤;2型CRS指慢性心力衰竭导致的肾功能不全的过程;3型CRS指急性缺血性肾功能障碍,如缺血性肾损伤或肾小球疾病导致的急性心脏功能受损如心力衰竭或心律失常;4型CRS指慢性肾功能不全造成的冠状动脉疾病和心衰等心脏损害情况;5型CRS被定义为在心肾功能不全中出现的全身系统事件的情况,如脓毒症等。下面我们重点探讨1型和2型的情况。 流行病学: 合并肾功能不全或肾脏疾病已成为慢性心衰或ADHF预后不良的一个独立预测指标。左心室功能障碍预防和治疗回顾分析研究(SOLVD)提示,中度肾功能不全(肌酐清除率小于60毫升/分钟)与心衰住院的全因死亡率和复合终点死亡独立相关,对心衰的严重程度和合并的多元因素调整之后仍然明显相关。在坎地沙坦减少心衰死亡率和发病率的调查评估中也确认了这些结果,肾小球滤过率(GFR)小于60毫升/分钟是入院治疗慢性心衰的一个强大的全因死亡率的独立预测因子。有趣的是,肾小球滤过率的预后价值在左心室射血分数降低和收缩功能保存的心衰是相似的。史密斯等对16项评价肾功能不全影响心力衰竭结果的研究进行的荟萃分析表明,16个研究入组的80000名患者,肾功能不全的严重程度与逐步增加的死亡率呈正相关;血肌酐每递增1毫克/分升则死亡风险增加33%(3项研究),肾小球滤过率每递减10毫升/分钟则死亡风险上升7%(2研究)。这项研究还强调了用于表征肾功能不全方法的变化(血肌酐,肾小球滤过率,肌酐清除率,半胱氨酸蛋白酶抑制剂C)。 调查人员还评估了住院治疗期间肾功能恶化对于ADHF预后的意义。肾功能是动态的,而且往往不断变化。肾小球基底膜减少,高血压控制不良,糖尿病,钙通道阻滞剂的使用和高剂量袢利尿剂都被认为与肾功能恶化有关。大多数研究还表明住院时间越长,死亡率越高[7-9]。有趣的是,充血性心力衰竭和肺动脉导管压力试验未能显示出肾功能恶化和死亡或再住院结果之间的关系,虽然该研究也确认基线肾功能不全与恶化的结果显著相关。 病理生理学: 广义上说,CRS呈现一系列神经激素的过度激活和调节不良,如心衰时肾素血管紧张素醛固酮系统(RAAS)和交感神经系统(SNS)的激活,促进或加重肾功能不全和加重心力衰竭的进展。SNS还增加全身血管阻力,儿茶酚胺释放和直接的神元刺激增加肾脏肾素释放。SNS过度激活,可进一步降低压力感受器反射调节的敏感性。血管紧张素系统激活,血流动力学改变和SNS刺激,导致血管紧张素Ⅱ释放增多,血管收缩,肾出球小动脉收缩,心脏重塑及醛固酮释放增加,水钠滁留和促进心肌纤维化。最后,精氨酸加压素的释放导致血管收缩,水滁留和低钠血症。心房利钠肽[心钠素和B型利钠肽]释放,健康人利钠肽可以减轻血管紧张素系统和SNS激活所致的调节失衡,但心力衰竭时的长期释放可出现利钠肽抵抗。肾功能障碍和高血压控制不良也促进醛固酮释放,从而促进心衰发展。 目前将失代偿性心力衰竭中肾功能恶化归因于中心血流动力学的异常。理论上,减少平均动脉压对改善心输出量是有意义的,但会导致肾血流灌注减少,出现肾前性氮质血症和急性肾小管坏死。巴特勒等证实,安装左心辅助装置的一组患者其严重受损的心输出量和肾功能障碍可以迅速改善,但其它的研究都没有发现中心血流动力学和日益恶化的肾功能两者之间的相关关系。福尔曼等揭示了高血压与日益恶化的肾功能之间的关系,但没有发现射血分数与低血压和肾功能恶化之间的关系。魏因费尔德等在治疗心衰期间肾功能恶化的小型研究中并没有显示肾功能恶化、心脏指数、系统性血管阻力或其它血流动力学指标之间的关联。在ESCAPE的回顾性研究中,唯一所发现的与日益恶化的肾功能有关的血流动力学变量恰恰是右心房压力,在ADHF患者增加右心房压力可出现周围水肿和腹水。调查人员在克利夫兰诊所已经利用一个简单的经膀胱的方法测量腹内压与日益严重的肾功能的关联关系。他们发现了增加腹内压与肾功能障碍,和减少腹内压与肾功能改善之间的一种关系。这些结果有助于解释在ADHF患者中哪些肾功能改善与积极利尿有关。一种不正常的心房-肾反射在心肾功能不全中受到关注。通常情况下,增加血容量从而增加心房充盈压可以导致心房利钠肽释放而抑制精氨酸加压素的释放,以致增加肾血流量和利尿,但这种效果在长期超容量负荷状态时似乎被削弱了,特别是在利钠肽水平突然下降或精氨酸加压素释放增加时更是如此。 通过降低充盈压和增加激素和儿茶酚胺释放,增加全身血管阻力等,袢利尿剂一直在参与肾功能恶化及心脏泵功能恶化。呋塞米也与肾小球滤过率降低有关,至少在某种程度上,通过腺苷释放,激活继发性管球反馈机制降低肾小球滤过率。Eshaghian等在剂量依赖性利尿剂和严重收缩功能障碍心力衰竭患者的死亡率之间关系的大型队列研究中揭示,利尿剂剂量与严重心衰死亡率之间是否是因果关系或是心力衰竭严重程度的标志目前还不清楚,但有一点很清楚,就是ADHF治疗时,高剂量利尿剂会导致利尿剂抵抗,降低利尿剂反应或使肾功能恶化,这可能与肾激活管球反馈机制有关,结果使近端和远端肾小管钠重吸收增加。另外,血管紧张素系统和SNS激活,也使远端肾小管细胞肥大和钠重吸收增加,以及利尿后近端肾小管对钠的亲和力增加。此外,钠吸收增加促使致密斑释放腺苷导致肾入小动脉收缩,从而使肾小球滤过率下降和肾血流量减少及肾钠亲和力进一步增加。增加肾小管钠重吸收可能是腺苷的一种鲁米诺效应。 肾功能不全和急性肾损伤的标志物: 肾小球滤过率在评估肾功能方面比血肌酐更敏感。可使用基础肌酐的方程估计肾小球滤过率,其中包括肾脏疾病饮食的改变(MDRD)方程或一种简化版本(sMDRD)。肾小球滤过率也可以通过使用Cockcroft-Gault方程来估计。肌酐清除率,肾小球滤过率的替代率,可以通过收集24小时尿量来计算。血肌酐单独使用其敏感性较差,肾功能受损时血肌酐可以是正常的,因为它不仅取决于肾功能,而且和年龄,性别和肌肉量都有关。评价心力衰竭队列研究表明,肌酐清除率、MDRD、sMDRD和Cockcroft-高尔特方程估计的肾小球滤过率,在肾脏功能正常或接近正常时往往都高估肾小球滤过率,在严重肾功能障碍时低估了肾小球滤过率(肾小球﹤35ml/min时)。该公式预测的前提是建立在最严重心脏衰竭基础之上的。在估计肾小球滤过时使用MDRD方程最精确,能为心血管结果提供最好的预后指标。 胱蛋白酶抑制剂C是一种蛋白酶抑制剂,体内以相当恒定的速率产生。与肌酐不同,不受种族,性别,年龄和体重影响,在肾小球自由滤过并被近端肾小管上皮重吸收。它并不出现或被分泌到尿液中。已有建议将它作为肾功能指标。此外,在心力衰竭失代偿但血肌酐正常的病人中,它是一个独立的不良预后的标记物。源于肾血流量减少的急性肾小管坏死,肾功能恶化可能导致内在肾损伤。在急性肾损伤(AKI)时血肌酐变化相对不敏感和特异性差。“纽约急性肾损伤”的定义是肾功能突然(48小时内)下降,血清肌酐绝对增加≥0.3毫克/分升(626.4摩尔/升),或增加百分数≥50%(或基线值的1.5倍),或尿量少于 急性失代偿性心力衰竭(ADHF)病人入院后可根据这些标记物进行风险分层。这些标记物有助于更早期发现肾损伤并帮助确定肾脏损伤的部位。此外,这些标记物可以帮助确定肾功能恶化的根本病因。这些信息可以为及时有效的干预措施提供依据。 治疗: ADHF的治疗应注意纠正心衰和同时维护肾功能。噻嗪类利尿剂抵消了远端肾小管钠重吸收的增加,还加强了乙酰唑胺抑制近端肾小管钠的重吸收。下面我们将分别讨论超生理剂量的利钠肽、血管加压素拮抗剂、腺苷受体阻滞剂和体外设备包括超滤和心脏辅助设备治疗CRS的研究进展。 利尿剂抵抗治疗: 噻嗪类利尿剂,除了作用于远端小管,还可以协同袢利尿剂应用于利尿剂抵抗的病人,增强利尿,但它对整体肾功能的影响和结果,目前尚不清楚。乙酰唑胺可阻断近端肾小管钠重吸收,强效利尿,也可能有改善中枢性睡眠的额外好处,改善睡眠呼吸暂停和纠正在频繁利尿过程中出现的代谢性碱中毒。安体舒通和醛固酮是在远端肾小管起作用的轻度利尿剂,也对减弱心肾衰竭时神经内分泌紊乱和内环境紊乱有额外的好处,如阻止盐皮质激素受体,减轻利尿所致的低血钾和降低严重心衰的死亡率等。袢利尿剂连续循环灌注,可能对降低利尿后钠亲和力有作用,较口服利尿剂更有效。这已被多尔芒等的小型研究所证实。美国NIH资助的利尿剂输注与口服药物治疗对比的多中心研究目前正在进行。 (正/负)性肌力药物治疗: 在严重的心输出量降低、全身血管阻力升高和低血压为特点的急性失代偿性心力衰竭(ADHF),正性肌力药物能通过改善血流动力学增强利尿,维持肾功能。小剂量多巴胺通过激活多巴胺受体改善肾脏血管血液动力学,改善肾功能。Elkayam等最近的一项研究显示出多巴胺对慢性心力衰竭患者的肾脏血流动力学改善的影响。该研究对13例临床病例分析表明,小剂量多巴胺(2–10ug/kg/min)可以增加肾血流量,降低肾血管阻力。但也有多巴胺未显示出改善的报道。正性肌力药物包括多巴胺,多巴酚丁胺,米力农及左西孟旦,虽然可以改善短期的血流动力学和肾功能,但对死亡率的影响还有待进一步的证实。 奈西立肽: 利钠肽,包括心钠素和脑钠肽,它们随着心肌舒张被释放,有抵消RAAS和SNS激活、对抗醛固酮和利尿的作用。慢性心力衰竭利尿的病人可能会导致利钠肽分泌的快速减少或抵抗,从而引起肾血流量减少。因此,重组脑钠肽(奈西立肽)是改善肾血流动力学和加强利尿的有效药物。科卢奇等2000年公布的关键试验的结果表明,奈西立肽可以短期改善症状和血流动力学变化。类似的结果在脑钠肽与硝酸甘油注射剂随机对比试验中被证实,从而获得了FDA的批准。在后续的大系列输注脑钠肽(融合)Ⅱ期门诊随机试验中,脑钠肽与安慰剂注射对照,未见肾损害的证据,但这项研究未能证明临床受益。但在第二融合研究中(FUSIONII)终点事件发生率降低。然而,脑钠肽治疗组低血压的发生率增加。有趣的是,一些证据表明,非低血压患者低剂量应用脑钠肽可以改善伴有ADHF患者的肾脏功能,可能是通过抑制RAAS和SNS的激活,从而避免了有害影响。失代偿性心力衰竭(ASCEND-HF)奈西立肽临床疗效的急性研究试验是一个大型随机双盲多中心的与安慰剂对照研究,这项试验将评估对30天死亡率和心脏衰竭再入院率的影响。 加压素(抗利尿激素)拮抗剂: 如前所述,作为心力衰竭病理生理过程中不良神经激素反应,非渗透性释放的加压素在起作用。加压素通过激活肾集合管V2受体促进水的重吸收,特别是通过刺激V1受体,促进血管收缩。加压素受体拮抗剂理论上可改善或修正上述的不良反应,减轻心脏后负荷,抑制心肌肥大,改善心衰患者的预后。有两个加压素拮抗剂正在进行临床评价:考尼伐坦,一种静脉内V1a和V2受体阻断剂,和替伐普坦,口服的选择性V2受体阻滞剂。在充血性心力衰竭(ACTIVinCHF)研究中,加压素对于急性和慢性心衰治疗的结果令人兴奋,它可以短期内改善心功能而不损伤肾或造成严重的低钾血症。充血性心力衰竭(CHFACTIV)结果分析表明其可降低60天死亡率。然而,加压素拮抗剂心力衰竭成果研究(EVEREST),替伐普坦更大型的临床试验结果并不理想,试验并没有显示替伐普坦可使大队列的ADHF和收缩功能障碍患者改善死亡率或心力衰竭再住院率,但临床使用安全,并没有严重恶化肾功能。替伐普坦在治疗ADHF病人合并低钠血症和/或肾功能障碍的复杂病例方面是否有作用还有待观察。 腺苷受体拮抗剂: 如前所述,肾脏管球反馈在维持肾脏电解质和液体平衡方面是一个正常的自稳机制,但在心力衰竭和利尿病人中,这种机制成为不良反应,导致利尿剂抵抗和肾小球滤过率下降。腺苷调节使入球小动脉收缩,并增加近端肾小管重吸收钠。有多个腺苷受体亚型存在于全身各组织中。管球反馈机制通过介导腺苷受体亚型1(A1)起调节作用。A1拮抗剂可减弱速尿引起的肾小球滤过率下降并有利于尿液排出。Givertz等[25]最近报道了A1拮抗剂KW-3902、两个II期临床研究的结果。一个观察了146例确诊ADHF和肾功能不全的病人;第二个观察了心功能III或IV级病情加重住院并确诊为“利尿剂抵抗”的病人。两个研究证实了腺苷受体阻断剂在加强利尿、减少循环利尿剂需求量和保存肾功能方面的潜在用途。在ADHF研究中,这类药物使第一个6小时的尿量增加,并且降低了第2天患者的血肌酐(SCr)水平。早期终止利尿治疗在治疗组为30%而安慰剂治疗组为4%。不良反应两组相似。大样本的三期临床试验,即选择性A1腺苷受体拮抗剂KW-3902应用于急性心衰(HF)和容量负荷过重病人的研究正在进行,以进一步评估其治疗心衰和肾功能保护的安全性和有效性。 超滤: 使用超滤装置体外清除过多的体液引起了心脏病专家的兴趣。这些设备可克服利尿剂抵抗,清除体液的量较利尿剂更快,同时增加钠清除,等渗清除体液不增加肾小管钠吸收至远端肾单位及造成管球反馈机制的激活,而袢利尿剂则可能引起上述不良结果。理论上,超滤不会引起血管紧张素系统的不良激活和SNS的过度反应。而且引起低血钾和心律失常的风险更小。Marenzi等关于超滤的血流动力学的小型前瞻性研究表明,超滤的病人都有心功能IV级的症状且对利尿剂需求量很大。平均9小时多的时间里,通过超滤清除了4升液体并随着右心房压和肺动脉楔压降低使严重症状得到缓解,心输出量增加,动脉血压稳定,并且使利尿剂需求降低。2005年,一项使用超滤设备可行性研究揭示,结果是积极的。2007年超滤与静脉应用利尿剂治疗急性失代偿心力衰竭的对照研究结果表明,随机抽取200名医院容量负荷过重患者接受这项研究,超滤或静脉注射利尿剂,主要终点是48小时内的体重减轻,超滤组更明显,呼吸困难分数,肾功能恶化,两组没有差异。次要终点,如住院时间指数、心力衰竭生活分数,BNP水平与6分钟步行距离都相似。但90天内,心力衰竭再住院率,再住院天数和不定期的诊所或急诊室复诊率都明显下降。因此,该试验证实了超滤的临床安全性,问题是体重减轻、体液清除与两组住院时间指数不关联,但90天内心衰再住院率降低。在抢救急性失代偿心力衰竭心肾功能研究(CARRESS–HF)试验中,现在正在审查超滤应用于ADHF病人及心肾综合征CRS病人时的实用性,CRS定义为基线肾功能不全或治疗中肾功能不断恶化。主要终点是96小时内肌酐和体重变化。该研究的假设是,纠正充血性心力衰竭不伴有利尿剂的有害影响,将会改善肾灌注和肾小球滤过率。 评论: 显然,心肾综合征的心力衰竭是一个更为复杂的问题。伴有心力衰竭和慢性肾功能不全或ADHF和肾功能日益恶化的病人预后不良的风险更大。CRS的病理生理学改变还需要进一步研究,以便在基本病理生理机制下确定靶向治疗策略,希望能最终有利于患者。有些治疗策略令人失望,如针对血流动力学异常的正性肌力药物导致肾功能恶化,大型试验显示该策略是有害的。同样,奈西立肽(BNP),预期通过对抗不良的RAAS激活和降低肾血管阻力来改善肾功能,但较大的研究表明血流动力学指标改善,长期结果已无显著差异,甚至出现了一些有害的暗示。超滤已证明可大幅增加ADHF时的体液清除,但长远的好处并没有得到证实。这些试验得到的教训是,短期血流动力学变化并不一定转化为有利于短期或长期的临床结果。腺苷A1受体拮抗剂目前正在心力衰竭合并肾功能不全的治疗过程中被评估,且显示出了希望。不过,必须等待更大的随机对照试验的结果,才能得出真正安全性和有效性的结论。 作为进一步的研究,包括新型生物标记物整合,将伴有CRS的心力衰竭的危险分层,进一步发展有效针对于这个困难疾病过程的基本机制治疗措施,以便更好地治疗不断增加的心力衰竭患者的人群。心肾综合征是我们应该更多关注的疾病。
张谨 主治医师 宜昌市第三人民医院 呼吸科9251人已读 - 精选 冠心病二级预防
健康人二级预防又称临床前期预防,其目的是对疾病的早发现、早诊断、早治疗,控制疾病发生及发展,减少或阻止并发症的发生。冠心病二级预防是针对患有诸多冠心病危险因素者及已患轻度冠心病人群,防止病情加重、提高生活质量、防止再次心肌梗塞、防止心脏扩大及心功能不全、防止心源性猝死。目前有些医生过于强调对冠心病的介入治疗方法而忽视对冠心病的二级预防,导致冠心病晚期预后不佳。Framingham心脏研究的最新分析结果令人喜忧参半,其显示最近10年间,心肌梗死所致死亡率虽然呈明显下降趋势,但其并发心力衰竭风险日益增加。因此有必要重申冠心病二级预防的重要性及推荐最新的冠心病二级预防三套ABCDE措施。1 A⒈ Aspirin(阿斯匹林),即使用抗凝抗血小板类药物临床主要药物有:阿斯匹林肠溶片Aspirin-Ect(拜阿司匹林)、氯吡格雷Clopidegrel(血小板ADP受体拮抗剂:波立维Plavix)。血小板膜糖蛋白Ⅱb/Ⅲa受体拮抗剂(阿昔单抗Reopro)是现今理论上最强的抗血小板聚集药物,且价格昂贵,故暂限用于急性冠脉综合征介入治疗的患者。阿司匹林二级预防剂量明确为每日75mg—150mg,平均100mg。2 A2. ACEI类药物:含普利(-pril)类药物,即血管紧张素转换酶抑制剂临床主要药物有:卡托普利Captopril(开博通Capoten):短效,第一代ACEI,目前主要用于高血压急症时的含服。第二代药物属于中效药,代表药物为依那普利Enalapril(悦宁定Renitec),每天需要1-2次。第三代药物较多,大多每日一次,代表药物有西拉普利Cilazapril(一平苏Inhibace)、 贝那普利Benazapril(洛丁新Lotensin)、福辛普利Fosinopril(蒙诺Monopril)、赖诺普利Lisinopril(捷赐瑞Zestril)、培哚普利Perindopril(雅施达Acetril)。此类药物除降血压之外,还有明确的保护肾脏、保护心脏的作用。此外,目前已确认ACEI是治疗慢性心力衰竭的基石。3 A3. ARB,:含沙坦(-sartan)类药物,即血管紧张素A受体拮抗剂临床主要药物有:氯沙坦Losartan(科素亚Cozaar)、颉沙坦Valsartan(代文Diovan)也可用于预防支架术后再狭窄、伊贝沙坦Irbesartan(安博维Aprovel)、替米沙坦Telmisartan(美卡素Micardis),对终末期肾病有保护作用。此类药物无咳嗽副反应。用于对ACEI治疗有禁忌或不能耐受者。单独使用并不优于ACEI,ARB也可联合ACEI使用。ARB作为慢性心力衰竭的基础治疗是ACEI的替代品。4 B⒈ Beta-Blocker(β受体阻滞剂)临床主要药物有:美托洛尔Metoprlol(倍他乐克Betaloc)脂溶性β受体阻滞剂、比索洛尔Bisoprolol(康可Concor)高度选择性阻滞β1受体阻滞剂、卡维地洛Carvedilol(达利全Dilatrend)兼有α、β受体阻滞作用。β受体阻滞剂除了众所周知的降血压、治疗劳力型心绞痛作用外,还是治疗慢性心力衰竭的基础药物之一。另一个突出作用是防猝死。目前被证实的防心律失常猝死只有β受体阻滞剂及胺碘酮两类,而β受体阻滞剂是唯一能改善预后的药物。5 B⒉ Bp Blood Pressure control(控制血压)控制血压是冠心病二级预防中最重要的措施。根据WHO--IHS. 1999、USA--JNC Ⅶ2003、CHINA--高血压防治指南. 2005、ESH-欧洲高血压指南.2007四个指南(Guide lines),血压应控制到正常水平,最好达理想水平。成人理想血压:120/80mmHg,80岁以上另当别论。脑梗塞时血压不能降得过低,SBP高于180mmHg给予静脉降压,150-180mmHg采取口服降压,在150mmHg以下不降压。紧急降压应采用静脉硝普钠、乌拉地尔或含服开搏通。含服硝苯地平(心痛定)普通片是错误的方法。6 B3. BMI control(体重指数控制)体重指数控制即减肥或减重,使BMI保持在18.5-24.9kg/m2。另外,肥胖还是各种代谢性疾病(胰岛素抵抗)的核心症状。腰围也是评价肥胖或超重的简而易行的指标。简易评价方法:男性腰围<90cm(女性<80cm);男性腰围≥102cm(女性≥88cm)患冠心病的危险极大。腰围超标预警代谢综合征,腰围超标的“苹果型肥胖”比臀围大的“梨型肥胖”更危险,“梨型”肥胖是臀部皮下脂肪堆积,而“苹果型”肥胖是脂肪堆积在内脏。7 C1. Cholesterol(调脂治疗,以降低密度胆固醇为主)血脂水平的正常值在不同人群中标准是不一样的血脂水平最高上限见下表:血脂水平最高上限见下表:血脂水平\不同人群健康者高危人群冠心病患者总胆固醇TC220mg(5.70mol)200mg(5.18mol)180mg(4.66mol)低密度脂蛋白LDL-C140mg(3.63mol)120mg(3.11mol)100mg(2.59mol)注:TC、LDL-C单位换算:1mol/L ==38.6mg/dl现已查明冠心病的元凶是以低密度脂蛋白胆固醇为核心的脂质斑块在冠状动脉壁的内膜沉积。因此,冠心病调脂治疗中最重要的措施是降低低密度脂蛋白胆固醇。但调脂治疗不仅仅是降低胆固醇的问题,它应该在各种类型冠心病的预防和治疗中占有突出地位。他汀类药物对稳定动脉粥样硬化斑块,预防PCI支架及冠脉搭桥术后再狭窄都具有积极而重要意义。他汀类药物,即含有他汀(-statin)类的调脂药。它有显著降低总胆固醇、低密度脂蛋白胆固醇,并有轻度降低甘油三酯和升高高密度脂蛋白胆固醇作用。他汀治疗是冠心病的核心治疗,他汀不仅可以降胆固醇,更可喜的是可稳定冠状动脉粥样硬化斑块,缩小斑块,甚至消除斑块。这样就从根本上中止甚至逆转冠心病病理进展。拜斯亭Lipobay(西立伐他汀Cerivastatin)事件后,人门对他汀类药物的应用更加广泛而慎重。目前以瑞舒伐他汀效果最强。临床主要药物有:辛伐他汀Sinvastatin(舒降之Zocor)、洛伐他汀Lowastatin(血脂康Xuzhikang)、普伐他汀Pravastatin(普拉固Pravachol)、氟伐他汀Fluvastatin(来适可Lescol)、阿托伐他汀Atorvastatin(立普妥Lipitor)、瑞舒伐他汀Rosuvastatin(可定Crestor)。8 C2. Cigarette quitting(戒烟)吸烟已明确是冠心病主要危险之一,尤其促进中青年男性急性心肌梗塞的发生。研究证明:戒烟一年能使冠心病风险降低50%,戒烟15年能使心血管疾病风险降至常人水平。9 C3. Chinese medincine(中医中药)传统医学中活血化淤类药物具有降血脂、降血黏度、改善微循环、抗氧化、抗细胞凋亡、改善内皮功能等作用。但这些尚缺乏循证医学基础的大型临床观察和试验。值得欣慰的是我国循征医学的破冰之旅—中药他汀血脂康研究获得成功。国家九五重点攻关课题“血脂康调整血脂对冠心病二级预防的研究(CCSPS)”,是由北京阜外心血管病医院牵头,1994年组织全国19省市66家大中型医院参加的大型科研项目,入选心肌梗塞后病人4870例,采取随机、双盲、安慰剂对照的方法研究由我国独立自主研发的中药血脂康对冠心病二级预防的作用。该项目1996年5月正式启动,2003年12月结束随访,2004年6月通过国家验收。根据本组课题研究对外公布的最终统计结果,长期服用血脂康可使冠心病发作危险下降45%,总死亡危险下降33%,死于冠心病危险下降31%,急性心肌梗死发作危险下降56%。血脂康的研发可以说是我国中医药学的骄傲。其原料很简单,就是普通的红曲,但是其制作工艺很复杂、很特殊,至今仍为国家专利保护。现已确定血脂康中的有效成份主要是他汀类,还含有其它对心血管有益成份有待更深入研究。尤其可喜的是其副作用极其轻微,适合长期应用。这是我国第一个经循征医学大规模临床实验证实的有效的调脂药,因此,被称之为中国循征医学的破冰之旅。10 D1. Diabetes control(预防和控制糖尿病)重视糖尿病前期糖调节异常(IGR)包括空腹血糖异常(IFG): 5.6-6.9mmol/L和糖耐量减低(IGT): OGTT 2h血糖7.8-11mmol/L。糖尿病防治的五大措施并重:糖尿病教育、病情检测、饮食治疗、运动治疗、口服降糖药物和胰岛素的应用。11 D2. Diet(控制饮食)同B3控制饮食是控制体重的重要内容之一。合理膳食建议:早晨吃好,中午吃饱,晚上吃少;粗细粮搭配,肉蛋奶适量,蔬菜餐餐有;每顿八分饱,下顿不饥饿。12 D3. Decavitamin(补充复合维生素)主要包括B类维生素,如VB1、VB2、VB6、VB12和叶酸等。研究已证实,高半胱氨酸血症易造成动脉粥样硬化,在高血压、冠心病的发病中起重要作用。而补充VB6、VB12、叶酸等维生素,可通过不同途径调节半胱氨酸血症的代谢,从而有效预防冠心病。为什么不少血脂正常人也会发生动脉粥样硬化和冠心病 ,甚至出现心肌梗死呢?很可能是由于同型半胱氨酸(HCY)作祟。同型半胱氨酸(HCY)参与动脉硬化发病,高同型半胱氨酸(HCY)血症作为冠心病独立危险因子,可以导致动脉粥样硬化的发生。高同型半胱氨酸(HCY)症会直接损害动脉血管壁内的内皮细胞,使血液中的胆固醇和甘油三酯等脂质沉积形成动脉粥样斑块,而国人的饮食结构及烹饪手段常导致B族维生素摄入不足,易导致高同型半胱氨酸(HCY)血症的发生。13 E1. Education(健康教育)世界卫生组织指出:许多人不是死于疾病,而是死于无知。1992年在著名的维多利亚宣言中首次提出健康四大基石的概念。研究表明:科学的生活方式可以使高血压的发病率减少55%,脑卒中减少75%,糖尿病减少50%,肿瘤减少33%,所花费用仅为医疗费用的10%,且生活质量大大提高。健康四大基石为合理膳食、适量运动、戒烟限酒、心理平衡。14 E2. Exercise(运动)代谢综合症的核心是胰岛素抵抗,通过运动可改善胰岛素抵抗状态。大多数早期和轻度的高血压、高血脂、糖耐量减低、肥胖等,均可从运动中受益,有些人甚至可以避免或减少服药。需要注意的是,运动时最高心率每分钟不应超过130次(高龄逐减),每次运动时间20-30分钟,规律运动每周不少于3次。运动最佳时段为:下午4时-6时,上午10时-11时,(晨起不适宜)。推荐运动项目有:步行、慢跑、体操、太极拳、太极剑、乒乓球、门球、游泳、简易器械等中低强度非对抗性运动项目。15 E3. Emotion(调节情绪)抑郁、易怒、紧张等不良情绪是冠心病发作的重要因素。祖国医学中早有七情六欲失衡致病的论述。现代医学研究发现,情绪变化在高血压、冠心病发病中具有非常重要的作用。乐观、稳定的情绪与心态不仅是预防冠心病的重要因素,也是实现长寿的关键和秘诀。以上三套冠心病二级预防ABCDE共15项措施,冠心病患者如果能作到必将能有效控制冠心病的发作,将极大地提高冠心病患者的生活质量。
张谨 主治医师 宜昌市第三人民医院 呼吸科4750人已读 - 精选 美国开发蓝光疗法可治疗胃溃疡
新浪健康讯 据英国《每日邮报》7月20日报道,美国一项新研究发现,利用可发射蓝光的光棒可以治疗胃溃疡。蓝光可以杀死导致胃溃疡及大部分胃癌的有害细菌——幽门螺旋杆菌。幽门螺旋杆菌生存于胃壁保护性胃黏膜层。并非每个人感染该细菌的人都会得胃溃疡,但是,一旦发生溃疡,幽门螺旋杆菌就会破坏胃粘膜保护层,导致一系列消化不良症状。新疗法借助一根很细的软管,通过病人喉咙插入胃内,然后使用光纤给胃内实施“蓝光浴”(蓝光照射)。蓝光疗法的原理是,蓝光可被病菌的一种复合物吸收,并发生化学反应,进而有效杀灭病菌。研究人员表示,蓝光疗法治疗胃溃疡十分有效,而且不会对人体其它组织产生不良影响。
张谨 主治医师 宜昌市第三人民医院 呼吸科2144人已读 - 精选 肝功能化验单全面解读
肝功能在临床上检查的目的在于探测肝脏有无疾病、肝脏损害程度以及查明肝病原因、判断预后和鉴别发生黄疸的病因等。目前,肝功能在临床上开展的试验种类繁多,不下几十种,但是每一种肝功能试验只能探查肝脏的某一方面的某一种功能,到现在为止仍然没有一种试验能反映肝脏的全部功能。因此,为了获得比较客观的肝功能结论,应当选择多种肝功能试验组合,必要时要多次复查。同时在对肝功能试验的结果进行评价时,必须结合临床症状全面考虑肝功能,避免片面性及主观性。 由于每家医院的实验室条件、操作人员、检测方法的不同,因此不同医院提供的肝功能检验正常值参考范围一般也不相同。在这里我们不再罗列每个项目的正常值参考范围,只就每个项目的中文名称、英文代码及有何主要临床意义作一介绍。反映肝细胞损伤的项目 以血清酶检测常用,包括丙氨酸氨基转移酶(俗称谷丙转氨酶ALT)、门冬氨酸氨基转移酶(俗称谷草转氨酶AST)、碱性磷酸酶(ALP)、γ-谷氨酰转肽酶(γ-GT或GGT)等。在各种酶试验中,ALT和AST能敏感地反映肝细胞损伤与否及损伤程度。各种急性病毒性肝炎、药物或酒精引起急性肝细胞损伤时,血清ALT最敏感,在临床症状如黄疸出现之前ALT就急剧升高,同时AST也升高,但是AST升高程度不如ALT。而在慢性肝炎和肝硬化时,AST升高程度超过ALT,因此AST主要反映的是肝脏损伤程度。 在重症肝炎时,由于大量肝细胞坏死,血中ALT逐渐下降,而此时胆红素却进行性升高,即出现“胆酶分离”现象,这常常是肝坏死的前兆。在急性肝炎恢复期,如果出现ALT正常而γ-GT持续升高,常常提示肝炎慢性化。患慢性肝炎时如果γ-GT持续超过正常参考值,提示慢性肝炎处于活动期。反映肝脏分泌和排泄功能的项目 包括总胆红素(TBil)、直接胆红素(DBil)、总胆汁酸(TBA)等的测定。当患有病毒性肝炎、药物或酒精引起的中毒性肝炎、溶血性黄疸、恶性贫血、阵发性血红蛋白尿症及新生儿黄疸、内出血等时,都可以出现总胆红素升高。直接胆红素是指经过肝脏处理后,总胆红素中与葡萄糖醛酸基结合的部分。直接胆红素升高说明肝细胞处理胆红素后的排出发生障碍,即发生胆道梗阻。如果同时测定TBil和DBil,可以鉴别诊断溶血性、肝细胞性和梗阻性黄疸。溶血性黄疸:一般TBil<85μmol/L,直接胆红素/总胆红素<20%;肝细胞性黄疸:一般TBil<200μmol/L,直接胆红素/总胆红素>35%;阻塞性黄疸:一般TBil>340μmol/L,直接胆红素/总胆红素>60%。 另外γ-GT、ALP、5'-核苷酸(5'-NT)也是很敏感的反映胆汁淤积的酶类,它们的升高主要提示可能出现了胆道阻塞方面的疾病。反映肝脏合成贮备功能的项目 包括前白蛋白(PA)、白蛋白(Alb)、胆碱酯酶(CHE)和凝血酶原时间(PT)等。它们是通过检测肝脏合成功能来反映其贮备能力的常规试验。前白蛋白、白蛋白下降提示肝脏合成蛋白质的能力减弱。当患各种肝病时,病情越重,血清胆碱酯酶活性越低。如果胆碱酯酶活性持续降低且无回升迹象,多提示预后不良。肝胆疾病时ALT和GGT均升高,如果同时CHE降低者为肝脏疾患,而正常者多为胆道疾病。另外CHE增高可见于甲亢、糖尿病、肾病综合征及脂肪肝。 凝血酶原时间(PT)延长揭示肝脏合成各种凝血因子的能力降低。反映肝脏纤维化和肝硬化的项目 包括白蛋白(Alb)、总胆红素(TBil)、单胺氧化酶(MAO)、血清蛋白电泳等。当病人患有肝脏纤维化或肝硬化时,会出现血清白蛋白和总胆红素降低,同时伴有单胺氧化酶升高。血清蛋白电泳中γ球蛋白增高的程度可评价慢性肝病的演变和预后,提示枯否氏细胞功能减退,不能清除血循环中内源性或肠源性抗原物质。 此外,最近几年在临床上应用较多的是透明质酸(HA)、层黏蛋白(LN)、Ⅲ型前胶原肽和Ⅳ型胶原。测定它们的血清含量,可反映肝脏内皮细胞、贮脂细胞和成纤维细胞的变化,如果它们的血清水平升高常常提示患者可能存在肝纤维化和肝硬化。反映肝脏肿瘤的血清标志物 目前可以用于诊断原发性肝癌的生化检验指标只有甲胎蛋白(AFP)。甲胎蛋白最初用于肝癌的早期诊断,它在肝癌患者出现症状之前8个月就已经升高,此时大多数肝癌病人仍无明显症状,这些患者经过手术治疗后,预后得到明显改善。现在甲胎蛋白还广泛地用于肝癌手术疗效的监测、术后的随访以及高危人群的随访。不过正常怀孕的妇女、少数肝炎和肝硬化、生殖腺恶性肿瘤等情况下甲胎蛋白也会升高,但升高的幅度不如原发性肝癌那样高。另外,有些肝癌患者甲胎蛋白值可以正常,故应同时进行影像学检查如B超、CT、磁共振(MRI)和肝血管造影等,以此增加诊断的可靠性。 值得提出的是α-L-岩藻糖苷酶(AFU),血清AFU测定对原发性肝癌诊断的阳性率在64%~84%之间,特异性在90%左右。AFU以其对检出小肝癌的高敏感性,对预报肝硬变并发肝癌的高特异性,和与AFP测定的良好互补性,而越来越被公认为是肝癌诊断、随访和肝硬变监护的不可或缺的手段。另外血清AFU活惟测定在某些转移性肝癌、肺癌、乳腺癌、卵巢或子宫癌之间有一些重叠,甚至在某些非肿瘤性疾患如肝硬化、慢性肝炎和消化道出血等也有轻度升高,因此要注意鉴别。 另外在患有肝脏肿瘤时γ-GT、ALP、亮氨酸氨基转肽酶(LAP)、5'-NT等也常常出现升高。 肝功能是多方面的,同时也是非常复杂的。由于肝脏代偿能力很强,加上目前尚无特异性强、敏感度高、包括范围广的肝功能检测方法,因而即使肝功能正常也不能排除肝脏病变。特别是在肝脏损害早期,许多患者肝功能试验结果正常,只有当肝脏损害达到一定的程度时,才会出现肝功能试验结果的异常。同时肝功能试验结果也会受实验技术、实验条件、试剂质量以及操作人员等多种因素影响,因此肝功能试验结果应当由临床医生结合临床症状等因素进行综合分析,然后再确定是否存在疾病,是否需要进行治疗和监测。 慢性肝病尤其是慢性乙肝多有肝功能异常,需要长期调养,保肝至关重要。近年来,自由基在肝病中的作用已经受到国内外专家的高度重视,尤其是自由基清除剂与保肝的相关研究越来越深入,肝病的康复方法也取得了新的进展。
张谨 主治医师 宜昌市第三人民医院 呼吸科8917人已读 - 精选 高血压预防顺口溜
合理膳食要牢记,一二三四五六七。 一袋牛奶二两米,三份蛋白四言句。 五百克菜六克盐,七杯开水喝到底。 高血压病防为主,生活方式是第一。 把好病从口入关,未来健康属于你。本篇文章来源于商丘新闻网 原文链接:http://www.sqrb.com.cn/jjwb/html/2010-04/09/content_79730.htm
张谨 主治医师 宜昌市第三人民医院 呼吸科9199人已读 - 引用 新冠病毒能在物体表面存活多久
新型冠状病毒能在受污染的物体表面存活多久? 国外研究存活时间最长9天? 一项由德国医学专家进行的研究显示,如果未经消毒,冠状病毒能够在无生命的物体表面附着并存活最多9天。 该研究刊登在《医院感染杂志》(Journal of Hospital Infection)上。研究的主要作者为德国格赖夫斯瓦尔德大学医院医师坎特·坎普夫(Günter Kampf)。 据了解,研究总结了此前22项研究中,不同冠状病毒在物体表面的存活时间,以及不同消毒剂的效果,希望能够对新冠病毒的预防起到一定指导作用。 研究发现,严重急性呼吸道综合征冠状病毒(SARS)和中东呼吸综合征冠状病毒(MERS)在13种物体表面上的存活时间不尽相同。 在所有病毒样本中,SARS冠状病毒在塑料表面存活时间最长。在室温、病毒量1000万的情况下,SARS冠状病毒存活时间最长为9天。 该研究也指出,在特定条件下,人类冠状病毒附着在木头、纸张、铝、塑胶和玻璃上,也能够存活4到5天。一些动物冠状病毒存活时间甚至超过28天。“低温和高空气湿度将会进一步延长病毒存活时间。”坎普夫说。 不过,同样需要指出的是,在室温、病毒量1万的情况下,纸张上的SARS冠状病毒只存活了不到5分钟。 需考虑实际温度湿度 冠状病毒的“待机”时间可达9天?这项研究是否靠谱? 对此,加利福尼亚大学旧金山分校传染病学教授查尔斯·邱(Charles Chiu)表示,SARS冠状病毒与新型冠状病毒基因序列相似度为80%,因此该研究具有一定参考性。 不过,由于在各类研究中测试的病毒种类、病毒滴度和环境条件不同,并且由于缺乏关于新型冠状病毒本身的数据,因此很难用这些数据来直接进行推论。 他认为,接下来需要使用新型冠状病毒的培养物来进行研究,以确定它在物体表面上存活的时间。 其实,仔细对比《医院感染杂志》发布文章的研究数据可以发现,冠状病毒存活的时间与环境温度、湿度以及病毒本身的状态都有着很大的关系。在不适宜的温度、湿度下,冠状病毒存活的时间并不长。 此外,阳光、紫外线等都会对病毒的活性起到一定抑制作用。因此,在实际环境中病毒的存活时间会比在实验室内短很多。 美国国家免疫和呼吸系统疾病中心主任南希·梅森尼尔(Nancy Messonnier)曾表示,新型冠状病毒在宿主体外物体表面的存活时间通常都不超过几个小时。 中国工程院院士李兰娟曾在采访中说,新型冠状病毒在干燥的环境当中存活时间只有48小时。在空气中2小时以后,它的活性也明显下降。 美国疾病预防控制中心也指出,新型冠状病毒在物体表面的生存能力较差。虽然通过接触带有病毒的物体或物体表面,再触碰嘴、鼻或眼,有可能会传染新冠肺炎。不过,这并不是病毒传播的主要途径。 据英国国民保健制度(NHS)网站介绍,病毒离开人体后的存活时间取决于其所依附物体的表面情况,以及温度、湿度等环境状况。总体来看,病毒在非渗透性(防水)表面存活时间更长,比如不锈钢或塑料表面;病毒在纤维织物或纸巾等渗透性表面存活时间相对较短。 我们如何保护自己 面对新型冠状病毒可以在物体表面存活的特性,我们如何保护自己? 其实,在发表研究文章的同时,坎普夫研究团队也给出了解决方案。 研究团队指出,可以使用消毒剂对物体表面进行消毒清洁。比如用浓度0.1%的次氯酸钠、或是浓度在62%至71%的乙醇进行消毒。这样可以在1分钟之内,显著降低物体表面冠状病毒的活性。 据澳洲科技新闻网(ScienceAlert)报道,研究团队另一成员,德国汉诺威莱布尼兹大学病毒学家艾克·斯坦曼(Eike Steinmann)指出,目前团队已经分析测试过许多冠状病毒对消毒剂的特性与反应,结果都很相似。预计对新型冠状病毒也会产生类似的效果。 此外,该团队也指出,经常洗手并对公共区域进行消毒,付出这些“小小”的代价对人们没有坏处。“在医院里,需要消毒的公共区域包括门把手、床头柜、床架和患者附近的金属或塑料材质物品。”坎普夫指出 网友担心,物品或邮件上是否也可能带有病毒? 对此,坎普夫表示“基本没可能”。“首先,这需要一名患者的飞沫附着在包裹上。其次,包裹上需要有大量的病毒,才能够让后来与包裹接触的人处于受感染的危险中。” 英国国民保健制度(NHS)网站也介绍,通过包裹和食物从其他国家或地区感染病毒基本不可能。
张谨 主治医师 宜昌市第三人民医院 呼吸科1万人已读 - 引用 流行性感冒和新型冠状病毒感染的区别
流感和新冠这两者的相同点:一是流感和新型冠状病毒感染的肺炎都是病毒性感染,都具传染性,也都具聚集性发病特点。都可以通过飞沫、气溶胶传播,接触被污染的手和日常用具等传染,人群普遍易感,这是他们的共同特点。二是流感和新型冠状病毒感染性肺炎早期的患者都存在头痛、鼻塞、打喷嚏、咳嗽、乏力等症状。 其不同之处可从潜伏期、肺部X线片和肺部CT等进行比较。 从症状来看:流行性感冒主要表现为发热、头痛、肌肉酸痛和全身乏力不适,纳差,发热的较多,常有高热,体温大多可以达到39℃-40℃,可伴畏寒、寒颤流感常有咽喉痛、干咳,也有鼻塞,流涕,胸口疼痛不适,颜面潮红。部分以呕吐、腹痛、腹泻为特点。临床上也有不发热,不咳嗽,没有典型症状的流感病毒携带者。对于新型冠状病毒感染的肺炎,它也是以发热,乏力,干咳为主要表现特点,以低热为主T37℃-38℃。 甚至一些重型、危重型患者可为中低热,甚至无明显发热。所以从典型临床症状勉强可以区别,而不典型临床症状上不容易区别二者。 流感的重症病例是老、少、弱、孕、糖、胖容易发展成为重症病例。从目前国家收治的这些新冠病例的分析情况看:儿童病例的症状相对比较轻,死亡的病例多见于老年人和慢性基础疾病的患者,即新冠的重症病例集中在老、弱、糖、胖,这是它和流感不同。 二是从潜伏期来看,流行性感冒的潜伏期通常相对比较短,通常是1-3天。而新型冠状病毒性肺炎的潜伏期平均是7天,短的是2到3天,长的是10到14天。 三是从实验室检查看,流行性感冒血常规检测白细胞总数一般不高或降低,部分淋巴细胞数增高;多数淋巴细胞减少,新冠肺炎血常规检测白细胞数正常或减少,淋巴细胞计数是减少的,无论是百分比还是绝对值。这是二者的相似之处,淋巴细胞绝对值低下,提示患者因为感染导致继发性免疫缺陷,部分人淋巴细胞下降程度超过艾滋病人患者,持续性淋巴细胞下降,患者容易继发其他感染,也是病情恶化的指标。 四是流行性感冒和新冠病毒于身体细胞结合的靶点不同,流感病毒的靶点是人体唾液酸受体,新冠是血管紧张素2受体,靶点细胞在身体里的分布有差异,因而,感染后的影像学表现也不一样,从肺部X线片和肺部CT看,流行性感冒上呼吸道感染多,大部分肺部是正常的,少部分继发肺部感染,禽流感病毒毒力较强容易出现肺部感染重症病人肺部CT会有斑片状或实变阴影,常常是磨玻璃影。而新冠肺炎早期呈现多发小斑片影,以肺外带明显。进而发展为双肺多发磨玻璃影、浸润影,很少出现胸腔积液。 新型冠状肺炎的流行病学史:新冠病人在发病前14天内曾接触过来自武汉市及周边地区,或来自有病例报告社区的发热或有呼吸道症状的患者;二是聚集性发病;三是与新型冠状病毒感染者有接触史。新型冠状病毒感染者是指病原核酸检测阳性者。由于新冠病毒是新发传染病,目前没有疫苗,人群普遍没有免疫力,顾人群普遍易感,而流行性感冒反复流行多年,人群中很多人曾经反复感染过并有接种流感疫苗,因此流感和新冠的差异还在于流感在人群中存在免疫屏障,导致发病人群存在差异。 总之,流感和新冠症状差异不典型,血常规,胸部ct检查有助于诊断,但仍然没有特异性,临床上流感合并手足口病,合并支原体感染,合并新型冠状病毒感染的混合型感染(共感染)的病例是有的也并不少见,故而临床上明确诊断需要通过流感抗原检查及新冠核酸检查才能明确。 由于二者潜伏期的差别,需要更积极关注早期症状,积极高优质蛋白饮食,适度运动,早期营养治疗,免疫治疗,抗氧化应激治疗,早期避免及控制身体出现炎症因子风暴。减少重症病例发生。
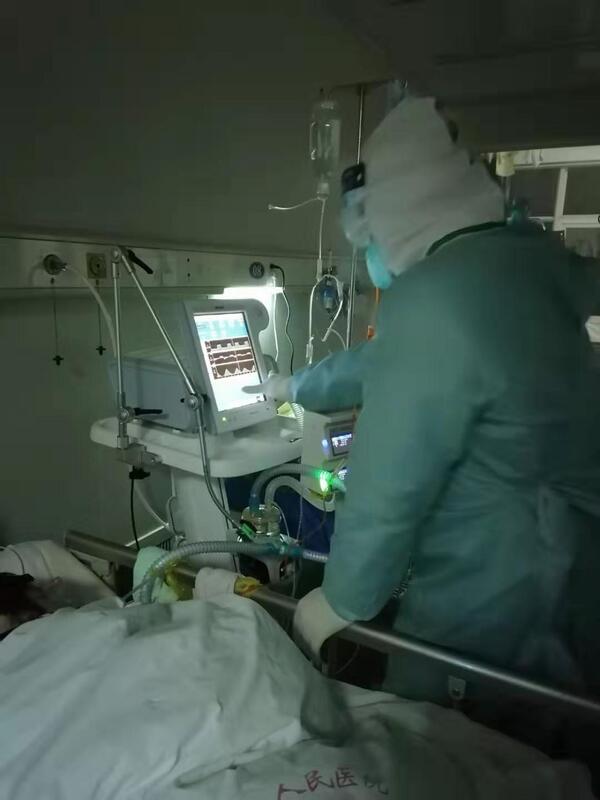 张谨 主治医师 宜昌市第三人民医院 呼吸科4044人已读
张谨 主治医师 宜昌市第三人民医院 呼吸科4044人已读 - 引用 呼吸机操作 13个关键点需掌握
呼吸机是呼吸内科手中的「最后必杀技」,牢固掌握呼吸机的操作是每个呼吸科医生必备技能,本文参考相关资料结合自己临床体会,整理下呼吸机使用相关问题,希望能帮助大家。 适应证 1. 严重通气不良 2. 严重换气障碍 3. 神经肌肉麻痹 4. 心脏手术后 5. 颅内压增高 6. 新生儿破伤风使用大剂量镇静剂需呼吸支持时 7. 窒息、心肺复苏 8. 任何原因的呼吸停止或将要停止。 禁忌证 没有绝对禁忌证。肺大泡、气胸、低血容量性休克、心肌梗塞等疾病应用时应减少通气压力而增加频率。 呼吸机的基本类型及性能 1. 定容型呼吸机:吸气转换成呼气是根据预调的潮气量而切换。 2. 定压型呼吸机:吸气转换成呼气是根据预调的压力峰值而切换。(与限压不同,限压是气道压力达到一定值后继续送气并不切换)。 3. 定时型呼吸机:吸气转换为呼气是通过时间参数(吸气时间)来确定。八十年代以来,出现了定时、限压、恒流式呼吸机。 这种呼吸机保留了定时型及定容型能在气道阻力增加和肺顺应性下降时仍能保证通气量的特点,又具有由于压力峰值受限制而不容易造成气压伤的优点,吸气时间、呼气时间、吸呼比、吸气平台的大小、氧浓度大小均可调节,同时还可提供 IMV(间歇指令通气)、CPAP(气道持续正压通气)等通气方式,是目前最适合婴儿、新生儿、早产儿的呼吸机。 常用的机械通气方式 1. 同步间歇指令通气(synchronized intermittent mandatory ventilation,SIMV):属于辅助通气方式,呼吸机管道中有持续气流,(可自主呼吸)若干次自主呼吸后给一次正压通气,保证每分钟通气量,IMV 的呼吸频率成人一般小于 10 次 / 分,儿童为正常频率的 1/2~1/10。 2.压力支持(pressure support):自主呼吸基础上,提供一定压力支持,使每次呼吸时压力均能达到预定峰压值。 3.呼气末正压通气(positive end expiratory pressure,PEEP):在间歇正压通气的前提下,使呼气末气道内保持一定压力,在治疗呼吸窘迫综合征、非心源性肺水肿、肺出血时起重要作用。 4.间歇正压呼吸(intermittent positive pressure ventilation,IPPV):最基本的通气方式。吸气时产生正压,将气体压入肺内,靠身体自身压力呼出气体。 5. 气道持续正压通气 (continue positive airway pressure,CPAP):除了调节 CPAP 旋钮外,一定要保证足够的流量,应使流量加大 3~4 倍。CPAP 正常值一般 4~12 cm 水柱,特殊情况下可达 15 厘米水柱。(呼气压 4 厘米水柱)。 ? 呼吸机与人体的连接 情况紧急或者估计插管保留时间不会太长、新生儿、早产儿、一般经口插管。其他情况可以选经鼻插管或者是气管切开。 呼吸机工作参数的调节 四大参数:潮气量、压力、流量、时间(含呼吸频率、吸呼比)。 1. 潮气量:潮气输出量一定要大于人的生理潮气量,生理潮气量为 6~10 毫升 / 公斤,而呼吸机的潮气输出量可达 10~15 毫升 / 公斤,往往是生理潮气量的 1~2 倍。还要根据胸部起伏、听诊两肺进气情况、参考压力二表、血气分析进一步调节。 2. 吸呼频率:接近生理呼吸频率。新生儿 40~50 次 / 分,婴儿 30~40 次 / 分,年长儿 20~30 次 / 分,成人 16~20 次 / 分。潮气量 * 呼吸频率 = 每分通气量 3. 吸呼比:一般 1:1.5~2,阻塞性通气障碍可调至 1:3 或更长的呼气时间,限制性通气障碍可调至 1:1。 4. 压力:一般指气道峰压(PIP),当肺部顺应性正常时,吸气压力峰值一般为 10~20 厘米水柱,肺部病变轻度:20~25 厘米水柱;中度:25~30 毫米水柱;重度:30 厘米水柱以上,RDS、肺出血时可达 60 厘米水柱以上。 5. PEEP 使用 IPPV 的一般给 PEEP2~3 厘米水柱是符合生理状况的,当严重换气障碍时(RDS、肺水肿、肺出血)需增加 PEEP,一般在 4~10 厘米水柱,病情严重者可达 15 甚至 20 厘米水柱以上。 当吸氧浓度超过 60%(FiO2 大于 0.6)时,如动脉血氧分压仍低于 80 毫米汞柱,应以增加 PEEP 为主,直到动脉血氧分压超过 80 毫米汞柱。PEEP 每增加或减少 1~2 毫米水柱,都会对血氧产生很大影响,这种影响数分钟内即可出现,减少 PEEP 应逐渐进行,并注意监测血氧变化。PEEP 数值可从压力二表指针呼气末的位置读出。 6. 流速:至少需每分种通气量的两倍,一般 4~10 升 / 分钟。 根据血气分析进一步调节:首先要检查呼吸道是否通畅、气管导管的位置、两肺进气是否良好、呼吸机是否正常送气、有无漏气。? 调节方法: 1. PaO2 过低时:(1)提高吸氧浓度(2)增加 PEEP 值(3)如通气不足可增加每分钟通气量、延长吸气时间、吸气末停留等。 2. PaO2 过高时:(1)降低吸氧浓度(2)逐渐降低 PEEP 值。 3. PaCO2 过高时:(1)增加呼吸频率(2)增加潮气量:定容型可直接调节,定压型加大预调压力,定时型增加流量及提高压力限制。 4. PaCO2 过低时:(1)减慢呼吸频率。可同时延长呼气和吸气时间,但应以延长呼气时间为主,否则将其相反作用。必要时可改成 IMV 方式。(2)减小潮气量:定容型可直接调节,定压型可降低预调压力,定时型可减少流量、降低压力限制。 湿化 加温湿化:效果最好,罐中水温 50~70 摄氏度,标准管长 1.25 米,出口处气体温度 30~35 摄氏度,湿度 98~99%。湿化液只能用蒸馏水。 雾化器:温度低,刺激性大。病人较难接受。气管内直接滴注:特别是气道有痰痂阻塞时,滴注后反复拍背、吸痰,常能解除通气不良。 具体方法:成年人每 20~40 分钟滴入 0.45%~0.9% 盐水 2 毫升,或以 4~6 滴 / 分的速度滴入,总量大于 200 毫升 / 天,儿童每 20~30 分钟滴入 3~10 滴,以气道分泌物稀薄、能顺利吸引、无痰痂为宜。人工鼻。略。 吸氧浓度(FiO2) 一般机器氧浓度从 21%~100% 可调。既要纠正低氧血症,又要防止氧中毒。一般不宜超过 0.5~0.6,如超过 0.6 时间应小于 24 小时。 目标:以最低的吸氧浓度使动脉血 PaO2 大于 60 毫米汞柱(8.0Kpa)。如给氧后紫绀不能缓解可加用 PEEP。复苏时可用 1.0 氧气,不必顾及氧中毒。 设定报警范围 气道压力上下限报警(一般为设定值上下 30%)、气源压力报警、其他报警。 意外问题 呼吸机旁应备有复苏器,或者其他简易人工气囊,气囊和气管导管之间的接头也应备好。注意防止脱管、堵管、呼吸机故障、气源和电源故障。 常见合并症 压力损伤、循环障碍、呼吸道感染、肺不张、喉、气管损伤。 呼吸机的撤离 逐渐降低吸氧浓度,PEEP 逐渐降至 3~4 厘米水柱,将 IPPV 改为 IMV(或 SIMV)或压力支持,逐渐减少 IMV 或支持压力,最后过渡到 CPAP 或完全撤离呼吸机,整个过程需严密观察呼吸、血气分析情况。拔管指征:自主呼吸与咳嗽有力,吞咽功能良好,血气分析结果基本正常,无喉梗阻,可考虑拔管。气管插管可一次拔出,气管切开者可经过换细管、半堵管、全堵管顺序,逐渐拔出。
张谨 主治医师 宜昌市第三人民医院 呼吸科2303人已读 - 引用 打鼾也是病
“打鼾”几乎遍布每个家庭,它不是睡眠质量好、睡眠熟,也不是健康有福的标志。它是一种病,一种很多人都没有引起重视的病。 睡眠呼吸暂停低通气综合征(structive sleep apnea hypopnea syndrome,SAHS)是指患者在睡眠过程中反复出现呼吸暂停和低通气。临床上表现为打鼾,且鼾声不规律,患者自觉憋气,甚至反复被憋醒。常伴有夜尿增多,晨起头昏、头痛,口咽干燥等。白天出现嗜睡、注意力不集中、记忆力下降,严重者可出现认知功能下降、行为异常等。它可以加重心脑血管疾病及代谢紊乱,严重者可引起猝死。目前我国的SAHS患病率大约在4%左右,但随着超重和肥胖人群的增多,呈上涨的趋势。多导睡眠监测仍是诊断SAHS的金标准。主要通过人体胸腹呼吸、脉率、鼻气流、鼾声、血氧、体位等睡眠有关生理信号进行临床测试记录,用于综合评估人的睡眠状况。通过筛查,我科对SAHS患者进行有效干预和治疗。针对SAHS患者,可以药物治疗、气道正压通气等,同时肥胖患者行减肥治疗,纠正生活和饮食习惯。促进患者健康。
张谨 主治医师 宜昌市第三人民医院 呼吸科993人已读 - 引用 大容量肺泡灌洗治疗尘肺的杀手锏
生产过程中吸入粉尘后产生炎性反应,最终形成肺组织纤维化,医学上把这种疾病称为“尘肺”。因为它是一种职业疾病,所以人们给它取了一个形象的外号——“职业杀手”。 我市有很多这样的病人,他们是家里的顶梁柱,而尘肺让他们的身体一天不如一天。 尘肺病尚没有彻底根治的方法,但却有一种能够有效缓解和控制疾病升级的治疗措施,这就是肺灌洗术。 采用该治疗手段,可以直接清除滞留于尘肺患者肺泡腔内的粉尘,以减轻和延缓肺纤维化的进展,改善呼吸功能,同时还可以局部给药。 目前宜昌市第三人民医院采用大容量肺泡肺灌洗技术治疗多人,取得良好效果,成为该院一项特色技术。 肺灌洗之前,操作者向患者说明操作步骤及注意事项,使患者安心配合手术。 由于术前对喉及气管进行了充分麻醉,患者术中并无明显不适。 一名助手将肺灌洗液注入患者肺泡腔内。灌洗液最终会被负压吸出。 动态心电监护设备为肺灌洗治疗提供了安全保障。 自患者肺泡腔内抽出的灌洗液,肉眼看起来十分混浊。 肺灌洗治疗的适应症: 1、急性矽肺。 2、各期尘肺及接触高粉尘病人,尤其是尘肺早期效果较好。 3、职业性哮喘、肺泡蛋白沉着症,阻塞性肺气肿、支气管扩张症、肺不张、肺部感染等。
张谨 主治医师 宜昌市第三人民医院 呼吸科1898人已读



