精选
(10)
全部
(24)
视频
(0)
病例
(0)
医学科普
(21)
就诊指南
(2)
典型病例
(1)
分类
精选精选
孩子不爱吃饭、长的瘦小怎么办?
张医生在门诊经常遇到不爱吃饭、食欲差、吃饭慢、长的瘦小的孩子,遇到这样的情况,张医生会从以下几个方面入手,帮助孩子改善饮食、提高营养摄入。仔细询问就诊者的日常饮食情况,如食量、有无偏食等,进行身高、体重、面容等体格检查。核算摄入量与生长情况是否对等,必要时完善检查,排查有无疾病。1、给孩子提供相对固定的进餐时间、地点,设定进餐持续时间。不因为上一餐吃的少,而给零食。不省掉早餐。2、和大人一起同桌吃饭,大人做孩子进餐的榜样。3、多户外活动,增加消耗量。学龄期的孩子培养体育爱好,如跑步、球类、舞蹈、游泳,坚持每天运动30分钟以上。人都爱听赞美的话,孩子更是如此。多鼓励孩子吃饭很棒,比如:宝宝吃饭不错,妈妈很高兴。比如:今天爸爸做的饭菜很美味、很有营养,宝宝要吃饱饱哦!孩子食量少、偏食的时候,家长需要调整心态,不指责孩子偏食、挑食。尤其避免这类言语:你就是不爱吃青菜,你总是吃这么少。鼓励孩子自主进食,带孩子参与食材采摘、购买、制作过程。1、不以大人的口味要求孩子,适度迎合孩子的口味,如果孩子喜欢酸甜口味,可以做番茄炒蛋、番茄牛肉、菠萝炒饭、可乐鸡翅等。如果孩子喜欢重口,可以每餐提供1道稍重口的菜、添加酱油。2、对于孩子不喜欢的菜,可以尝试其它做法或换类似的菜,比如不喜欢吃菜心,可以试试生菜、娃娃菜、多摄入水果。不喜欢大片的菜,可以横向切丁、切条。不喜欢猪瘦肉,可以试试猪梅花肉、猪里脊肉。不喜欢炒肉,可以试试剁碎了蒸肉饼。3、用孩子喜欢的餐具、食物做多种丰富造型。比如孩子喜欢奥特曼,可以买奥特曼餐具,告诉孩子,奥特曼在监督宝宝吃饭。限定每日零食摄入量,零食选择坚果、奶酪棒等。可适当以孩子喜爱的零食作为一种奖励。1、刚添加辅食时用母乳冲泡米糊。2、1岁以上的孩子,少喝粥,多吃固体食物,像饺子、蒸糕等,避免喝汤,吃固体食物时准备1杯奶。3、选择能量密度高的全营养配方食品/奶粉。根据孩子的饮食摄入量以及症状,选择营养补充剂。比如奶制品摄入少,需要补钙。红肉类摄入少,需要补铁。如果总体食量都少,需要营养包、全营养配方食品。尤其是食欲差、食量少,身体机能正常的孩子,先保证钙、磷、铁、锌、镁、多种维生素等基本摄入足够,再长期调整食量,逐渐改善总能量、蛋白质、脂肪的摄入。比如中医中药、赖氨酸、锌剂、赛庚啶等。1、对于重度蛋白质-能量营养不良、进食困难的儿童,无法通过口服补充,甚至严重影响生长发育、身体机能者,需要口/鼻胃管、空肠管喂养,经皮穿刺胃造瘘管饲。2、对于胃肠道条件差的儿童,可能需要入院实施肠外营养支持,即静脉输注营养液。
张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
284人已读
评论
2
精选精选
纯母乳喂养的宝宝,需要警惕缺铁及缺铁性贫血
宝宝在6-8月大做常规保健时,社区保健门诊有一次免费血常规提供,重点是检查血常规中血红蛋白的含量,目的是为了筛查婴儿缺铁性贫血。铁是合成血红蛋白的必须原料。因为母乳中含铁量低,不能满足宝宝的身体需要。对于纯母乳喂养的宝宝,在添加含铁辅食前,宝宝需要的铁都来源于:出生前3个月通过胎盘从母体获得,贮存于宝宝体内。足月出生的宝宝从母体获得的铁足够其生后4-6个月所需。所以,如果宝宝4-6月龄,未能及时摄取含铁辅食,很可能因体内贮存铁不足而出现贫血,即缺铁性贫血。早产的宝宝在母体待的时间不足,所获得的铁少,易发生缺铁,因此早产宝宝需要常规补铁。缺铁性贫血的危害有:皮肤口唇苍白,食欲减退,易疲乏,心脏负担增加等。目前市面上的配方奶均会强化铁的含量,因此相对于混合喂养或配方奶喂养的宝宝,纯母乳喂养的宝宝更容易出现缺铁性贫血或铁缺乏。下图是6月大的宝宝在社区做的血常规结果,这位宝宝出生后一直纯母乳喂养,6天前添加了含铁米糊,但宝宝吃的量少。根据2021年国家发布的《中华人民共和国卫生行业标准–儿童血细胞分析参考区间》WS/T779-2021,这位宝宝的血红蛋白(Hb)、红细胞压积(Hct)、平均红细胞体积(MCV)、平均红细胞血红蛋白含量(MCH),都在正常范围。报告单中的参考值不合适。当天这位宝宝同时做了血清铁蛋白测定。血清铁蛋白可以敏感地反映体内贮存铁情况。当缺铁时,肝脏和骨髓中的铁蛋白与含铁血黄素含量减少;而后,血清铁蛋白减少;最后,出现缺铁性贫血。从这2份报告可以得出结论:这位宝宝的血清铁蛋白减低,但血红蛋白及相关指标正常。提示:宝宝体内的贮存铁不足,若宝宝饮食摄取铁继续不足,则会出现贮存铁耗竭,进而出现缺铁性贫血。和家长沟通后,根据宝宝的饮食情况,张医生建议宝宝可以服用生理量的铁剂,每日口服铁9mg,共补充22天。家长逐渐增加了宝宝的红肉类辅食,每日牛肉或猪肉20g。因为广州疫情等原因,补铁22天后未复查,间隔25天后再次复查,血红蛋白、血清铁蛋白较之前明显升高。给宝宝补铁、增加红肉类辅食后,铁储备已基本补足,无需口服补铁,继续摄入红肉类食物即可。6月大的宝宝,体内铁贮存耗竭是正常生理现象,医生根据宝宝的饮食情况、血常规、血清铁蛋白检查情况,综合分析后给出建议。





张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
434人已读
评论
1
精选精选
身高的秘密之——骨龄会说谎
骨龄,即骨骼年龄,需要通过拍摄人左手手腕部的X射线片,读取左手掌指骨、腕骨及桡尺骨下端的骨化中心的发育程度,从而判读出骨骼年龄。长骨干骺端次级骨化中心是生后长骨增长的重要部位,随年龄增长按一定顺序和解剖部位有规律出现。骨的成熟与生长有直接关系,骨龄反映儿童体格发育成熟度较实际年龄更为准确。骨龄与实际年龄的关系可判定为骨龄等于、落后或超前于实际年龄。目前骨龄可用于预测成年身高,方法有多种,但没有任何一种方法能精确预测成年身高。尤其单次骨龄检测只能反映该检测时间节点的发育情况,单次骨龄对身高的预测意义非常有限!《儿童体格发育评估与管理临床实践专家共识》中指出:目前骨龄预测身高现象普遍,预测结果良莠不齐,一个原因就是夸大了单次骨龄对身高预测的作用。乔治,男孩,首次就诊因肥胖行骨龄检查,当时10岁6月大骨龄比实际年龄大2岁,当时的接诊医生告诉乔治妈妈,孩子可能成年身高只有165cm,这让乔治妈妈非常紧张。乔治妈妈154cm,爸爸180cm,怕孩子遗传了自己的矮身材。11岁4月大时再次就诊复查骨龄。12岁0月大时来张医生的身高门诊就诊,经过问诊和体格检查,可以判断:乔治处于青春期,身高增长速度与第二性征的发育相符合。但乔治妈妈非常担心,要求再次骨龄检查。张医生仔细核对了这3次骨龄检查X线平片发现:10岁6月至11岁4月,经过10个月的时间,骨龄大概增长了0.5年,乔治的实际身高增长了6.5cm。11岁4月至12岁0月,经过8个月的时间,骨龄几乎无变化,乔治的实际身高却增长了6.5cm!按照骨龄以及第二性征的成熟程度,乔治还有2年的快速生长期,男孩子的青春期快速增长期间,生长速度约8-11cm/年,所以乔治的成年身高很可能超过176cm。这一结果让乔治和妈妈非常开心!骨骼发育受遗传因素、内分泌激素、炎症、营养状态、某些药物、应力作用等多因素影响。骨龄的进展呈现连续性、非匀速性、个体性的特点,因此根据单次骨龄预测成年身高不科学。尤其在具体评估青少年青春期的生长或成熟的平衡时应考虑:性别、父母身高及发育年龄、性发育的成熟度及进展速度、历年的生长速度、骨龄、体格发育动态变化等综合分析。在儿童体格发育评估时,获取个体连续性的生长监测数据颇为重要。对怀疑体格发育异常儿童,应至少动态追踪观察6个月以上,以便于医生评判其真实生长状况。


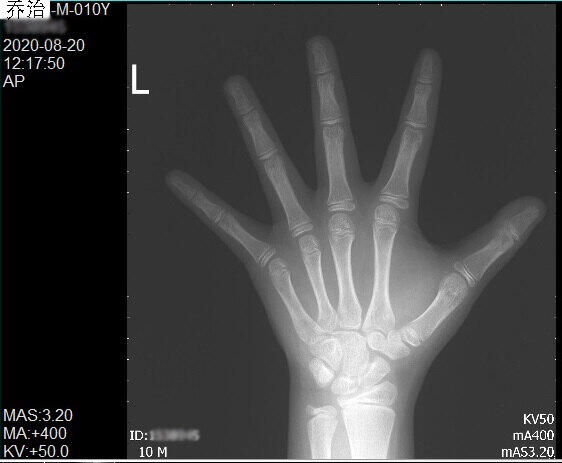


张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
1078人已读
评论
2
精选精选
身高的秘密之——按照遗传孩子能长多高?在全国排位如何?
儿童的生长情况如何,除了和好友的孩子比较、和班上的同学比较,还应该将身高数据绘入生长曲线,生长曲线是根据我国2005年九省/市儿童体格发育调查大数据研究制定,可了解儿童在全国同年龄儿童中的身高排位。文末有我国通用生长曲线图。比如成年男性,身高174cm,位于0SD~+1SD,在全国从矮到高排序第50%~75%位。比如成年女性,身高158cm,位于-1SD~0SD,在全国从矮到高排序第25%~50%位。男孩:(父亲身高+母亲身高+13)/2±5cm女孩:(父亲身高+母亲身高-13)/2±5cm男孩,突破遗传身高:成年身高>(父亲身高+母亲身高+13)/2+5cm男孩,根据遗传身高得100分:成年身高=(父亲身高+母亲身高+13)/2+5cm男孩,根据遗传身高得80分:成年身高=(父亲身高+母亲身高+13)/2男孩,根据遗传身高得60分:成年身高=(父亲身高+母亲身高+13)/2-5cm男孩,根据遗传身高得不及格:成年身高<(父亲身高+母亲身高+13)/2-5cm女孩,突破遗传身高:成年身高>(父亲身高+母亲身高-13)/2+5cm女孩,根据遗传身高得100分:成年身高=(父亲身高+母亲身高-13)/2+5cm女孩,根据遗传身高得80分:成年身高=(父亲身高+母亲身高-13)/2女孩,根据遗传身高得60分:成年身高=(父亲身高+母亲身高-13)/2-5cm女孩,根据遗传身高得不及格:成年身高<(父亲身高+母亲身高-13)/2-5cm关注微信公众号,张医生将逐一讲解身高的秘密:突破遗传身高的孩子都具备哪些条件,如何让成年身高达到遗传身高80分以上,等等。附:生长曲线,首都儿科研究所生长发育研究室,根据2005年九省/市儿童体格发育调查数据研究制定。


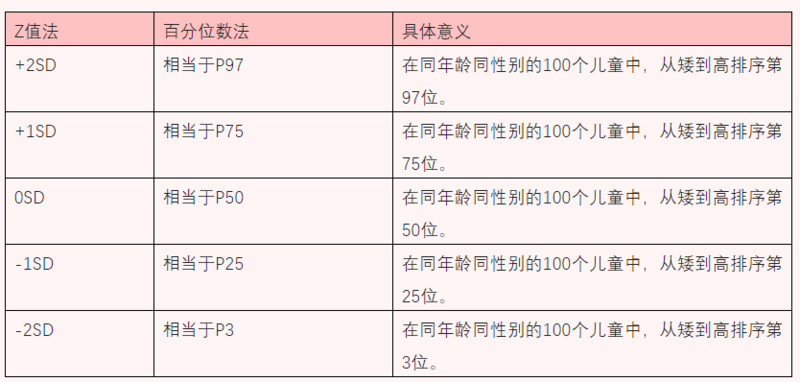


张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
640人已读
评论
3
精选精选
炎症就要用消炎药吗?
1.炎症分为很多种,细菌感染只是其中一部分,有很大一部分是病毒感染引起的2.医生口中的“消炎药”一般特指抗细菌药物,即狭义的“抗生素”,对病毒感染无效3.所以,很多炎症不需要用消炎药“孩子有炎症,要用消炎药”,这句话是不是耳熟能详呢?相信不少家长自己小时候就听过这句话吧,而如今也有部分医生依旧在传递这一观点。 炎症的概念:内源性或外源性损伤因子可以引起各种组织细胞的损伤,同时也会激发机体产生一系列复杂的生物学效应,炎症就是其中一种抗损伤反应,其目的是要消灭或局限损伤因子,清除和吸收因损伤造成的坏死组织细胞。因此,一般意义上炎症是一种对机体有利的以防御为主的反应。然而,炎症反应本身也会引起机体组织细胞的损伤,某些炎症反应结束后会产生一些对机体不利的合并症或并发症。形象地说,如果把暴徒比作损伤因子(如细菌或病毒),把阿sir比作正常人体的免疫细胞,那么就是损伤因子暴徒到处破坏引起人体损伤,免疫细胞阿sir对其进行制服,这个过程就是炎症反应,但是如果两者干得太厉害了,就可能误伤群众及破坏周围设施。炎症,可分为感染性炎症及非感染性炎症。感染性炎症由病原体感染所致,如细菌、病毒、真菌、支原体、寄生虫等感染,这是引起炎症最常见、最重要的原因。如感冒、感染性支气管炎和肺炎、感染性胃肠炎等。非感染性炎症则包括理化因子损伤、过敏及其他自身免疫反应等。如过敏性鼻炎、类风湿性关节炎、炎症性肠病等。在儿童中,绝大部分炎症都是感染引起的,而感染性炎症中,又以病毒性感染多见,如疱疹性咽峡炎、轮状病毒及诺如病毒胃肠炎、病毒性肺炎及大部分的普通感冒等(划重点,疱疹性咽峡炎是病毒感染)。消炎药,顾名思义,就是消除炎症的药物,然而医学教科书上并没有“消炎药”的概念与定义,从广义上讲,“消炎药”应该包括以下几类:1、抗生素:指用于治疗病原微生物所致感染性疾病的药物,主要包括抗细菌药(亦简称抗菌药)、抗真菌药和抗病毒药(因大环内酯类药物(阿奇霉素、红霉素等)同时具有抑制细菌和支原体、衣原体的作用,为方便叙述,以下均将抗支原体、衣原体的药物统称在抗细菌药中)。由于最初发现的一些抗生素主要对细菌有杀灭作用,所以抗生素也一度被称为抗菌素,而我国目前实际临床工作中似乎也依旧沿用这一概念,所以医生所说的“抗生素”常指抗细菌药,有时会带上抗真菌药,基本不把抗病毒药包括在内。抗生素的名称通常带有“西林”、“头孢”、“培南”、“霉素”、“沙星”、“环素”等字样。2、甾体类抗炎药(类固醇类抗炎药):即糖皮质激素,简称激素,如泼尼松(强的松)、甲泼尼龙(甲基强的松龙)、地塞米松、氢化可的松等,具有抗炎(非抗感染)、抗过敏、抗休克、退热等多种作用,但必须注意,急性炎症反应是机体的一种防御功能,所以激素在抑制炎症、减轻症状的同时,也降低了机体的防御功能,可导致感染扩散,所以激素在感染性炎症中的使用需要慎重,一般不将其作为退热药。3、非甾体类抗炎药(非类固醇类抗炎药):如阿司匹林、布洛芬、双氯芬酸、塞来西布等,发挥解热作用、镇痛作用和抗炎作用,抗炎主要是指减轻风湿性关节炎和类风湿性关节炎(类风湿性关节炎在儿童中称为幼年特发性关节炎)的症状。对乙酰氨基酚亦归于此类,但其抗炎作用极弱,主要用于解热镇痛。(某些专家认为对乙酰氨基酚不应归于此类) 此外,从广义上讲,其他免疫抑制剂如环磷酰胺、环孢素、生物制剂(如某些单抗)等也应该归属于消炎药范畴。然而,在实际工作中,医务工作者所说的消炎药指的是狭义的消炎药,也就是抗生素,更狭义点讲,应该是特指抗细菌的药物。因此,非细菌性炎症不用消炎药!病毒性炎症不用消炎药!之所以出现“消炎药”这样的词汇,除了抗细菌药物确实能消灭细菌从而减轻细菌性炎症以外,另一方面也是为了跟患方解释方便,“有炎症,要用消炎药”,患方也相当容易理解与接受(笔者在高峰期看诊时有时为了速度也偶尔这么说,抱歉了,以后必须避免)。如果再追本溯源的话,应该是我国发展初期医疗条件还不够发达,无法较为准确地鉴别各种病原体感染,所以一有炎症就上抗生素(消炎药),是的,早期抗生素确实是相当滥用的,时至今日,部分医生也依旧过度使用(最常见的就是肺炎不管是病毒性还是细菌性都用抗细菌药,以及疱疹性咽峡炎随意加用抗细菌药,过度使用抗生素的原因以后有机会再逐一分析)。然而,在目前相对发达的医疗环境中“消炎药”的称谓已不再适用,反而是容易产生误导与沟通障碍。从笔者的看诊经历来看,目前部分患儿家属已经对此问题有一定认识,会问“医生,这是病毒感染还是细菌感染”,也会用”抗生素“这个词;然而,依旧有很大部分家属仍停留在“发炎就要用消炎药”的认知水平,对“消炎药“接受度极高甚至主动要求用”消炎药“,笔者也看到不少医院的处方存在过度使用抗生素的嫌疑,说明中国广大地区仍存在滥用抗生素的情况,众多患儿接受了过度治疗。希望大家以后都能用规范用语,“病毒感染”,“细菌感染”,“抗生素”,“抗细菌药”。 最后,以百度百科“消炎药”的一句话作为结语,“在中国,把抗生素称为消炎药,一定程度加剧了抗生素的滥用。” 1.王连唐.病理学[M].北京:高等教育出版社,2008 2.颜光美.药理学[M].北京:高等教育出版社,2009





张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
603人已读
评论
1
医学科普医学科普
最新儿童血常规参考值已出,宝宝当初是否可以避免用抗生素?
主要内容国家近期出台儿童血常规参考范围标准,与既往医院及教科书上的范围有所不同。 其中,白细胞范围按照更细致的年龄划分,部分年龄段的正常上限比此前的高。 部分宝宝此前被判断为白细胞升高的,用新的参考范围,可能就不高了。 白细胞作为某些医生眼里判断感染类型的重要指标,正常值上限提高后,必将减少抗生素的使用。 正文白细胞升高了,有细菌感染(很多医生可能说成有炎症),要用抗生素(很多医生可能说成消炎药)。是不是觉得这句话很熟悉? 本文暂不讨论白细胞高低与细菌感染的关系(需要通过临床表现、血常规、CRP等综合判断,笔者一向认为单用血常规(不含CRP)来判断感染类型是比较局限的,除非有较明显的改变;然而,部分医生非常看重白细胞升高),但是,从上面这句话可以看出,白细胞是否升高对于临床决策有很大的指导意义,而白细胞是否升高,是根据白细胞的参考区间来确定的。早在2012 年,我国发布了《中华人民共和国卫生行业标准 - 血细胞分析参考区间》WS/T 405-2012,规定了中国成年人血细胞分析参考区间,即血常规各项指标的参考值,而针对于儿童群体的相关标准一直没有建立。儿童不是缩小版的成人,有其自身的生理特点,在年龄、生长发育状态、营养状态等因素上的差异造成各项指标的参考区间与成人必然不同,而且,血常规的各项指标也受海拔、种族、生活习惯等因素影响。因此,建立我国儿童群体的血常规参考范围尤为迫切。 此前,很多综合医院用的都是成人的参考范围,比如白细胞计数,经常看到(4-10)×10^9/L(以下为表述方便,均省略×10^9/L),这就是典型的成人参考范围;某些妇幼或者儿童专科医院可能会建立自己的参考范围,但是总体而言,白细胞计数的上限基本都不会超过12。 接下来以白细胞为例,来看看教科书上的参考值 《诊断学 第七版》 《诸福棠实用儿科学 第八版》 《儿科学 第八版》 可以看到,教科书上的参考标准都未统一,但还是可以注意到,对于婴儿期(生后28天至1岁以内)的孩子,白细胞的参考值是偏高一些的,正常范围是11-12,上限为12,所以,如果一个8个月大的宝宝,白细胞11,在很多按成人参考范围(4-10)的医院,就可能被判断为白细胞升高了,而实际上按照教科书的婴儿范围是不高的。但是,笔者也一直对于婴儿期的正常白细胞下限表示困惑,真的是11吗?11-12才算正常,在笔者看来是不可思议的,这范围实在是太窄了,宝宝们都是统一生产的吗?临床上基本不会有医生认为<11就算白细胞降低,笔者至今也没见过有哪家医院的婴儿白细胞参考值设定为11-12的。 接下来看看国外的情况。许多年前,笔者就经常看到网上流传的这张梅奥诊所(全美排名第一的医院)的白细胞正常值范围。 ——此图由微博“翟医师”翻译 从表中可以看到,白细胞正常值的上限是要比国内的高许多的,比如说,对1岁半的孩子,按照国内的白细胞正常上限是10或12,而梅奥的是17,如果这个孩子查出来白细胞是13,那么在国内可能会被考虑为白细胞升高,但在梅奥那里就当做是正常的了,这无疑会对治疗方案造成一定影响。 下图是笔者曾接诊来自法国的病患在当地做的血常规,10个月大的宝宝,血常规的参考范围为6-17.5(图中为旧制单位,折算为国内的法定单位即为(6-17.5)×10^9/L),与上图梅奥诊所一致。 但是,不同民族和环境,会使得血常规参考值范围出现差异,所以,我们也不应该把国外的参考值直接搬过来。 另外,几年前上海某儿科专科医院的医生也曾在全国会议上发言,其单中心统计出来的儿童血常规白细胞正常上限同样要比国内教科书及现有医院列出的正常值高一些。 上述情况均说明,我国在过去很多年里,很可能有大量的孩子的白细胞“被”偏高了,带来的最明显的后果就是——抗生素的滥用,毕竟,有不少医生就是根据白细胞高低来判断是否存在细菌感染的。(补充说明:单纯白细胞高并不一定就是细菌感染,而白细胞正常也不能说明不存在细菌感染,感染类型的判断是需要结合其他情况综合分析的) 所以,建立属于中国儿童的血常规参考范围非常必要。 所幸,今年上半年,国家发布了《中华人民共和国卫生行业标准 – 儿童血细胞分析参考区间》WS/T 779-2021(以下简称儿童标准),规定了中国儿童血细胞分析参考区间,这是具有划时代意义的。本标准的参考人群为我国儿童健康人群,参考样本组选自东北、华北、西北、西南、华中、华南、华东7个地区城乡居民,年龄范围为28天~18岁。每个地区入选参考个体约1800人,28天~<1岁的参考个体数至少120人,1岁~18岁每3岁年龄段的参考个体数至少120人;男女比例为1:1。最终入选建立静脉血参考区间的参考个体共计12487人,末梢血参考区间的参考个体共计9461人。 以白细胞为例,在这份儿童标准中,年龄分层更细致了,而且有静脉血(抽血)与末梢血(扎手指)的区分,跟传统教科书上的范围也有了很大差别,教科书上婴儿期白细胞正常范围为11-12,这一bug终于修复了,该标准中6月-1岁静脉血为4.8-14.6,末梢血为5.0-14.2,下限总算低到符合实际的水平了,而上限也更高了。既往的婴儿期白细胞13或14可能被判断为白细胞升高,但是根据最新的儿童标准是属于正常范围的,这必然将会减少很多不必要的抗生素使用。 目前,笔者所在的单位已在10月份用上了最新的血常规正常参考范围,据悉,后续此标准也将在全国大范围实行,希望能为宝宝们带来更准确的诊疗。(看一看,你手头上的血常规参考值是不是已经变了?) 本文仅简单分析血常规中白细胞计数参考范围的改变可能带来的影响,后续会发布血常规的其它项目的变化及意义,比如:白细胞分类、血红蛋白以及血小板。 附2021年中国儿童血常规参考区间 关注张医生的微信公众号,了解更多内容!





张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
1145人已读
评论
5
精选精选
维生素D要吃到几岁?关于维生素D看这篇就够了
1、如何补充维生素D2、为什么要补充维生素D3、钙剂中都含有维生素D,吃了钙剂是不是就不需要单独补充维生素D了呢?4、如何知道体内维生素D的水平5、补充维生素D会不会补过量6、宝宝应该补充维生素D还是维生素AD7、特殊人群补充维生素D人体维生素D的来源包括:仅靠日晒获得维生素D,无需额外补充的情况:春、夏和秋季11:00-15:00将面部和双上臂暴露于阳光5~30min(取决于多因素),每周3次。做不到以上日晒的人群:维生素D应活到老补到老!重点需要摄入的人群:日晒少、频繁使用防晒霜等防晒措施、肥胖等。维生素D推荐摄入量:若未给予婴儿补充维生素D,乳母需要补充4000-6000IU/天。这种方式不可取。维生素D可空腹、可与食物同服。可以一次性补足一周的量,选一个容易记住的合适时间。若有忘服,可在想起时补服。例如:8岁的儿童本应该每日补充600IU维生素D,平时上学容易漏服,可以选择每周六,一次性补充4200IU,其它时间就无需补充。补充维生素D2、维生素D3均可,二者在疗效和安全性方面无显著差别。维生素D单位换算:IU是国际单位,μg是微克,1μg=40IU。维生素D是一种脂溶性类固醇激素。通过增加肠道吸收钙、对骨骼及肾脏的调节来维持体内的钙稳态。维生素D是唯一的可以促进肠道吸收钙的因子。人体缺乏维生素D的时候,通过消化道吸收的钙为15%左右,而维生素D充足的时候,吸收率为30-40%。维生素D缺乏在我国人群中普遍存在,人群维生素D缺乏的发生率远高于单纯缺钙。如佝偻病中低钙性佝偻病由钙缺乏所致,钙缺乏通常是因为维生素D摄入不足或代谢障碍。为了让饮食和钙剂中的钙更高效地吸收,一定要补充维生素D!市面上的钙剂,如钙奇、迪巧、朗迪,每粒或每包含钙300-600mg不等,含有维生素D60-200IU。对于大部分人,每日服用一粒或一包钙补充剂,钙补充已够量,维生素D补充却远不够。因此,钙剂里面的维生素D可以忽略不计。除了某品牌:Swiss斯诗,含钙333.3mg,含有维生素D333IU,哺乳期每日2-3粒,无需额外补充维生素D。很多医院都开展了血维生素D检测,下表是血维生素D浓度的参考值,有ng/ml和nmol/L两种单位。因为生活习惯及人体对维生素D的吸收效率不同,抽血查维生素D的水平可以个体化、更精准地调整维生素D的服用量。否则就按照推荐摄入量服用。25(OH)D是肝脏处理维生素D2和D3后的中间产物,因为其在体内含量高且半衰期长,25(OH)D是评估维生素D营养状况的最佳指标。有些报告单会分别列出维生素D2、维生素D3的数值,不论是哪种维生素D,均需要在肝脏及肾脏加工后,才能成为有活性的激素而发挥作用。因此看维生素D2+维生素D3的总值即可。化学发光法分析血25(OH)D2不够敏感,只能检出标本中50%的25(OH)D2,因此使用维生素D2补充剂的个体,化学发光法分析检测出来的25(OH)D结果,往往比实际水平低。维生素D安全性好,一般人群对维生素D的耐受剂量很大。维生素D中毒剂量的个体差异大。一般儿童每日服用2万~5万IU,或者每日2000IU/kg,连续数周或数月即可发生中毒。敏感儿童每日4000IU,连续1~3个月即可中毒。典型的维生素D中毒通常表现为高血钙及其相关症状,例如烦渴、多尿、呕吐、食欲下降、肾结石等。通常可通过检测血清25(OH)D浓度来判断是否存在维生素D中毒。过量补充维生素D可能导致尿钙升高,尿钙持续超过10mmol/d(400mg/d)可能增加肾结石和肾脏钙盐沉着的风险。然而,由于普通维生素D的安全剂量范围很广,使用常规剂量普通维生素D一般不需要监测血钙和尿钙。参见这篇文章:实用!宝宝应该补充维生素AD?还是维生素D?一看便知对于患有骨质疏松、维生素D依赖性佝偻病、维生素D抵抗型佝偻病、肾性骨营养不良、肾功能衰竭、甲状旁腺功能低下、长期使用大剂量激素等特殊人群,需要遵医嘱补充活性维生素D及其类似物——骨化三醇、阿法骨化醇等。服用活性维生素D及其类似物期间,需要密切复查甲状旁腺激素,血钙、磷水平。因血维生素D浓度是检测25(OH)D——活性维生素D的前体,因此不能检测血维生素D水平来评估药物疗效。维生素D及其类似物的临床应用共识,中华内分泌代谢杂志,2018,34(3)。维生素D与临床,人民卫生出版社,主编:夏维波,邵洁。





张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
979人已读
评论
3
医学科普医学科普
儿童保健科医生:为什么我拒绝给上幼儿园的孩子测骨龄?
现在父母对孩子的身高非常关注,保健门诊会遇到这样诉求的家长: 孩子幼儿园班上的同学测了骨龄有异常,我家孩子不够高(或者: 在班级里太高),想给孩子测骨龄看看有没有异常,看下以后可以长多高。 我会对孩子进行身高、体重测量,详细问诊和查体。这类孩子的特点: 身高在同龄同性别孩子中处于正常范围(-2SD~+2SD) 体格发育曲线没有过大波动(2条主百分位线内) 基本完成遗传身高(2条主百分位线内)。 问诊、查体无异常。 对于这类来就诊的孩子,我会拒绝骨龄检查要求。依据如下:《 以下内容摘自:儿童体格发育评估与管理临床实践专家共识,中华儿科杂志,2021年3月第59卷第3期 》 儿童体格发育临床实践误区: 片面夸大骨龄对身高预测的作用:成年身高是先天遗传与后天环境因素相互作用的结果,影响因素众多,目前骨龄可用于预测成年身高,方法有BayleyPinneau法、TW3法等,但并没有任何一种方法能精确预测成年身高,其结果存在很大差异。 目前骨龄预测身高现象普遍,预测结果良莠不齐,一个原因就是夸大了单次骨龄对身高预测的作用。 尽管骨龄的规律性变化能比较好地反映儿童体格发育情况和生长潜力。但由于骨骼发育发育除了受遗传因素影响外,也受到内分泌激素、炎症、营养状态、某些药物、应力作用等多因素影响,导致骨龄的进展呈现连续性、非匀速性、个体性的特点,因此单次骨龄检测只能反映该检测时间节点的发育状况,据此预测未来身高并不科学,尤其在具体评估某一个体青春期的生长或成熟的平衡时应考虑性别、性发育的成熟度及进展速度、历年的生长速度(包括青春期前及青春发动后)以及骨龄和体格发育的动态变化,结合父母身高及发育年龄等综合分析。 低年龄段儿童正常骨发育存在较大的变异性,骨龄评估诊断价值有限,因此6岁以下儿童不推荐常规检测骨龄。 医生说明不代表6岁以下儿童不能做骨龄检查,有适应症的孩子需要做,适应症的把握由接诊医生判断。 关注张医生的微信公众号,了解更多内容!





张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
4396人已读
评论
1
精选精选
实用!孩子要不要补钙?一看便知
很多带孩子来保健门诊就诊的家长,都希望给予孩子最好、最全面的体检,最充足的各类营养物质。会咨询医生:宝宝是补充维生素AD?还是维生素D?孩子是否缺钙?缺锌?关于各种营养物质的问题,其实是一类问题,笔者对此判断的思路类似:1、询问就诊者的饮食结构、食量、生活习惯等。比如:想了解钙的情况,会问奶制品的摄入量等。2、询问就诊者的症状。比如:想了解锌的情况,会问平时是否多汗、腹泻等。3、根据年龄、身高体重、身体脂肪含量,结合以上两点,综合判断饮食摄入量能否满足生理需要量与日常消耗量,从而初步推断是否需要额外补充。4、必要时完善检查,结合临床表现,得出结论。一、建议补钙情况举例二、无需补钙情况举例三、钙的推荐摄入量四、常见富含钙的食物举例五、是否需要补钙六、如何补钙,如何选择钙剂七、钙的作用及缺乏的表现八、关于补钙的高频问题奶制品是钙的最佳来源。部分青菜含钙量高,但青菜中含有草酸,致青菜中的钙不易被人体吸收利用。坚果中含钙量高,但日常摄入不多,例如7岁儿童每天吃30g坚果,也仅摄入75mg的钙,占每日需要钙的7.5%。豆腐含钙量高,例如5岁的儿童每天吃150g(3两),也仅摄入157mg的钙,占每日需要钙的20%。鲫鱼含钙量也不错,例如5岁的儿童每天吃150g(3两),也仅摄入112mg的钙,占每日需要钙的14%。虽然这些食物单拎出来一个能打的都没有,但加在一起,钙量还是很可观的,因此其它食物中的钙仅可作为奶制品的补充,日常饮食中如果无奶制品,很难保证足量钙的摄入。这些饮食量的计算基于以下数据:食物中的含钙量(可食部分)。一段、二段、三段配方奶、纯牛奶单位是:mg/100ml。配方奶的奶量均按照冲泡好之后的奶量。其它单位是:mg/100g,100g即2两。需要注意:虾皮的钙含量高,但含钠量更高,不宜多食。除了严重缺钙,目前没有检查手段可以准确提示人体是否缺钙。对于健康人群自测,是否需要补钙是个加减法问题:日常饮食摄入量比如:奶制品、豆制品、青菜、鱼虾,加起来远不足<推荐摄入量>时,就需要通过吃钙剂补充了。儿童会出现类似缺钙症状,比如睡眠多汗、摇头、睡不安稳,排除其它因素,计算日常摄入量未超过<推荐摄入量>时可以补钙,补推荐摄入量的1/3就很安全,用2-4周后评估再做决定。对于成人:喝咖啡、浓茶、碳酸饮料、喝酒、抽烟、口味偏咸、少运动、尤其是负重类运动,均影响钙的吸收、加重钙的流失,为钙消耗行为。有这些行为,钙的<推荐摄入量>需要相应提高。实操一下:比如孕后期/哺乳期每日需要钙量1000mg。如果每天喝3瓶纯牛奶(共750ml),就有1207.5=900mg的钙,其他食物随便吃就够了。或者,1瓶纯牛奶1202.5=300mg,加上一片钙尔奇,含钙600mg。共900mg的钙,其他食物随便吃就够了。含钙量:1瓶纯牛奶=6两豆腐=6两小白菜实操一下:1.5岁的宝宝,每日需要钙量600mg。如果喝三段奶粉每天500ml,含钙量为1195=595,其他食物随便吃,这种情况就完全不需要额外补钙。总之,奶制品是钙的优质来源,不想算各种各样的食物,对于其它食物食量正常的儿童,奶制品钙摄入量可占<推荐摄入量>的60%-80%,小年龄的儿童因食量有限,从奶制品中摄入钙的比例应越多,食量接近成人的儿童,奶制品钙摄入量占<推荐摄入量>的60%即可。钙剂有很多种类每种含钙量不一样,选购的时候注意看含钙量!不是碳酸钙、乳酸钙量。●大多数人→碳酸钙性价比高,是市面上最常见的钙剂。●容易便秘人群、消化不良、慢性胃炎、老年人→柠檬酸钙、葡萄糖酸钙、乳酸钙、乳钙乳酸钙单包、乳钙单粒钙含量低,一般为50-70mg,婴儿、幼儿补充起来比较方便。葡萄糖酸钙价格便宜,味道甜。●牛奶蛋白过敏人群→不含奶的钙如乳钙来源于牛乳,因此不合适牛奶蛋白过敏的人群。很多钙片辅料含有奶粉。购买前注意看配料表。●肾结石高风险人群→柠檬酸钙柠檬酸钙有抑制肾结石产生的效果。重点:服用钙剂要注意这几点①喝一段、二段奶粉的宝宝,可以将钙剂加入配方奶中,与奶同服。②6岁以内儿童,补钙剂可以和牛奶间隔2-3小时。否则影响钙的吸收。③7岁以上儿童及成人吃钙剂,需要和牛奶间隔4小时,补钙剂的最佳服用时间是饭后1~1.5小时。钙是人体内含量最多的无机元素之一,人体内99%以上的钙分布于骨中,分布于骨骼、牙齿以外的钙总量少,却对人体的正常运转有着举足轻重的作用。因此人体缺钙时首先释放骨骼中的钙入血以维持血钙正常。因此抽血查血钙,是检测血浆中的钙,这部分钙占人体总钙量的0.1%,容易受多种因素影响,不能准确反映人体缺钙情况。缺钙的表现有:易激惹、哭闹多、多汗、摇头、枕秃、鸡胸、肌张力低、下肢骨骼畸形如O型腿、X型腿等。不能单靠这些症状诊断为缺钙,还需要按照文章开头的判读思路。骨密度低是缺钙吗?骨密度测定的方法有多种:(1)超声波骨密度测定,(2)定量CT立体骨密度测定(QCT),(3)双能量X射线吸收法骨密度测定(DXA)。其中,双能量X射线吸收法骨密度测量是WHO公认的诊断骨质疏松症的金标准,目前主要用于科学研究,未大规模用于临床。大部分医院用的都是超声测定法,敏感度很低,而且没有标准的参考值,结果只能对比参照用。并且,儿童的骨骼在不断增粗伸长,钙质不断沉积,测出骨密度低是正常生理现象,不能作为缺钙的诊断依据。宝宝囟门偏大,是否缺钙,需要补钙?不能根据囟门的大小和闭合来判断是否缺钙,因为:①囟门的大小及闭合时间,有个体差异,如果3岁以内闭合,都算正常范围。②囟门大、闭合延迟,首先要排除脑积水、颅内占位等异常,如果影像学检查无异常,且神经、智力、发育评估无落后,即可排除以上疾病因素。你还在因为孩子18月大时前囟未闭合而奔走求医吗?但这个情况的出现考虑为缺钙,甚至佝偻病:囟门的边较软,压之有乒乓球样感觉,从头顶看头有四个角像方型头颅。宝宝肋骨外翻,是否缺钙,需要补钙?大部分肋骨外翻是生理现象或者遗传。不能作为缺钙的诊断依据。宝宝X型腿、O型腿,是否缺钙,需要补钙?缺钙会导致骨骼软化,不够坚硬,不能承受自身的重量,在儿童中是出现下肢弯曲,X型腿、O型腿;在老人中是脆性增加易骨折。这些是缺钙的重要信号,需要在医生的建议下补钙。营养元素缺乏的判断需要基于多个因素综合考虑,补充剂量需要根据年龄、饮食量及症状判断,补充的疗程需要根据严重程度及治疗后反应多因素综合考虑,因此需要在医生的建议下补充。





张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
679人已读
评论
3
医学科普医学科普
那些使用对乙酰氨基酚的蚕豆病患者后来怎么样了?
红细胞葡萄糖-6-磷酸脱氢酶缺乏症,通常被称为:蚕豆病。以下简写为:G6PDD。我国以云南、海南、广东、广西、福建、四川、江西、贵州等多发。患者在服用具有氧化性的药物、蚕豆、严重急性感染后会诱发溶血性贫血。 对乙酰氨基酚是儿童常用的安全性高的退热药、镇痛药。 至于G6PDD患者,对乙酰氨基酚能不能用,众说纷纭。本人翻了下国内外的报道,以G6PD缺乏和对乙酰氨基酚为检索词,检索了中国知网、万方、Pubmed、cochrane library,把可查得到的报道列出来: 一、使用大剂量者按照报道年份由近至远排序以下均为一次性或者短时间内使用了大剂量的对乙酰氨基酚的G6PDD病例。 30岁女性,G6PDD,摄入150mg/kg的对乙酰氨基酚后出现急性溶血。血清对乙酰氨基酚水平为 72.3ug/ml。 Hemolytic crisis following acetaminophen overdose in a patient with G6PD deficiency, Clin Toxicol (Phila). 2017 Jan;55(1):74-75. doi: 10.1080/15563650.2016.1222415. Epub 2016 Sep 9. IF: 4.467 27岁女性,G6PDD,摄入196mg/kg对乙酰氨基酚后出现急性溶血。血清对乙酰氨基酚水平为 129ug/ml。 Glucose-6-phosphate dehydrogenase deficiency: an unusual cause of acute jaundice after paracetamol overdose. Eur J Haematol. 2014 Nov;93(5):446-8. doi: 10.1111/ejh.12330. Epub 2014 Apr 10. IF:2.997 21岁男性,G6PDD,摄入20-30片,每片含500mg的对乙酰氨基酚。出现急性溶血。血清对乙酰氨基酚水平为 71ug/ml。 Hemolysis as a potential complication of acetaminophen overdose in a patient with glucose-6-phosphate dehydrogenase deficiency. Pharmacotherapy. 2002 May;22(5):656-8. doi: 10.1592/phco.22.8.656.33216. IF:4.705 16岁男性,G6PDD,摄入未知量对乙酰氨基酚后出现急性溶血。血清对乙酰氨基酚水平为 184ug/ml。 Hemolysis after acetaminophen overdose in a patient with glucose-6-phosphate dehydrogenase deficiency. J Toxicol Clin Toxicol. 1996;34(6):731-4. doi: 10.3109/15563659609013837. IF: 无。 二、使用常规剂量者按照报道年份由近至远排序5岁男性,G6PDD,低于10%的G6PD酶活性,摄入常规量对乙酰氨基酚后出现急性溶血。用药前已有呕吐、脱水、黄疸、血尿、发热。 Acute haemolytic crisis due to concomitant presence of infection and possible altered acetaminophen catabolism in a Philipino child carrying the G6PD-Vanua Lava mutation. Ann Clin Biochem. 2011 May;48(Pt 3):282-5. doi: 10.1258/acb.2010.010163. Epub 2011 Mar 25. IF:2.057 10名男孩,G6PDD,既往均有过急性溶血。此次研究:对乙酰氨基酚给药15mg/kg,一天四次。对乙酰氨基酚的总平均累积剂量为 123 ± 9.5 mg/kg。均未发现溶血。 Potential risks of hemolysis after short-term administration of analgesics in children with glucose-6-phosphate dehydrogenase deficiency. J Pediatr. 2011 Dec;159(6):1023-8. doi: 10.1016/j.jpeds.2011.05.056. Epub 2011 Jul 23. IF:4.406 28岁女性,G6PDD,摄入常规量对乙酰氨基酚后出现急性溶血。此次因肝脓肿就诊,既往患有胆囊癌。 Homozygous G6PD deficiency and propacetamol induced hemolysis. Haematologica. 2001 Sep;86(9):987-8. IF:9.941 双盲队列研究,17名G6PDD,8例使用安慰剂,9例使用常规剂量对乙酰氨基酚,均未发现溶血。 Double-blind controlled comparison of placebo and paracetamol in patients with G-6-PD deficiency. Pediatr Med Chir. Nov-Dec 1990;12(6):631-7. IF:无 30岁女性,G6PDD,1000mg的乙酰氨基酚塞肛后出现急性溶血。既往多次溶血发作。 Haemolytic crisis after acetaminophen in glucose-(6)-phosphate dehydrogenase deficiency. Klin Wochenschr. 1989 Oct 17;67(20):1068. doi: 10.1007/BF01727011. IF:1.704 39岁男性,G6PDD,摄入500mg的对乙酰氨基酚后出现急性溶血。此人既往有慢性溶血以及3次急性溶血发作。 Can acetaminophen cause hemolysis in G6PD deficiency? Acta Haematol. 1982;67(3):228. doi: 10.1159/000207064. IF: 2.195 医生说明:因检索方式及资源权限的原因,并未统计所有报道的病例。而且,很多用过对乙酰氨基酚的G6PDD患者的结局未被报道。 从目前报道及本人在临床工作中遇到的病例来看,G6PDD患者超说明书剂量用对乙酰氨基酚后,需要尽快就诊,如有溶血发生,及早发现与处理。 G6PDD患者,如果:G6PD活性值低,既往有不明原因的急性溶血、急性贫血,此次感染严重、一般情况不稳定。有以上之一者不建议用对乙酰氨基酚,如果用也需要在医院医生的严密监护下应用。 其它情况应用对乙酰氨基酚,若出现头痛、头晕、皮肤黄、皮肤苍白、血尿、茶色尿等急性溶血表现,需要就诊。 关注张医生的微信公众号,了解更多内容!
张祖涵主治医师广州市妇女儿童医疗中心儿童保健科
1573人已读
评论
2




